Бесплодие — серьезная проблема для пар, стремящихся стать родителями. Лапароскопия и гистероскопия играют ключевую роль в диагностике и лечении причин бесплодия. Эти минимально инвазивные методы позволяют врачам выявлять патологии репродуктивной системы и проводить необходимые вмешательства, что увеличивает шансы на успешное зачатие. В статье рассмотрим, как лапароскопия и гистероскопия помогают в борьбе с бесплодием, их преимущества и показания к применению.
Как делают лапароскопию
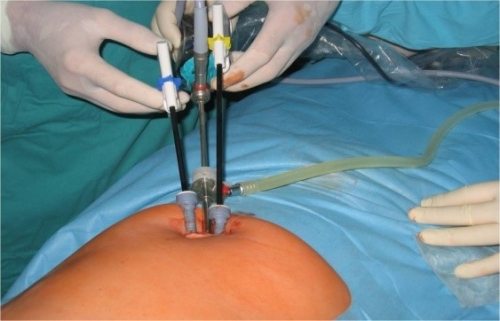
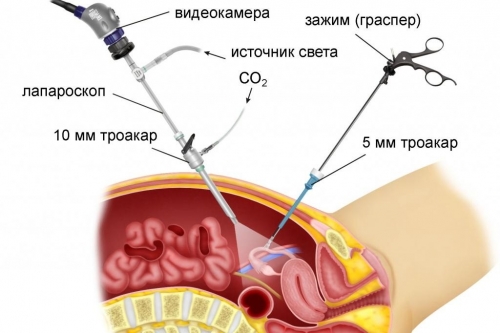
Диагностическая операция проводится в стационарных условиях с использованием общего наркоза для обезболивания. В брюшную полость через небольшой разрез вводится лапароскоп, а также выполняются два дополнительных разреза в области лобковой кости. Через эти разрезы хирург использует специальные инструменты, которые позволяют, например, взять образец ткани с подозрительного участка (биопсия) для последующего гистологического анализа, удалить кисты, очаги эндометриоза, рассечь спайки в области таза или удалить рубцовую ткань. Оптическое оборудование увеличивает патологические образования, что дает возможность точно иссечь их с точностью до миллиметра.
Для улучшения визуализации в брюшную полость подается углекислый газ, что может вызвать ощущение тяжести или легкой боли в области таза и даже плечах после процедуры. Обычно состояние восстанавливается в течение 1-2 дней.
Лапароскопическое исследование с хирургическим вмешательством занимает от одного до двух часов. После завершения операции разрезы закрываются швами. Время восстановления составляет 24-48 часов, после чего женщина может вернуться к привычной жизни без особых ограничений.
Диагностическая лапароскопия при бесплодии неясного происхождения проводится каждой женщине, и в случае успешного устранения проблемы у многих из них наступает беременность. Все хирургические процедуры выполняются в одном этапе, и если патология не обнаруживается, обсуждаются альтернативные методы лечения бесплодия.
После диагностической лапароскопии не требуется длительный период восстановления, а риск осложнений значительно ниже, чем при открытых операциях. Лапароскопия при бесплодии, согласно действующим нормативам, входит в список обязательных обследований перед проведением экстракорпорального оплодотворения.
Врачи отмечают, что лапароскопия и гистероскопия играют важную роль в диагностике и лечении бесплодия. Эти минимально инвазивные методы позволяют не только выявить причины бесплодия, такие как эндометриоз, миомы или полипы, но и провести необходимые хирургические вмешательства. Лапароскопия дает возможность визуализировать органы малого таза, что помогает в оценке состояния яичников и маточных труб. Гистероскопия, в свою очередь, позволяет исследовать полость матки и устранять патологии, которые могут мешать имплантации эмбриона. Врачи подчеркивают, что эти процедуры значительно повышают шансы на успешное зачатие и могут быть рекомендованы как часть комплексного подхода к лечению бесплодия.
https://youtube.com/watch?v=-cIalS38rN4
Показания для лапароскопии при бесплодии
Диагностическая и хирургическая лапароскопия при бесплодии применяется как для определения диагноза, так и для лечения, и рекомендуется в следующих случаях:
• Кисты яичников, выявленные с помощью ультразвукового исследования, если консервативная терапия не дала результатов.
Кисты могут образовываться в яичниках по различным причинам, как функционального, так и органического характера. Функциональные кисты можно наблюдать, тогда как органические требуют хирургического вмешательства из-за высокого риска перерождения. Существуют дермоидные кисты, фолликулярные, тератомы и кисты, связанные с эндометриозом яичников.
• Спайки.
Спайки представляют собой тонкие нити, которые могут образовываться в трубах и приводить к их слипанию. Это мешает сперматозоидам попасть в трубу и оплодотворить яйцеклетку. Спайки в брюшной полости могут также нарушать работу репродуктивных органов, вызывая их смещение или фиксацию. После процедуры «продувания» существует высокая вероятность повторного появления спаек в трубах.
Перед планируемым ЭКО необходимо удалить пораженные спайками придатки, иначе возрастает риск внематочной беременности.
• Проведение диагностической биопсии.
Биопсия является стандартным методом для подтверждения диагноза и позволяет отличить доброкачественные новообразования от злокачественных.
• Миома матки.
На фоне гормональных нарушений в матке может развиваться доброкачественная опухоль. На ранних стадиях заболевание может не проявляться, однако миома больших размеров может мешать овуляции и имплантации, а также вызывать выкидыши.
• Эндометриоз.
Эндометриозные очаги, расположенные вне матки, могут способствовать образованию спаек. Измененный в результате заболевания эндометрий (внутренняя слизистая) препятствует имплантации эмбриона в стенку матки.
Кисты яичников и полипы часто сопутствуют эндометриозу.
• Опухолевые заболевания.
• Нарушения менструального цикла.
• Проведение дифференциальной диагностики между опухолями матки и кишечника.
• Подозрение на аномалии строения органов женской репродуктивной системы.
• Динамическое наблюдение после проведенной терапии.
В экстренной хирургии подозрения на внематочную беременность, перекрут ножки кисты яичника или апоплексия также являются показаниями для выполнения лапароскопии, но в экстренном порядке.
Лапароскопия яичников при бесплодии может быть полезна при синдроме хронической тазовой боли, воспалительных процессах, не поддающихся консервативному лечению, а также при поликистозе яичников. Ранее для этих целей применялась лапаротомия, которая не всегда позволяла точно установить диагноз и оставляла значительный послеоперационный рубец на коже.
| Аспект | Лапароскопия | Гистероскопия |
|---|---|---|
| Цель процедуры | Диагностика и лечение внешних патологий органов малого таза (спайки, эндометриоз, миомы, непроходимость труб). | Диагностика и лечение внутриматочных патологий (полипы, субмукозные миомы, синехии, аномалии развития матки). |
| Доступ | Через небольшие разрезы на брюшной стенке (обычно 3-4). | Через влагалище и шейку матки. |
| Инструменты | Лапароскоп, манипуляторы, электрокоагулятор, лазер. | Гистероскоп, ножницы, щипцы, электроды. |
| Визуализация | Органы малого таза снаружи. | Внутренняя полость матки. |
| Показания при бесплодии | Эндометриоз, спаечный процесс, миомы матки (субсерозные, интерстициальные), гидросальпинкс, внематочная беременность, оценка проходимости маточных труб. | Полипы эндометрия, субмукозные миомы, внутриматочные синехии (спайки), аномалии развития матки (перегородка), хронический эндометрит, удаление остатков плодного яйца. |
| Преимущества | Малая инвазивность, быстрое восстановление, меньший болевой синдром, возможность одновременного лечения. | Малая инвазивность, отсутствие разрезов, возможность точной диагностики и удаления внутриматочных образований. |
| Риски | Повреждение внутренних органов, кровотечение, инфекция, анестезиологические риски, образование спаек. | Перфорация матки, кровотечение, инфекция, анестезиологические риски, образование синехий. |
| Подготовка | Общие анализы, ЭКГ, консультация анестезиолога, очищение кишечника. | Общие анализы, мазок на флору, УЗИ органов малого таза. |
| Восстановление | Несколько дней до недели, ограничение физической активности. | Несколько часов до нескольких дней, легкие ограничения. |
| Влияние на фертильность | Устранение причин бесплодия, повышение шансов на естественную беременность или успех ВРТ. | Устранение внутриматочных препятствий, улучшение условий для имплантации эмбриона. |
Риски лапароскопии
Как и любая хирургическая операция, лапароскопия несет в себе определенные риски. У одной или двух женщин из ста могут возникнуть осложнения:
• инфекция мочевого пузыря;
• раздражение кожи в области проколов.
Существуют также менее частые, но возможные осложнения, такие как:
• образование спаек;
• гематома на брюшной стенке;
• обширная инфекция.
Серьезные осложнения:
• повреждение органов или сосудов, находящихся в брюшной полости (может потребоваться повторная операция);
• аллергическая реакция;
• повреждение нервов;
• задержка мочи;
• образование тромбов;
• осложнения, связанные с общей анестезией;
• летальный исход (менее 3 случаев на 100 000).
Во время диагностической лапароскопии при исследовании бесплодия анализируются не только патологические образования, но и форма, размеры и цвет репродуктивных органов. Для проверки проходимости маточных труб в матку вводится контрастное вещество.
https://youtube.com/watch?v=9TY4APvrshY
Гистероскопия при бесплодии
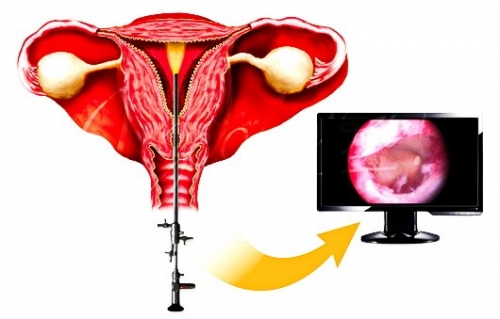
Применение эндоскопического оборудования в области гинекологии открывает возможности для проведения гистероскопии — минимально инвазивного метода исследования, который позволяет осмотреть полость матки с использованием специализированного инструмента — гистероскопа.
В зависимости от класса оптики, изображение может быть увеличено до 20 раз. Современные технологии эндоскопии предлагают гистероскопические тубусы с оптическим увеличением до 150 раз, что дает возможность детально рассмотреть патологические изменения клеток, которые могут указывать на злокачественное перерождение.
При наличии показаний лапароскопия и гистероскопия могут быть выполнены одновременно, что особенно актуально в случаях бесплодия неясного генеза.
Чем отличается гистероскопия от лапароскопии
Основное различие заключается в том, что гистероскоп вводится в полость матки через влагалище, тогда как лапароскоп — через брюшную полость.
При проведении гистероскопии внимание уделяется состоянию слизистой матки:
• цвет;
• толщина;
• форма и рельеф стенок;
• состояние устьев маточных труб;
• наличие или отсутствие патологических образований;
• соответствие гистероскопической картины срокам менструального цикла.
Как и в случае с лапароскопией, существует возможность выполнения хирургических процедур:
• удаление вросшей спирали;
• забор материала для анализа (биопсия);
• удаление полипов и другие манипуляции.
Наиболее подходящий период для проведения гистероскопии — с 6 по 9 день после окончания менструации. В это время осмотр слизистой оболочки матки дает наиболее полную информацию. Если менструации отсутствуют или женщина находится в периоде менопаузы, исследование можно проводить в любой день.
Медики рекомендуют использовать контрацептивы в течение 6 месяцев после гистероскопии, особенно если были проведены серьезные вмешательства.
После процедуры у некоторых женщин может наблюдаться повышение температуры до субфебрильных значений. Если температура поднимается выше 38-39°C, это может указывать на развитие воспалительного процесса. Для профилактики воспаления после гистероскопии назначаются антибиотики широкого спектра и нестероидные противовоспалительные препараты.
https://youtube.com/watch?v=8HnkQcZVIm0
Выделения после гистероскопии: когда нужна повторная консультация врача
В норме выделения после гистероскопии сначала имеют кровянистый характер и могут быть незначительными, а через 48-72 часа становятся коричневыми и менее обильными. Если во время процедуры проводилось выскабливание, выделения могут быть более интенсивными. Их продолжительность обычно не превышает 14 дней.
Необходимо срочно обратиться за медицинской помощью, если в течение часа намокают две прокладки с максимальной впитываемостью.
Появление выделений с неприятным запахом, слизисто-гнойного характера, а также повышение температуры тела могут указывать на острый эндометрит. В тяжелых случаях может потребоваться госпитализация.
Женщина возвращается к обычной жизни уже через 1-2 дня.
Как вести себя после гистероскопии
Чтобы избежать возможных осложнений, важно следовать следующим рекомендациям:
-
Используйте только гигиенические прокладки, избегая тампонов. В первые сутки стоит отслеживать количество использованных абсорбирующих средств, так как эта информация может быть полезна врачу.
-
Не посещайте бани, сауны и бассейны.
-
Избегайте купания в открытых водоемах.
-
Не поднимайте тяжелые предметы.
-
Воздержитесь от половой жизни в течение двух недель после диагностической лапароскопии, а после хирургического вмешательства — до полного восстановления, что обычно занимает около восьми недель.
-
Строго следуйте всем рекомендациям врача.
Какие нужно пройти обследования перед лапароскопией и гистероскопией
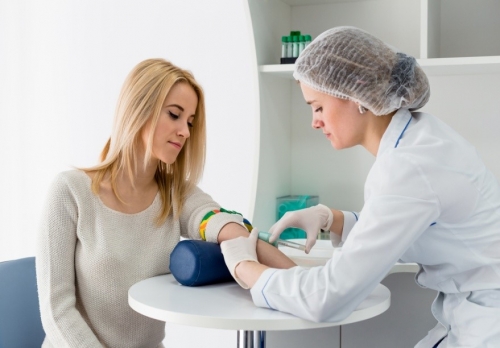
Лабораторная диагностика
• общий анализ крови и мочи;
• тесты на гепатиты В и С, ВИЧ и сифилис методом КСР;
• время свертывания крови;
• анализ крови на уровень сахара.
Перед проведением любой гинекологической операции необходимо осуществить микроскопическое исследование влагалищного отделяемого, так как наличие острого воспаления — кольпита — должно быть устранено с помощью антибактериальных средств как системного, так и местного действия перед гистероскопией.
Бактериальный посев позволит определить наличие патогенной микрофлоры и ее количество, что, в свою очередь, повлияет на необходимость предоперационной антибактериальной терапии.
Инструментальные обследования: УЗИ, при необходимости — МРТ.
Общепрофильные исследования: Флюорография (может быть заменена рентгенографией органов грудной клетки) и ЭКГ.
Консультация фтизиогинеколога.
Когда нельзя проходить лапароскопию и гистероскопию
Существуют определенные обстоятельства, при которых лапароскопическое обследование или лечение не рекомендуется:
• декомпенсированная недостаточность почек, печени или сердца;
• высокая температура тела неясного происхождения;
• острые воспалительные процессы, включая заболевания женских половых органов;
• опухоли, размеры которых превышают 10 см;
• значительная степень ожирения;
• нарушения в системе свертываемости крови;
• история перенесенных операций на органах брюшной полости и малого таза.
Когда можно забеременеть после лапароскопии
Беременность после лапароскопической операции не гарантирована на 100%, так как это зависит от первоначальных причин и успешности проведенного вмешательства.
Если спайки в фаллопиевых трубах были устранены, можно заниматься сексом без предохранения уже в первом цикле. Наиболее подходящий период для зачатия — первые три месяца, так как позже может возобновиться процесс образования спаек.
При удалении одной из труб рекомендуется подождать с беременностью как минимум три месяца. То же самое касается и случаев удаления фибромиомы или очагов эндометриоза.
Для повышения вероятности зачатия в таких ситуациях может быть полезна гормонотерапия.
При удалении полипов (полипэктомии) важно помнить, что через полгода полипы могут вновь появиться, и в таком случае потребуется повторная гистероскопия.
Согласно статистическим данным, беременность может наступить в течение первого года после проведенной процедуры.
Подготовка к лапароскопии и гистероскопии
Первым шагом в подготовке является консультация с врачом-репродуктологом или гинекологом. На этом этапе врач проводит полное обследование, включая сбор анамнеза, физикальное обследование и, при необходимости, дополнительные исследования, такие как УЗИ органов малого таза или анализы крови. Это поможет определить, какие именно проблемы могут быть связаны с бесплодием и какие методы диагностики и лечения будут наиболее эффективными.
После этого пациентке могут быть назначены дополнительные обследования, такие как гистеросальпингография (ГСГ) для оценки проходимости маточных труб или магнитно-резонансная томография (МРТ) для более детального изучения органов малого таза. Эти исследования помогут врачу получить полное представление о состоянии репродуктивной системы и подготовить план дальнейших действий.
За несколько дней до процедуры пациентке рекомендуется соблюдать определенные рекомендации. Важно обсудить с врачом, какие лекарства можно принимать, а какие следует отменить. Например, антикоагулянты и некоторые противовоспалительные препараты могут увеличить риск кровотечений и осложнений во время операции.
Накануне лапароскопии или гистероскопии пациентке следует придерживаться легкой диеты, исключив тяжелую и жирную пищу. Это поможет уменьшить риск возникновения тошноты и дискомфорта после анестезии. В некоторых случаях может быть рекомендовано воздержание от пищи и жидкости за 8-12 часов до процедуры.
В день операции пациентка должна прибыть в медицинское учреждение с заранее подготовленными документами, такими как направление на процедуру, результаты анализов и удостоверение личности. Важно также иметь при себе удобную одежду и личные вещи, такие как средства гигиены.
Перед самой процедурой пациентка проходит предоперационное обследование, где медицинский персонал проверяет общее состояние здоровья, измеряет давление и проводит другие необходимые манипуляции. Важно сообщить врачу о любых аллергиях, хронических заболеваниях или ранее перенесенных операциях.
После завершения всех подготовительных мероприятий пациентка получает информацию о ходе процедуры, возможных рисках и ожидаемых результатах. Это помогает снизить уровень тревожности и подготовить женщину к предстоящему вмешательству.
Таким образом, тщательная подготовка к лапароскопии и гистероскопии играет ключевую роль в успешном проведении процедур и достижении положительных результатов в лечении бесплодия.
Психологические аспекты бесплодия и хирургического вмешательства
Бесплодие — это не только медицинская, но и глубокая психологическая проблема, затрагивающая эмоциональное состояние женщин и мужчин. Столкнувшись с трудностями в зачатии, пары часто испытывают стресс, тревогу и депрессию. Эти чувства могут усугубляться необходимостью прохождения различных медицинских процедур, включая лапароскопию и гистероскопию.
Лапароскопия и гистероскопия — это хирургические методы, которые могут быть рекомендованы для диагностики и лечения причин бесплодия. Однако, прежде чем принимать решение о проведении операции, важно учитывать не только физические, но и психологические аспекты.
Во-первых, ожидание результатов диагностики и лечения может вызывать значительное беспокойство. Пары часто переживают, что операция не решит их проблемы, и это может привести к чувству безысходности. Психологическая поддержка в этот период становится крайне важной. Консультации с психологом или психотерапевтом могут помочь справиться с негативными эмоциями и подготовиться к возможным результатам.
Во-вторых, сам процесс хирургического вмешательства может быть источником стресса. Неопределенность, связанная с анестезией, возможными осложнениями и восстановительным периодом, может вызывать страх. Пары должны быть хорошо информированы о том, что именно будет происходить во время процедуры, каковы риски и каковы шансы на успех. Это знание может помочь снизить уровень тревожности.
Также стоит отметить, что после операции могут возникнуть физические и эмоциональные изменения. Женщины могут испытывать боль, дискомфорт или другие побочные эффекты, что может повлиять на их психоэмоциональное состояние. Важно, чтобы пары знали, что это нормальная реакция, и что они могут обратиться за помощью к медицинским работникам или психологам.
Кроме того, успешный исход лапароскопии или гистероскопии не всегда гарантирует беременность. Это может привести к новому витку стресса и разочарования. В таких случаях поддержка близких и профессионалов становится особенно важной. Пары должны понимать, что они не одни, и что многие люди сталкиваются с подобными трудностями.
Наконец, важно помнить, что каждый человек уникален, и реакция на бесплодие и хирургическое вмешательство может варьироваться. Некоторые пары могут справляться с ситуацией легче, в то время как другим может потребоваться больше времени и поддержки. Открытое общение между партнерами, а также с медицинскими специалистами может помочь создать более комфортную атмосферу и снизить уровень стресса.
Таким образом, психологические аспекты бесплодия и хирургического вмешательства играют важную роль в общем процессе лечения. Понимание и поддержка могут значительно улучшить качество жизни пар, сталкивающихся с этой сложной ситуацией.
Стоимость лапароскопии и гистероскопии: что нужно знать
Стоимость лапароскопии и гистероскопии может варьироваться в зависимости от множества факторов, включая регион, уровень медицинского учреждения, квалификацию врачей и конкретные условия проведения процедуры. Важно понимать, что эти методы диагностики и лечения бесплодия могут потребовать дополнительных расходов на предоперационные и послеоперационные обследования, а также на медикаменты и реабилитацию.
В среднем, стоимость лапароскопии может колебаться от 30 000 до 100 000 рублей в зависимости от сложности операции и необходимости дополнительных манипуляций. Например, если во время лапароскопии требуется удалить эндометриозные очаги или провести другие хирургические вмешательства, цена может значительно возрасти. Также стоит учитывать, что в некоторых клиниках могут быть предложены пакеты услуг, которые включают в себя как саму операцию, так и предоперационное обследование и послеоперационное наблюдение.
Гистероскопия, как правило, является менее затратной процедурой, и ее стоимость может варьироваться от 20 000 до 70 000 рублей. Однако, как и в случае с лапароскопией, цена может увеличиваться в зависимости от сложности процедуры и необходимости выполнения дополнительных манипуляций, таких как удаление полипов или миом. Важно также учитывать, что некоторые клиники могут предлагать более низкие цены, но это не всегда гарантирует высокое качество услуг.
Кроме того, стоит обратить внимание на возможность получения медицинской помощи по полису обязательного медицинского страхования (ОМС). В некоторых случаях лапароскопия и гистероскопия могут быть выполнены бесплатно, если они признаны необходимыми для лечения бесплодия. Однако для этого потребуется собрать определенные документы и пройти предварительное обследование.
Необходимо также учитывать дополнительные расходы, которые могут возникнуть в процессе подготовки к процедуре и после нее. Это могут быть расходы на анализы, консультации специалистов, а также на медикаменты, которые могут понадобиться в реабилитационный период. Поэтому важно заранее обсудить все возможные расходы с врачом и медицинским учреждением, чтобы избежать неожиданных затрат.
В заключение, стоимость лапароскопии и гистероскопии при бесплодии может существенно варьироваться, и важно тщательно планировать бюджет, учитывая все возможные расходы. Рекомендуется также сравнить предложения различных клиник и ознакомиться с отзывами пациентов, чтобы выбрать наиболее подходящее медицинское учреждение.