Шеечный фактор бесплодия — одна из менее известных, но значимых причин затруднений с зачатием. В статье рассмотрим основные причины нарушения функции шейки матки, а также современные методы диагностики и лечения, которые могут помочь парам с этой проблемой. Понимание шеечного фактора бесплодия важно как для женщин, планирующих беременность, так и для врачей, чтобы обеспечить эффективное лечение, способствующее успешному зачатию.
Функции цервикального канала, что представляет собой шеечная слизь
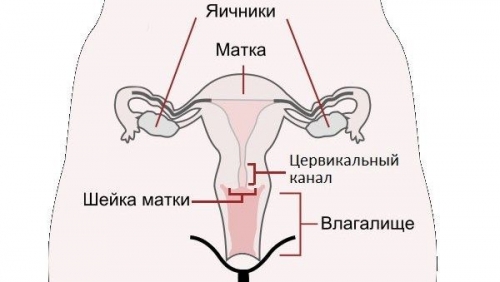
Цервикальный канал выполняет ряд ключевых физиологических задач. Он защищает внутренние половые органы от инфекций и предотвращает проникновение патогенной микрофлоры. В этом отделе репродуктивной системы также находятся малоподвижные сперматозоиды. Цервикальный канал выстлан эпителиальными клетками, которые производят специфический секрет.
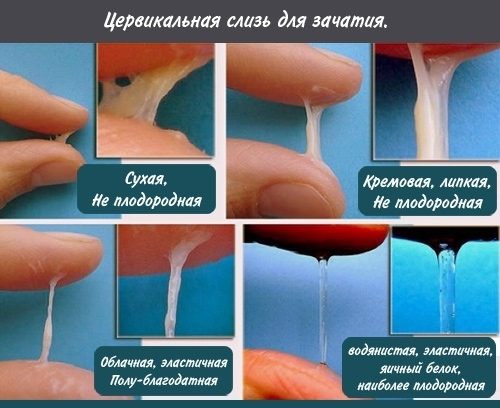
Этот секрет состоит из воды, гликопротеинов, лейкоцитов, отмерших клеток шейки матки и секрета её желез. Вязкость шеечной слизи зависит от уровня эстрогенов. Увеличенная густота секреции препятствует прохождению зрелых и подвижных сперматозоидов, что может привести к бесплодию.
Во время овуляции происходит изменение консистенции шеечной слизи, она становится более жидкой. Это создает благоприятные условия для перемещения сперматозоидов к матке. Способность шеечной секреции пропускать сперматозоиды напрямую влияет на шансы на оплодотворение.
Шеечный фактор бесплодия является одной из менее известных причин, по которым пары могут испытывать трудности с зачатием. Врачи отмечают, что шейка матки играет ключевую роль в репродуктивном процессе, обеспечивая проходимость сперматозоидов к яйцеклетке. При наличии воспалительных процессов, аномалий или рубцов на шейке матки, этот путь может быть затруднен. Специалисты подчеркивают важность ранней диагностики и комплексного подхода к лечению. В некоторых случаях может потребоваться хирургическое вмешательство или вспомогательные репродуктивные технологии. Врачи рекомендуют женщинам, которые сталкиваются с проблемами зачатия, не откладывать визит к специалисту, чтобы выявить возможные причины и начать лечение.
https://youtube.com/watch?v=okIH93P6Ahg
Как и почему шейка матки препятствует наступлению зачатия
Повышенная густота цервикальной слизи в период овуляции может быть вызвана рядом факторов:
-
Нарушение гормонального фона женского организма. Состав и количество жидкости, вырабатываемой шейкой матки, не всегда создают оптимальные условия для сперматозоидов. Это может препятствовать их движению к полости матки из-за несоответствия биологической среды.
-
Изменение структуры эпителия, выстилающего цервикальный канал. Это приводит к неправильной работе желез, что, в свою очередь, увеличивает содержание секрета шейки матки и делает его более густым. Такая консистенция снижает подвижность сперматозоидов и затрудняет их перемещение к матке.
-
Наличие воспалительных процессов в репродуктивной системе. В результате заболеваний в цервикальном канале увеличивается количество лейкоцитов, что затрудняет сперматозоидам доступ в полость матки, даже в период овуляции.
-
Присутствие иммуноглобулинов в цервикальной слизи. Эти вещества действуют как антиспермальные соединения, блокируя мужские половые клетки, даже если они полностью жизнеспособны.
-
Эрозия шейки матки также является негативным фактором, влияющим на возможность зачатия.
-
Системные эндокринные расстройства и гормональная нестабильность организма.
Бесплодие зачастую не сопровождается ярко выраженными симптомами, что делает затруднительным определение невозможности зачатия только по клиническим проявлениям.
Гинекологи советуют обращать внимание на появление так называемых косвенных признаков патологии, которые могут проявляться как во время менструации, так и в межменструальный период.
К числу таких косвенных признаков относятся:
• частые сбои в менструальном цикле;
• продолжительность менструации до 10-12 дней;
• значительное увеличение объема выделяемой крови;
• появление необычных вагинальных выделений во время менструации.
Явным признаком бесплодия считается отсутствие беременности в течение как минимум одного года активной половой жизни без использования контрацептивов. Только гинеколог способен определить, какой именно фактор стал причиной нарушения. Для этого специалист опирается на результаты проведенных исследований – лабораторных, аппаратных и инструментальных.
| Аспект | Описание | Диагностика и лечение |
|---|---|---|
| Определение | Нарушение способности сперматозоидов проникать через цервикальную слизь в матку, вызванное изменениями в шейке матки или цервикальной слизи. | Посткоитальный тест, анализ цервикальной слизи, гистеросальпингография, кольпоскопия. Лечение: гормональная терапия, внутриматочная инсеминация, ЭКО. |
| Причины | Изменения в цервикальной слизи: недостаточная выработка, изменение pH, наличие антиспермальных антител, инфекции. Анатомические аномалии шейки матки: стеноз, полипы, рубцовые изменения после операций. | Выявление и устранение инфекций, гормональная коррекция, удаление полипов, расширение цервикального канала. |
| Симптомы | Отсутствие беременности при регулярной половой жизни без контрацепции в течение 12 месяцев (или 6 месяцев для женщин старше 35 лет). | Отсутствие специфических симптомов, кроме бесплодия. Диагностика основана на лабораторных и инструментальных исследованиях. |
| Влияние на фертильность | Цервикальная слизь играет ключевую роль в защите сперматозоидов от кислой среды влагалища, их питании и направлении к матке. Нарушения этой функции препятствуют оплодотворению. | Чем выраженнее нарушения, тем ниже вероятность естественного зачатия. |
| Прогноз | Зависит от причины и своевременности лечения. В большинстве случаев шеечный фактор успешно поддается коррекции. | При адекватном лечении прогноз благоприятный. Вспомогательные репродуктивные технологии (ВРТ) значительно повышают шансы на беременность. |
Диагностика
Первоначально диагностика начинается с опроса и осмотра пациентки. Важно, чтобы врач выяснил:
• имела ли женщина в прошлом операции, особенно на органах мочеполовой системы;
• какова продолжительность и регулярность менструального цикла, а также интенсивность выделений;
• какие заболевания она перенесла;
• были ли у неё беременности и как они закончились (здоровыми родами, патологическими родами, выкидышем или абортом). Этот аспект помогает определить, является ли бесплодие вторичным.
Затем пациентку осматривают на гинекологическом кресле. В процессе исследования можно выявить наличие жидкости во внешних зевках шейки матки и её каналах. Далее проводится посткоитальный тест. Если врач предполагает, что бесплодие связано с шеечным фактором, результаты этого теста имеют решающее значение. Они помогают выявить причину несовместимости между цервикальной слизью пациентки и эякулятом её партнёра.
Анализ позволяет определить количество подвижных сперматозоидов в внутриматочной смазке. Важно, чтобы биологический материал был собран в определённые временные интервалы.
Кроме того, гинеколог исследует структуру канала с помощью зонда на наличие патологических изменений. Также необходимо выяснить, есть ли сужение его просвета и насколько активно женская смазка отторгает сперматозоиды. Этот параметр определяется путём выявления антител в биологической среде пациентки.
С помощью лакмусового индикатора устанавливается уровень рН.
При необходимости гинеколог может направить женщину на бактериологическое исследование.
Также важно провести анализ для определения состава жидкости шейки матки. Забор материала осуществляется в середине менструального цикла.
https://youtube.com/watch?v=ofAUz3sFhLQ
Лечение патологии
Эффективность терапевтического вмешательства зависит от типа и характера заболевания, которое стало причиной бесплодия.
-
Проблемы с эндокринной системой требуют применения гормональной терапии.
-
Полипы и эрозии шейки матки можно устранить с помощью альтернативных методов, таких как лазерная терапия или криотерапия. В сложных случаях может потребоваться хирургическое вмешательство.
-
Воспалительные заболевания лечатся с помощью антибиотиков и нестероидных противовоспалительных препаратов.
Если консервативное лечение не приносит ожидаемых результатов, стоит рассмотреть другие варианты для достижения беременности.
К таким методам относятся:
Внутриматочная инсеминация. Сперма вводится непосредственно в полость матки, минуя ткани шейки матки и ее слизь.
ЭКО (экстракорпоральное оплодотворение). В этом случае врач-эмбриолог осуществляет оплодотворение половых клеток в лабораторных условиях, после чего эмбрион помещается в матку.
Перед применением указанных репродуктивных технологий пациентке необходимо пройти ультразвуковое исследование, гистероскопию и полное лабораторное обследование.
Вывод
Шеечный фактор бесплодия можно определить лишь на основе данных, полученных из медицинской истории пациентки и результатов обследования. Не всегда патологическое состояние требует медикаментозного или хирургического вмешательства, что заставляет пары обращаться к современным методам репродукции. Своевременное лечение воспалительных процессов в половых органах и восстановление гормонального баланса значительно увеличивают шансы на естественное зачатие.
https://youtube.com/watch?v=MqQhIR_y2Zs
Влияние гормонального фона на шеечный фактор бесплодия
Гормональный фон играет ключевую роль в функционировании репродуктивной системы женщины и может существенно влиять на шеечный фактор бесплодия. Шейка матки, являясь важной частью женской репродуктивной системы, отвечает за создание условий, необходимых для успешного зачатия и вынашивания беременности. Гормоны, такие как эстроген и прогестерон, регулируют состояние слизистой оболочки шейки матки, а также ее секреторную функцию.
Эстроген, вырабатываемый яичниками, способствует увеличению количества и изменению качества цервикальной слизи. В период овуляции уровень эстрогена достигает пика, что приводит к разжижению слизи, облегчая движение сперматозоидов через шейку матки в полость матки. Если уровень эстрогена недостаточен, цервикальная слизь может оставаться густой и вязкой, что затрудняет прохождение сперматозоидов и, как следствие, снижает вероятность зачатия.
Прогестерон, вырабатываемый после овуляции, также играет важную роль в поддержании нормального состояния шейки матки. Он способствует утолщению слизистой оболочки, что необходимо для создания защитного барьера, который предотвращает проникновение инфекций в полость матки. Однако, если уровень прогестерона нарушен, это может привести к аномалиям в структуре шейки матки, что также может стать причиной бесплодия.
Кроме того, гормональные нарушения могут быть связаны с различными заболеваниями, такими как синдром поликистозных яичников (СПКЯ), гипотиреоз или гипертиреоз, которые могут влиять на выработку эстрогена и прогестерона. Эти состояния могут привести к изменению качества цервикальной слизи и нарушению ее функции, что в свою очередь может стать причиной шеечного фактора бесплодия.
Важно отметить, что диагностика гормональных нарушений требует комплексного подхода, включая анализы на уровень гормонов, ультразвуковое исследование и другие методы. Лечение может включать гормональную терапию, направленную на восстановление нормального гормонального фона и улучшение состояния шейки матки. В некоторых случаях может потребоваться хирургическое вмешательство для устранения анатомических аномалий, которые могут быть связаны с гормональными нарушениями.
Таким образом, гормональный фон является важным аспектом, влияющим на шеечный фактор бесплодия. Понимание его роли и механизмов действия позволяет разработать более эффективные стратегии диагностики и лечения, что в конечном итоге может повысить шансы на успешное зачатие и вынашивание беременности.
Роль инфекций и воспалительных процессов в цервикальном канале
Инфекции и воспалительные процессы в цервикальном канале играют значительную роль в развитии шеечного фактора бесплодия. Цервикальный канал, представляющий собой узкий проход между влагалищем и маткой, выполняет важные функции, включая защиту половых путей от патогенных микроорганизмов и обеспечение проходимости сперматозоидов во время овуляции. Однако различные инфекции могут нарушить эти функции, что в свою очередь может привести к бесплодию.
Одной из наиболее распространенных инфекций, влияющих на цервикальный канал, является хламидиоз. Эта инфекция, вызванная бактерией Chlamydia trachomatis, может протекать бессимптомно, но при этом вызывать воспаление шейки матки (цервицит). Хламидийная инфекция может приводить к образованию рубцовой ткани, что затрудняет проходимость сперматозоидов и может вызывать изменения в секрете шейки матки, что также негативно сказывается на фертильности.
Другие инфекции, такие как гонорея, также могут вызывать воспаление и повреждение тканей шейки матки. Гонококковая инфекция, вызванная Neisseria gonorrhoeae, может привести к образованию гнойного экссудата, который затрудняет движение сперматозоидов и может вызывать дополнительные воспалительные реакции в репродуктивной системе.
Вирусные инфекции, такие как вирус папилломы человека (ВПЧ), также могут оказывать влияние на цервикальный канал. Некоторые штаммы ВПЧ связаны с развитием предраковых изменений в шейке матки, что может привести к необходимости хирургического вмешательства и, как следствие, к нарушению нормальной функции шейки матки.
Воспалительные процессы в цервикальном канале могут также быть вызваны неинфекционными факторами, такими как аллергические реакции или механические травмы. Например, использование некоторых средств контрацепции, таких как внутриматочные устройства (ВМС), может вызывать воспаление, что также может негативно сказаться на фертильности.
Важно отметить, что воспаление шейки матки может приводить к изменениям в составе цервикальной слизи. В норме цервикальная слизь изменяется в зависимости от фазы менструального цикла, обеспечивая оптимальные условия для прохождения сперматозоидов. Однако при наличии воспаления состав и свойства слизи могут изменяться, что затрудняет оплодотворение.
Для диагностики инфекций и воспалительных процессов в цервикальном канале используются различные методы, включая мазки на флору, ПЦР-диагностику и серологические тесты. Лечение инфекций обычно включает антибиотикотерапию, однако важно учитывать, что некоторые инфекции могут требовать комплексного подхода, включая лечение партнеров и коррекцию сопутствующих заболеваний.
Таким образом, инфекции и воспалительные процессы в цервикальном канале представляют собой важный аспект, который необходимо учитывать при диагностике и лечении бесплодия. Понимание этих факторов может помочь в разработке эффективных стратегий для повышения шансов на успешное зачатие.
Профилактика шеечного фактора бесплодия
Профилактика шеечного фактора бесплодия является важным аспектом в репродуктивном здоровье женщин. Шеечный фактор бесплодия связан с нарушениями в шейке матки, которые могут препятствовать нормальному прохождению сперматозоидов в полость матки и, соответственно, затруднять зачатие. Для предотвращения таких нарушений необходимо учитывать несколько ключевых моментов.
Регулярные медицинские осмотры. Одним из основных методов профилактики является регулярное посещение гинеколога. Это позволяет своевременно выявлять и лечить заболевания, которые могут повлиять на состояние шейки матки, такие как инфекции, воспалительные процессы или предраковые изменения. Рекомендуется проходить осмотры не реже одного раза в год, а при наличии хронических заболеваний — чаще.
Контроль инфекций. Инфекции, передающиеся половым путем (ИППП), могут значительно повлиять на здоровье шейки матки. Для профилактики важно использовать барьерные методы контрацепции, такие как презервативы, а также регулярно проходить тесты на наличие ИППП. При обнаружении инфекции необходимо незамедлительно пройти курс лечения, чтобы избежать осложнений.
Здоровый образ жизни. Поддержание общего здоровья также играет важную роль в профилактике шеечного фактора бесплодия. Это включает в себя сбалансированное питание, регулярные физические нагрузки, отказ от курения и ограничение потребления алкоголя. Здоровый образ жизни способствует укреплению иммунной системы и снижает риск развития различных заболеваний, включая те, которые могут повлиять на шейку матки.
Избежание травм и хирургических вмешательств. Травмы шейки матки, возникающие в результате абортов, родов или хирургических вмешательств, могут привести к образованию рубцов и сужению канала шейки матки. Поэтому важно избегать ненужных медицинских процедур и, если это возможно, выбирать менее инвазивные методы лечения.
Образование и информированность. Повышение уровня осведомленности о репродуктивном здоровье и факторах, влияющих на него, также является важным аспектом профилактики. Женщинам следует быть информированными о симптомах заболеваний шейки матки, а также о методах их профилактики и лечения. Образовательные программы и консультации с медицинскими специалистами могут помочь в этом.
Таким образом, профилактика шеечного фактора бесплодия требует комплексного подхода, включающего регулярные медицинские осмотры, контроль инфекций, здоровый образ жизни, избегание травм и повышение уровня информированности. Эти меры помогут сохранить здоровье шейки матки и повысить шансы на успешное зачатие.