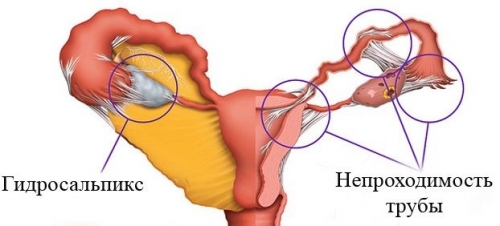
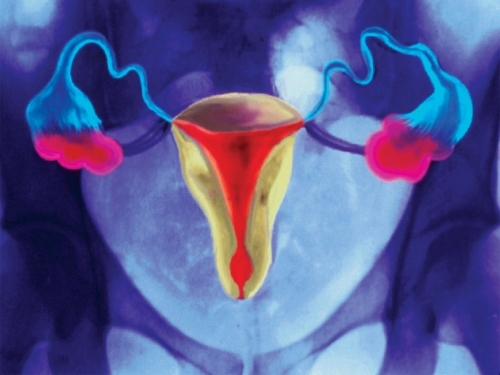
Трубное бесплодие — состояние, при котором оплодотворенная яйцеклетка не может достичь матки из-за повреждений или блокировок маточных труб. Это одна из основных причин женского бесплодия, возникающая по различным причинам, включая воспаления, инфекции и хирургические вмешательства. В статье рассмотрим диагностику, методы лечения и важность обращения к специалистам. Понимание этой проблемы поможет женщинам и парам, сталкивающимся с трудностями зачатия, найти решения и получить квалифицированную помощь.
Симптомы трубного перитонеального бесплодия
Основная жалоба заключается в том, что беременность не наступает при регулярной половой жизни без использования средств контрацепции.
Воспалительные процессы в области малого таза, эндометриоз, наличие опухолей или кист могут проявляться болями в нижней части живота, нарушениями менструального цикла и болезненными ощущениями во время полового акта (диспареуния). Боль обычно имеет ноющий характер, возникает периодически и может быть связана с физической активностью и различными фазами менструального цикла.
У некоторых женщин при трубном бесплодии симптомы могут отсутствовать, и единственной причиной для проведения диагностики становится отсутствие беременности.
Врачи отмечают, что трубное бесплодие является одной из распространенных причин невозможности зачатия у женщин. Это состояние возникает, когда маточные трубы повреждены или заблокированы, что препятствует нормальному движению яйцеклетки и сперматозоидов. Специалисты подчеркивают важность ранней диагностики, так как многие женщины не подозревают о наличии проблемы. Основными факторами, способствующими развитию трубного бесплодия, являются воспалительные заболевания органов малого таза, эндометриоз и предыдущие операции на органах репродуктивной системы. Врачи рекомендуют регулярные обследования и консультации с гинекологом, чтобы своевременно выявить и устранить возможные проблемы. Современные методы лечения, включая лапароскопию и экстракорпоральное оплодотворение, позволяют многим женщинам преодолеть это состояние и стать матерями.
https://youtube.com/watch?v=D_g7uIxvvkw
Формы
Существует две главные формы трубно-перитонеального бесплодия:
• в результате нарушения сократительной функции маточных труб: гипертонус, гипотония, дискоординация;
• в связи с органическими повреждениями – непроходимостью, опухолями, спаечными процессами, проведенной стерилизацией, случайной перевязкой труб во время хирургического вмешательства и другими причинами.
Классификация выделяет трубное и перитонеальное бесплодие. Из-за схожести патологических процессов, механизмов развития и общих факторов, способствующих возникновению, чаще употребляется термин «трубно-перитонеальное бесплодие».
С данной проблемой могут столкнуться женщины, которые уже имеют детей и планируют новую беременность. Вторичное трубное бесплодие лечится по тем же принципам, что и первичная инфертильность.
| Причина трубного бесплодия | Механизм воздействия | Методы диагностики |
|---|---|---|
| Воспалительные заболевания органов малого таза (ВЗОМТ) | Спайки, рубцы, окклюзия маточных труб, нарушение перистальтики | Гистеросальпингография (ГСГ), лапароскопия, УЗИ органов малого таза |
| Эндометриоз | Образование спаек, деформация маточных труб, нарушение функции фимбрий | Лапароскопия, УЗИ органов малого таза, МРТ |
| Внематочная беременность в анамнезе | Повреждение маточной трубы, образование рубцов, нарушение проходимости | Анамнез, УЗИ органов малого таза, лапароскопия |
| Хирургические вмешательства на органах малого таза | Повреждение маточных труб, образование спаек | Анамнез, лапароскопия |
| Врожденные аномалии развития маточных труб | Отсутствие, недоразвитие, аномальное строение маточных труб | ГСГ, лапароскопия |
| Туберкулез половых органов | Образование казеозных масс, рубцов, окклюзия маточных труб | Бактериологическое исследование, ГСГ, лапароскопия |
| Опухоли маточных труб | Обструкция просвета маточной трубы, нарушение ее функции | УЗИ органов малого таза, МРТ, лапароскопия |
Причины трубного бесплодия
Недостаточная выработка слизи, изменения в тонусе мышечного слоя труб и плохая подвижность ресничек могут быть вызваны рядом факторов:
• нарушения гормонального баланса (гипоэстрогения и гиперандрогения);
• патологическое воздействие медиаторов воспаления: чем более выражен воспалительный процесс, тем больше вырабатывается интерлейкинов, простагландинов и других биологически активных веществ, способствующих местному повреждению;
• дисфункция симпатоадреналовой системы на фоне хронического стресса, переутомления и других факторов;
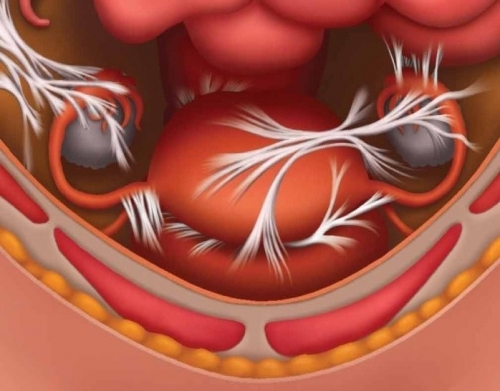
• осложнения воспалительных процессов в органах малого таза: синехии, спайки, рубцы и скопление жидкости могут негативно влиять на проходимость труб;
• хирургические операции;
• травмы;
• ятрогенные повреждения (в результате медицинских процедур);
• опухолевые образования;
• очаги эндометриоза;
• генитальная форма туберкулеза.
https://youtube.com/watch?v=gslya_1pfwQ
Диагностические мероприятия
Ультразвуковое исследование органов малого таза (УЗИ ОМТ) является важным методом для диагностики таких заболеваний, как гидросальпинкс, фибромиома, аномалии развития матки, кисты и опухоли. На ранних стадиях патологий визуализация может быть затруднена.
Одним из видов УЗИ, применяемым при бесплодии, является ультразвуковая гистеросальпингоскопия. В этом случае контрастное вещество вводится через шейку матки, а распределение контраста контролируется с помощью УЗ-аппарата.
Гистеросальпингография с контрастированием (контраст вводится через шейку матки, заполняет матку и трубы, а затем выходит в брюшную полость, при этом делают снимки) предоставляет детальную информацию о состоянии полости матки и позволяет выявить:
• гиперплазию эндометрия;
• внутриматочные и трубные спайки;
• полипы;
• аномалии развития;
• опухоли;
• субмукозную миому;
• истмико-цервикальную недостаточность.
В 80% случаев данное исследование помогает установить причину бесплодия.
К недостаткам метода можно отнести риск возникновения асептического воспаления и слипание просвета труб, что может затруднить диагностику.
Также важно исследовать гормональный фон женщины, так как бесплодие может быть вызвано различными факторами, включая эндокринные нарушения.
Фертилоскопия – это эндоскопический метод диагностики, при котором необходимое оптическое оборудование вводится через задний свод влагалища. В ходе процедуры сначала осматривают полость малого таза, а затем, после контрастирования, оценивают проходимость маточных труб. Во время исследования возможно рассечение небольших спаек или электрокаутеризация при поликистозных изменениях яичников. Завершает диагностику гистероскопия. Жидкость после извлечения оборудования самостоятельно вытекает из полости малого таза. Вероятность установления причины бесплодия составляет 95%. Для обезболивания применяется седация.
Лапароскопическое исследование с хромогидротубацией – это процедура, проводимая гинекологами как для диагностики, так и для лечения. В ходе вмешательства, при необходимости, можно выполнить хирургическую коррекцию с использованием специальных эндоскопических инструментов. Перед лапароскопией женщине вводят наркоз.
Хромогидроинтубация способствует восстановлению проходимости труб, а точность метода близка к 100%.
Обязательно женщину направляют на консультацию к фтизиогинекологу для исключения внелегочной формы туберкулеза.
Туберкулез половых органов, осложненный бесплодием, встречается в 10% случаев среди всех форм внелегочного туберкулеза.
Обследование на инфекции, передающиеся половым путем (ИППП), является важной частью комплексной диагностики бесплодия. Все возбудители вызывают воспалительные процессы. Существует множество методов обследования на венерические заболевания, однако ПЦР-диагностика считается наиболее эффективной.
Схема лечения трубного бесплодия
Первоначально хирургическим методом устраняют патологические изменения в органах малого таза во время лапароскопии и гистероскопии. На сегодняшний день этот подход считается надежным при трубном факторе бесплодия, в отличие от консервативного лечения.
Любой воспалительный процесс может способствовать образованию спаек, даже если воспаление удается купировать с помощью антибиотиков и противовоспалительных средств. В этом случае спайки все равно могут остаться.
После проведения операции назначается восстановительное лечение, которое длится от 3 до 10 дней.
В рамках восстановления назначают антибиотики, нестероидные противовоспалительные препараты, поливитамины и ферменты.
https://youtube.com/watch?v=zXs2DoKI_BA
Препараты
Антибактериальную терапию начинают с введения антибиотиков широкого спектра действия во время операции. Профилактика заключается в том, чтобы ввести одну терапевтическую дозу антибиотика внутривенно в ходе хирургического вмешательства, а затем продолжить лечение в послеоперационный период. Эта мера позволяет снизить вероятность возникновения инфекционных осложнений после операции на 10-30%. Выбор конкретного препарата и продолжительность курса зависят от объема хирургического вмешательства и риска развития послеоперационных инфекций.
Вероятность осложнений возрастает, если у женщины имеются сопутствующие заболевания:
• хронические инфекции (эрозия шейки матки, хронический эндометрит, сальпингоофорит, инфекции, передающиеся половым путем);
• большой объем хирургического вмешательства;
• послеоперационные кровотечения и значительная кровопотеря.
Необходимость продолжения антибактериальной терапии определяется вышеперечисленными факторами, а также клинической картиной и результатами лабораторных исследований.
Инфузионная терапия способствует более быстрому восстановлению после операции.
Немедикаментозное лечение
Физиотерапия: индивидуально подбираются процедуры и продолжительность курса.
Эфферентные методы лечения
Женщинам с адгезивным процессом в малом тазу III-IV степени по классификации назначается контрольная гистеросальпингография. Восстановление проходимости маточных труб значительно увеличивает шансы на зачатие.
Для мониторинга фолликулогенеза и овуляции проводится ультразвуковое исследование. В эти дни рекомендуется активная половая жизнь. Если лечение непроходимости маточных труб и ановуляции не приносит результатов, применяются индукторы овуляции или вспомогательные репродуктивные технологии.
Если беременность не наступила в течение 12 месяцев у женщин с I-II степенью спаечного процесса и в течение 6 месяцев у пациенток с III-IV степенью адгезии, целесообразно рассмотреть методы вспомогательной репродукции.
Возраст пациентки также играет важную роль: с увеличением возраста женщины возрастает риск рождения ребенка с физическими или психическими отклонениями. Поэтому экстракорпоральное оплодотворение с использованием собственных яйцеклеток рекомендуется проводить до 38-39 лет. ЭКО при трубном факторе бесплодия показывает высокую эффективность, если гормональный фон женщины в норме и отсутствуют патологические изменения в матке.
Перед проведением ЭКО маточные трубы удаляются, что помогает избежать внематочной беременности.
Физиотерапия
К основным методам физиотерапевтического воздействия в области гинекологии можно отнести ультразвуковую терапию, лазерное лечение, использование электрических токов, электрофорез, грязевые процедуры и радоновые ванны.
При проведении комплексного лечения вероятность наступления беременности составляет 20%.
Эфферентные методы терапии включают плазмаферез, эндоваскулярное лазерное облучение крови и озонотерапию.
Отложенное восстановительное лечение: в зависимости от показаний может быть назначена как немедикаментозная, так и гормональная терапия.
Вобэнзим против трубного бесплодия
Вобэнзим можно рассматривать как универсальное средство, однако его эффективность на сегодняшний день не имеет научного подтверждения. При использовании в качестве единственного метода лечения бесплодия его действие оказывается незначительным, особенно в случаях с выраженными спайками. Основным активным компонентом является панкреатин — фермент, вырабатываемый поджелудочной железой. Производители утверждают, что добавление Вобэнзима в терапевтическую схему способствует лучшему усвоению других препаратов. Следует отметить, что все зарегистрированные медикаменты обязательно проходят клинические испытания, в ходе которых оцениваются различные характеристики, включая биодоступность. Вопрос о необходимости применения Вобэнзима при женском бесплодии остается открытым для обсуждения. Этот препарат не включен в клинические рекомендации зарубежных специалистов в области гинекологии.
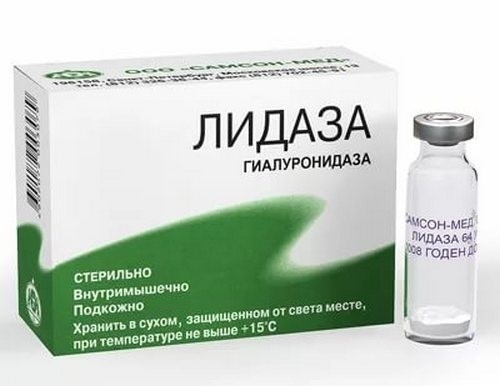
Лидаза при бесплодии
Спаечный процесс не только вызывает непроходимость труб, но и нарушает перистальтику, отвечающую за перемещение яйцеклетки. Хроническое воспаление ограничивает кровообращение, препятствует поступлению кислорода и питательных веществ к тканям, что негативно сказывается на их функционировании.
Лидазу при бесплодии чаще всего назначают после хирургических операций, так как любое повреждение может привести к образованию спаек. Эксперты утверждают, что Лидаза помогает снизить образование новых спаек, однако грубые рубцы после курса лечения остаются неизменными.
Избыток гиалуроновой кислоты, который возникает при спаечном процессе и способствует образованию адгезий, разрушается под воздействием фермента гиалуронидазы, являющегося основным компонентом препарата Лидаза.
Гормональные препараты
Комбинированные оральные контрацептивы (содержащие эстроген и прогестерон), гестагены и агонисты ГнРГ могут быть рекомендованы при наличии определенных показаний, после анализа крови на гормоны.
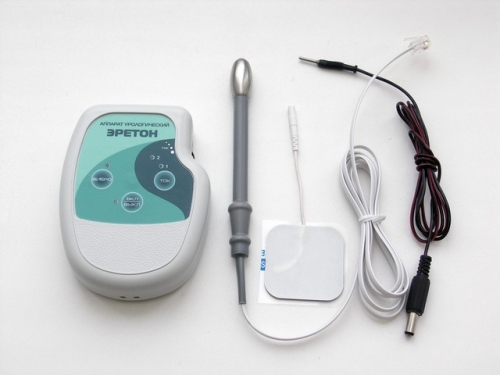
Эретон от трубного бесплодия
Аппарат для физиотерапии в домашних условиях Эретон используется для лечения воспалительных процессов в органах малого таза как у мужчин, так и у женщин. Его действие основано на воздействии импульсного тока, низкочастотной вибрации и магнитного поля. Однако специалисты отмечают, что при наличии серьезных спаек и бесплодии эффективность прибора может быть ограничена. Эретон можно применять для облегчения дискомфорта, связанного с хроническим воспалением, а также в профилактических целях.
У устройства Эретон имеются два электрода: один вводится трансректально, а второй размещается на нижней части живота. Для повышения эффективности перед введением в прямую кишку на электрод рекомендуется наносить гель на водной основе.
Показания к использованию в гинекологии:
• хронический аднексит;
• цистит;
• синдром хронической тазовой боли;
• хронический сальпингит и оофорит;
• бесплодие трубного происхождения у женщин.
Перед началом терапии необходимо пройти обследование у врача, так как существуют определенные противопоказания:
• онкологические заболевания;
• наличие кардиостимулятора;
• нарушения свертываемости крови;
• предраковые состояния матки и прямой кишки;
• варикозное расширение вен в области малого таза;
• любые острые воспалительные процессы;
• геморрой, парапроктит, трещины в остром состоянии.
Эретон является зарегистрированным медицинским устройством, прошедшим клинические испытания, хотя их нельзя назвать масштабными.
Профилактика
Чтобы сохранить возможность иметь детей, многое зависит от женщины. Фертильность можно поддерживать благодаря следующим рекомендациям:
• Наличие единственного проверенного сексуального партнера.
• Своевременное лечение воспалительных процессов.
• Избежание переохлаждения.
• Соблюдение правил интимной гигиены.
• Регулярные профилактические осмотры у гинеколога не реже одного раза в год.
Психологические аспекты трубного бесплодия
Трубное бесплодие, как и любое другое заболевание, имеет не только физические, но и значительные психологические аспекты. Женщины, столкнувшиеся с этой проблемой, часто испытывают широкий спектр эмоций, включая страх, тревогу, депрессию и чувство вины. Эти эмоции могут быть вызваны как самим диагнозом, так и последствиями, связанными с невозможностью забеременеть.
Одним из основных психологических аспектов трубного бесплодия является ощущение утраты. Женщины могут чувствовать, что теряют возможность стать матерью, что может привести к глубокому горю. Это чувство утраты может быть сопоставимо с потерей близкого человека, и, как следствие, женщинам может потребоваться время для того, чтобы справиться с этими эмоциями.
Кроме того, трубное бесплодие может вызывать чувство изоляции. Женщины могут ощущать, что никто не может понять их страдания, особенно если их друзья или родственники легко забеременели. Это может привести к социальной изоляции, когда женщины начинают избегать общения с теми, кто находится в другой ситуации, чтобы избежать болезненных разговоров о беременности и детях.
Также важно отметить, что трубное бесплодие может повлиять на отношения в паре. Партнеры могут испытывать напряжение и недопонимание, что может привести к конфликтам. Женщины могут чувствовать, что их партнер не поддерживает их эмоционально, или, наоборот, что они становятся обузой для партнера. Открытое общение и поддержка друг друга становятся ключевыми факторами в преодолении этих трудностей.
Психологическая поддержка, такая как консультации с психологом или участие в группах поддержки, может оказать значительное влияние на эмоциональное состояние женщин с трубным бесплодием. Профессионалы могут помочь разобраться в чувствах, предложить стратегии для справления с тревогой и депрессией, а также помочь наладить коммуникацию в паре.
Важно также отметить, что женщины должны заботиться о своем психическом здоровье, принимая время для себя, занимаясь хобби и поддерживая активный образ жизни. Это может помочь снизить уровень стресса и улучшить общее самочувствие.
В заключение, трубное бесплодие — это не только медицинская проблема, но и серьезный психологический вызов. Понимание и признание своих эмоций, а также поиск поддержки могут помочь женщинам справиться с этой трудной ситуацией и найти пути к восстановлению и принятию.
Влияние образа жизни на трубное бесплодие
Образ жизни играет значительную роль в развитии трубного бесплодия, которое связано с нарушением проходимости маточных труб. Факторы, влияющие на здоровье репродуктивной системы, могут быть как внешними, так и внутренними, и их влияние на фертильность женщин не следует недооценивать.
Одним из ключевых аспектов является питание. Неправильный рацион, богатый трансжирами, сахаром и обработанными продуктами, может привести к нарушению гормонального баланса и, как следствие, к проблемам с фертильностью. Исследования показывают, что женщины, придерживающиеся сбалансированной диеты, богатой фруктами, овощами, цельными злаками и полезными жирами, имеют более высокие шансы на успешное зачатие.
Физическая активность также имеет значение. Регулярные умеренные физические нагрузки способствуют улучшению обмена веществ и поддержанию нормального веса, что, в свою очередь, положительно сказывается на репродуктивной функции. Однако чрезмерные физические нагрузки могут иметь обратный эффект, приводя к нарушениям менструального цикла и снижению фертильности.
Курение и употребление алкоголя являются серьезными факторами риска для здоровья репродуктивной системы. Никотин и токсические вещества, содержащиеся в сигаретах, могут вызывать воспалительные процессы и повреждение тканей, что может привести к образованию спаек в маточных трубах. Алкоголь, особенно в больших количествах, также негативно влияет на гормональный баланс и может ухудшать качество яйцеклеток.
Стресс является еще одним важным фактором, который может влиять на фертильность. Хронический стресс приводит к повышению уровня кортизола, что может нарушить работу яичников и вызвать проблемы с овуляцией. Практики релаксации, такие как йога, медитация и дыхательные упражнения, могут помочь снизить уровень стресса и улучшить общее состояние здоровья.
Кроме того, важно учитывать влияние окружающей среды. Загрязнение воздуха, химические вещества и токсины, содержащиеся в продуктах и косметике, могут негативно сказаться на репродуктивной системе. Женщинам, планирующим беременность, рекомендуется избегать контакта с потенциально опасными веществами и выбирать экологически чистые продукты.
В заключение, образ жизни оказывает значительное влияние на здоровье репродуктивной системы и может быть как причиной, так и следствием трубного бесплодия. Поддержание здорового образа жизни, включая правильное питание, физическую активность, отказ от вредных привычек и управление стрессом, может помочь улучшить шансы на зачатие и сохранить здоровье маточных труб.
Перспективы и новые методы лечения трубного бесплодия
Трубное бесплодие, также известное как фаллопиевое бесплодие, представляет собой состояние, при котором проходимость маточных труб нарушена, что препятствует естественному оплодотворению и имплантации эмбриона. В последние годы в области репродуктивной медицины наблюдается значительный прогресс в диагностике и лечении этого состояния. Рассмотрим перспективные методы и подходы, которые могут помочь женщинам с трубным бесплодием.
1. Лапароскопическая хирургия
Лапароскопическая хирургия является одним из наиболее распространенных методов лечения трубного бесплодия. Этот минимально инвазивный подход позволяет хирургам визуализировать и исправлять проблемы с маточными трубами, такие как спайки, обструкции или аномалии. Современные технологии, такие как использование лазеров и электрокоагуляции, значительно увеличивают шансы на восстановление проходимости труб и успешное зачатие.
2. Эндоскопические методы
Эндоскопические методы, включая гистероскопию и сальпингоскопию, позволяют врачам исследовать внутренние полости матки и маточных труб. Эти процедуры могут быть использованы для диагностики и лечения различных заболеваний, таких как полипы, миомы или воспалительные процессы, которые могут способствовать трубному бесплодию. Эндоскопические методы также менее травматичны и требуют меньшего времени на восстановление.
3. Вспомогательные репродуктивные технологии (ВРТ)
В случае, если восстановление проходимости труб невозможно или неэффективно, ВРТ, такие как экстракорпоральное оплодотворение (ЭКО), становятся важным вариантом. ЭКО позволяет обойти проблемы с трубами, так как оплодотворение происходит вне организма, а затем эмбрион переносится непосредственно в матку. Современные технологии ЭКО продолжают развиваться, включая методы предимплантационной генетической диагностики, что позволяет отбирать наиболее жизнеспособные эмбрионы.
4. Медикаментозное лечение
В некоторых случаях медикаментозное лечение может быть использовано для устранения воспалительных процессов или инфекций, которые могут способствовать трубному бесплодию. Антибиотики, противовоспалительные препараты и гормональные средства могут помочь в восстановлении нормальной функции маточных труб. Однако важно помнить, что медикаментозное лечение не всегда приводит к восстановлению проходимости труб и должно использоваться в сочетании с другими методами.
5. Перспективные исследования и инновации
Научные исследования в области репродуктивной медицины продолжают открывать новые горизонты в лечении трубного бесплодия. Разработка новых биоматериалов для восстановления тканей, использование стволовых клеток для регенерации поврежденных труб и генетические исследования, направленные на понимание причин трубного бесплодия, открывают новые возможности для пациентов. Важно, чтобы женщины, сталкивающиеся с этой проблемой, оставались в курсе последних достижений и обсуждали их с врачами.
Таким образом, перспективы лечения трубного бесплодия становятся все более многообещающими благодаря современным методам и технологиям. Каждая женщина уникальна, и подход к лечению должен быть индивидуализированным, учитывающим все аспекты здоровья и репродуктивной функции. Консультация с опытным репродуктологом поможет выбрать наиболее подходящий метод лечения и повысить шансы на успешное зачатие.