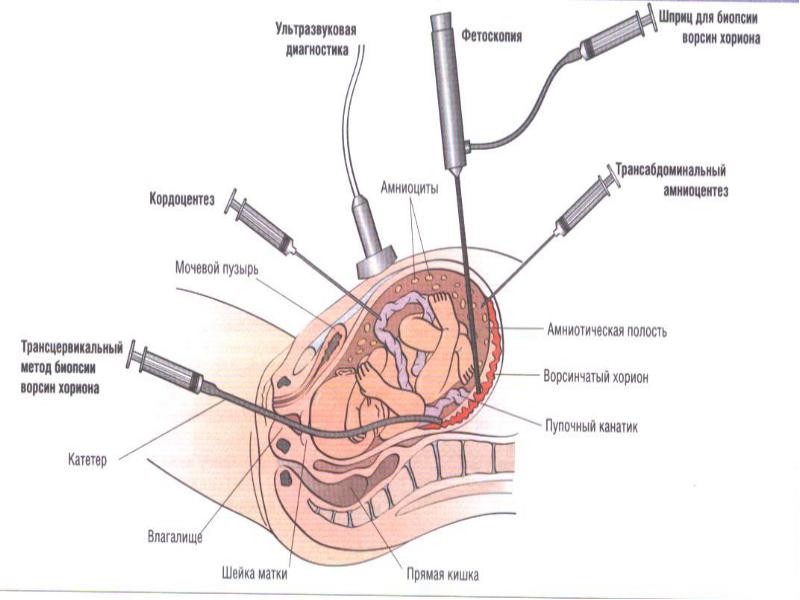
Кордоцентез — инвазивная процедура для получения образца пуповинной крови плода для анализа. Она используется для диагностики генетических и хромосомных заболеваний, а также для оценки состояния плода. В статье рассмотрим показания и противопоказания к кордоцентезу, а также объясним суть метода и его особенности. Это поможет будущим родителям понять, когда и почему может потребоваться процедура, а также ее риски и преимущества.
Зачем нужен кордоцентез
Кордоцентез позволяет выявить хромосомные аномалии, включая синдром Дауна и гемолитическую болезнь (анемию).
Эта диагностическая процедура проводится с целью обнаружения следующих проблем:
• аномалии развития плода и анализ кариотипа;
• инфекционные заболевания, такие как токсоплазмоз, краснуха и другие фетальные инфекции;
• нарушения в крови, чаще всего гемолитическая анемия, гемофилия и талассемия;
• выраженный иммунный конфликт, например, резус-конфликт.
Наиболее распространенные показания для проведения кордоцентеза включают выявленные по результатам УЗИ аномалии развития, рождение ребенка с синдромом Дауна в предыдущей беременности, а также возраст матери старше 40 лет с неопределенными результатами биохимического скрининга.
Кордоцентез — это инвазивная процедура, которая позволяет получить образец пуповинной крови плода для диагностики различных генетических заболеваний и инфекций. Врачи отмечают, что данное вмешательство, хотя и является высокоинформативным, связано с определенными рисками. Среди них — возможность выкидыша, инфекций и повреждения плода. Специалисты подчеркивают, что кордоцентез рекомендуется проводить только в случаях, когда результаты неинвазивных тестов вызывают сомнения или когда существует высокий риск наследственных заболеваний. Важно, чтобы решение о проведении процедуры принималось совместно с врачом, учитывая все возможные последствия и альтернативные методы диагностики. Врачи также акцентируют внимание на необходимости тщательного мониторинга состояния матери и плода после процедуры, чтобы минимизировать риски и обеспечить безопасность.
https://youtube.com/watch?v=4bQLRmXjBI4
Чем кордоцентез отличается от биопсии ворсин хориона
Биоматериал извлекается непосредственно из маточной полости с помощью пункции. Хорион, представляющий собой оболочку, которая окружает эмбрион, обладает высокой степенью васкуляризации. В процессе развития беременности сосуды трансформируются в ворсины, которые отвечают за обмен веществ. Для анализа их берут на сроке 10-14 недель с помощью пункции. Геномы клеток хориона и эмбриона имеют частичное совпадение, что позволяет определить хромосомный набор плода. Однако стоит отметить, что одним из недостатков данного метода является возможность получения ложных результатов из-за неполного совпадения геномов. Если эту диагностическую процедуру не удалось провести вовремя, женщине могут предложить амнио- или кордоцентез.
| Аспект | Описание | Значение для беременности |
|---|---|---|
| Определение процедуры | Инвазивная диагностическая процедура, при которой под контролем УЗИ берется образец пуповинной крови плода. | Позволяет получить прямой доступ к кровотоку плода для диагностики и лечения. |
| Показания | Подозрение на хромосомные аномалии, генетические заболевания, инфекции плода, анемия плода, резус-конфликт. | Выявление серьезных патологий, которые могут повлиять на развитие и жизнь плода. |
| Сроки проведения | Обычно проводится после 18-20 недель беременности, когда пуповина достаточно развита. | Оптимальное время для получения достаточного количества крови и минимизации рисков. |
| Подготовка | УЗИ для определения положения плода и плаценты, оценка свертываемости крови матери. | Обеспечение безопасности процедуры и снижение риска осложнений. |
Какие могут быть неблагоприятные последствия
Кордоцентез — это инвазивная процедура, которая может быть связана с рядом серьезных рисков, среди которых:
• Кровотечение. Наиболее частым осложнением является кровотечение в месте введения иглы. Обычно это состояние не угрожает жизни и проходит самостоятельно без необходимости вмешательства.
• Гематома пуповины. Во время или после кордоцентеза может произойти накопление фетальной крови в пуповине. Большинство таких случаев протекает без симптомов и не влияет на состояние плода. В некоторых ситуациях может наблюдаться временное замедление сердечного ритма. Если гематома остается стабильной, достаточно динамического наблюдения, так как существует вероятность ее самопроизвольного разрешения. В случае увеличения гематомы или усиления кровотечения, а также если сердечный ритм плода не восстанавливается, может потребоваться экстренное кесарево сечение.
• Замедление сердечного ритма у плода. После кордоцентеза сердечный ритм может временно замедлиться, что указывает на возможные нарушения. В таких случаях могут быть назначены необходимые препараты, которые вводятся в сосуды пуповины.
• Инфекция. В редких случаях кордоцентез может привести к инфицированию матки или плода, вероятность этого составляет менее 1%. При возникновении воспалительного процесса требуется противомикробная терапия.
• Фетально-материнское кровотечение. Случаи кровотечений, как правило, незначительны. Эта проблема чаще наблюдается, если плацента расположена в передней части матки или у женщин с нарушениями свертываемости крови.
• Передача материнской инфекции. Если у матери имеются определенные инфекции, такие как гепатит В, С или ВИЧ, они могут быть переданы ребенку.
• Усиление резус-конфликта. Во время процедуры может произойти смешивание материнской и фетальной крови, что запускает реакцию иммунной системы, и может потребоваться введение антирезусной сыворотки.
• Потеря беременности. Кордоцентез имеет более высокий риск потери плода по сравнению с другими пренатальными диагностическими методами, такими как биопсия ворсинок хориона и амниоцентез. Этот риск составляет примерно 1-2% для плода без видимых отклонений, когда исследование проводится для выявления возможных генетических нарушений. Однако, поскольку существуют определенные показания к проведению этой процедуры, бывает сложно определить, связана ли потеря плода непосредственно с кордоцентезом или с какой-либо патологией. Решение о необходимости проведения кордоцентеза принимается совместно, в состав комиссии входят генетик, гинеколог и врач ультразвуковой диагностики.
Решение о проведении кордоцентеза также зависит от самой женщины. Процедура может быть выполнена только после подписания добровольного медицинского согласия. Для оценки соотношения рисков и пользы от кордоцентеза необходима предварительная консультация с генетиком, на которую следует прийти с имеющимися заключениями и результатами анализов.
https://youtube.com/watch?v=9Qyz99jhcBk
Подготовка к кордоцентезу и как проходит процедура
К процедуре следует подготовиться морально, так как позитивный настрой играет важную роль. Осложнения после забора крови из пуповины случаются редко, в 2-5% случаев, и при своевременном медицинском вмешательстве обычно устраняются без негативных последствий. Если срок беременности превышает 23 недели, рекомендуется воздержаться от пищи и напитков за 8-10 часов до проведения диагностики. Это необходимо, поскольку некоторые осложнения могут потребовать экстренного хирургического вмешательства, а полный желудок может затруднить работу анестезиолога. На ранних сроках, до 15-18 недель, кордоцентез выполняется в амбулаторных условиях. Будет полезно, если кто-то из близких сопроводит женщину после процедуры.
Стандартный набор диагностических тестов перед миниоперацией включает:
• общий клинический анализ крови и мочи;
• коагулограмму;
• анализ на уровень сахара в крови;
• тесты на сифилис, ВИЧ и гепатиты В и С.
По направлению гинеколога из женской консультации и при наличии строгих показаний диагностика осуществляется бесплатно.
Как проходит процедура
В условиях манипуляционной или малой операционной, где не требуется глубокая седация из-за отсутствия значительных болевых ощущений, под контролем ультразвука в пуповину будет введена игла для забора нескольких миллилитров крови, которая будет впоследствии проанализирована. Перед этим образец крови будет взят из вены матери. Женщина располагается на спине, и ей рекомендуется сохранять максимальную неподвижность, чтобы избежать травмирования.
В некоторых случаях амниоцентез выполняется одновременно с кордоцентезом. Процедура может осуществляться как с использованием одной иглы, так и с помощью двух, что позволяет дополнительно получить амниотическую жидкость для анализа. При использовании второго метода сначала вводится игла для забора околоплодных вод, а затем с помощью другой иглы осуществляется забор кордовой крови из пуповинной вены.
https://youtube.com/watch?v=DB_mEKmC1kE
После процедуры
После забора крови могут возникнуть легкие спазмы в нижней части живота или ощущение дискомфорта. Врач проведет ультразвуковое исследование или кардиотокографию (КТГ) на более поздних сроках беременности, чтобы оценить сердечный ритм малыша. После кордоцентеза женщине рекомендуется несколько дней отдохнуть, однако к обычным делам, не требующим физической нагрузки, можно вернуться уже на следующий день. В женской консультации есть возможность оформить лист временной нетрудоспособности на несколько дней. Образец крови будет отправлен в лабораторию, и результаты будут готовы в течение 7-10 дней. Плацентарная недостаточность и гипоксия плода увеличивают риск осложнений. Важно немедленно обратиться к врачу, если наблюдаются влагалищные кровотечения, подтекание жидкости, сильные боли внизу живота или повышение температуры.
Результаты
Если результаты молекулярно-генетического и цитогенетического анализа крови, проведенного после кордоцентеза, находятся в пределах нормы, врач обсудит с пациенткой дальнейшие шаги и назначит следующую встречу. В случае выявления патологии специалист предложит варианты лечения. При наличии тяжелой анемии может возникнуть необходимость в переливании крови через пуповину. Существуют ситуации, когда результаты кордоцентеза указывают на серьезное заболевание, которое невозможно вылечить, и тогда женщине предстоит принять трудное решение: продолжать беременность или прервать ее. В таких моментах поддержка близких и психолога может оказаться очень важной, независимо от принятого решения.
Если кордоцентез подтверждает наличие патологии, этот результат считается надежным. Однако даже в тех случаях, когда анализ образца фетальной крови не обнаруживает никаких заболеваний, у новорожденного могут возникнуть проблемы со здоровьем. Это связано с тем, что исследование охватывает лишь определенные генетические болезни.
Противопоказания к кордоцентезу
Диагностическую процедуру не рекомендуется проводить в следующих случаях, если у женщины имеются:
• истмико-цервикальная недостаточность;
• риск прерывания беременности;
• миома матки с крупными узлами, расположенными в области предполагаемого прокола;
• полное предлежание плаценты;
• предрасположенность к кровотечениям (проблемы с системой свертывания крови);
• повреждения кожи в зоне предполагаемой пункции;
• серьезная инфекция с выраженными клиническими симптомами.
Показания к кордоцентезу
Показания к проведению кордоцентеза основываются на нескольких ключевых факторах, среди которых:
• История здоровья. К таким факторам относятся возраст матери старше 35 лет, наличие детей с врожденными аномалиями, наследственные заболевания в семье, случаи замершей беременности и выкидышей, подтвержденные генетические болезни, которые могут передаться потомству, беременность с использованием ЭКО, проблемы с фертильностью, инфекции во время беременности, прием определенных медикаментов и другие обстоятельства.
• Обнаруженные аномалии на УЗИ плода. Увеличение или отек шейной складки, укороченная бедренная кость, недоразвитие носовых костей и другие видимые аномалии развития являются показаниями для анализа пуповинной крови.
• Аномальные результаты биохимического скрининга. Неоднозначные данные при оценке уровня биохимических маркеров в крови матери, таких как альфа-фетопротеин (АФП), свободный бета-ХГЧ, неконъюгированный эстриол и белок РАРР. Исследование уровня ХГЧ и белка РАРР проводится в период с 10 по 13 недели беременности. Полученные результаты сравниваются с эталонными значениями, установленными для данного срока гестации. Во втором триместре анализируют ингибин А, плацентарный лактоген и неконъюгированный эстриол.
Повышенный уровень АФП у матери может указывать на многоплодную беременность, наличие порока развития позвоночника с нарушениями спинного мозга или анэнцефалию у плода. В то же время, снижение уровня АФП может свидетельствовать о трисомии 21 или 28 хромосомы. Низкие показатели эстрадиола могут быть признаком изменений в 13, 18 и 21 хромосомах. Любые колебания уровня бета-ХГЧ также могут указывать на хромосомные аномалии. Повышенный уровень этого белка в крови беременной может быть связан с синдромом Дауна у плода. Эти анализы не подтверждают диагноз, а лишь оценивают вероятность рождения ребенка с патологией. Для более точной диагностики требуются дополнительные методы обследования.
Есть ли альтернатива инвазивным процедурам
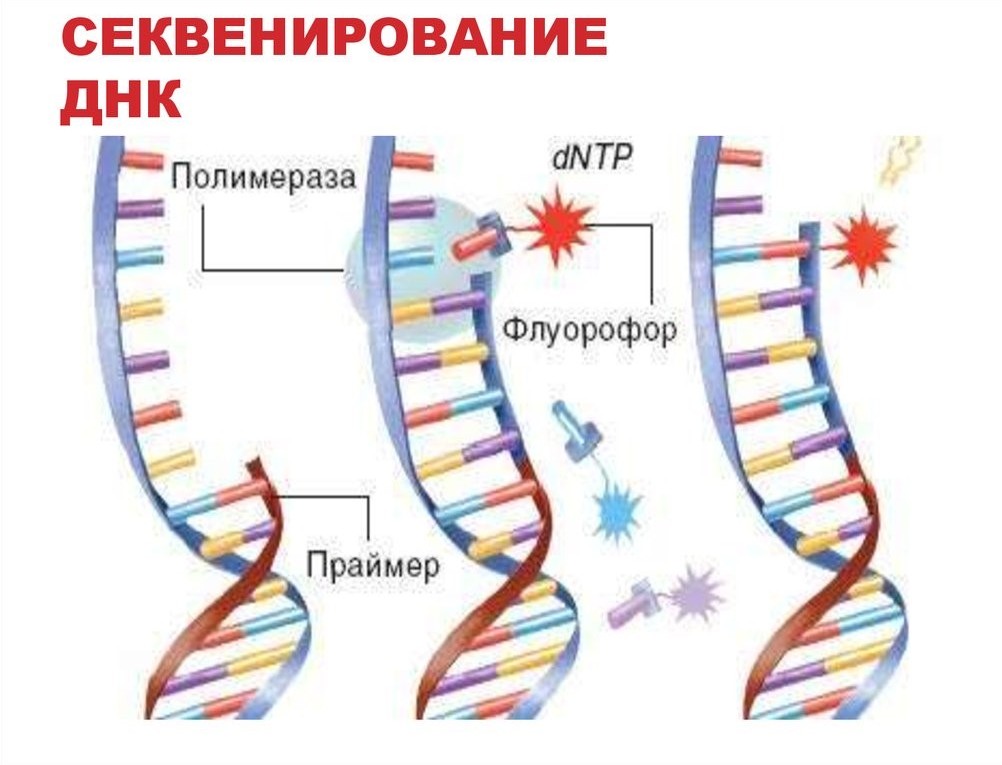
Существуют современные методы анализа ДНК плода, которые не несут рисков и позволяют выявлять хромосомные аномалии без хирургического вмешательства. Например, безопасный ДНК-тест Panorama демонстрирует высокую точность, близкую к 100%, в определении наиболее распространенных хромосомных аномалий. Однако стоит отметить, что стоимость неинвазивной диагностики достаточно высока: базовая цена начинается от 32-34 тысяч рублей, а расширенный анализ с учетом микроделеций обойдется примерно в 52 тысячи рублей.
Данный тест используется более пяти лет и доступен для прохождения с 9-й недели беременности. Эксперты утверждают, что его результаты превосходят результаты ультразвукового исследования и биохимического скрининга. Тест Panorama для беременных предлагает два варианта: для выявления хромосомных аномалий и для обнаружения микроделеций (повреждений отдельных участков хромосом). Результаты теста становятся известны в течение 7-9 рабочих дней. Анеуплоидии могут возникнуть даже при отсутствии заболеваний у родителей и отсутствии осложнений в акушерском анамнезе матери. Чтобы удостовериться в здоровье будущего малыша, тест Panorama можно пройти при любых сомнениях. Поскольку исследование не представляет опасности, противопоказания к нему практически отсутствуют. Однако стоит воздержаться от тестирования в случае, если женщина вынашивает тройню, срок беременности менее 9 недель, при суррогатном материнстве или донорстве яйцеклеток, а также после пересадки костного мозга.
Для сравнения, точность биохимического скрининга составляет 70-90% (он не выявляет микроделеции, но полностью безопасен), тогда как кордоцентез и другие инвазивные методы имеют 100% точность (но не подходят для раннего проведения и связаны с минимальными рисками). Существенным недостатком теста Panorama является то, что он не позволяет диагностировать моногенные заболевания, которых в настоящее время насчитывается более 8000, а в России проводится диагностика только на 50 нозологий. В случае подозрения на фенилкетонурию, муковисцидоз, мышечную дистрофию Дюшенна и другие подобные заболевания необходимо прибегнуть к инвазивным методам для получения биоматериала.
Какие патологии выявляет секвенирование
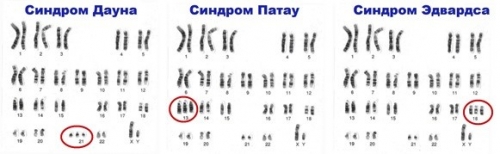
• Синдром Дауна (трисомия 21);
• Синдром Эдвардса (трисомия 18);
• Синдром Патау (трисомия 13);
• Анеуплодия половых хромосом:
• Синдром Клайнфельтера (47, XXY);
• Синдром Тернера (45, XO);
• Синдром Джейкобса (47, XYY);
• Трисомия по X хромосоме (47, XXX);
• Микроделеции:
• Синдром Ангельмана;
• Синдром 1p36 делеции;
• Синдром кошачьего крика;
• Синдром Ди Джорджи;
• Синдром Прадера-Вилли.
После проведения обследования с высокой степенью точности можно определить пол ребенка.
Роль кордоцентеза в диагностике генетических заболеваний
Кордоцентез является важным инструментом в пренатальной диагностике, позволяя выявлять генетические заболевания у плода на ранних стадиях беременности. Эта процедура включает в себя забор образца пуповинной крови, что дает возможность провести анализ хромосомного набора плода и выявить возможные аномалии.
Одной из основных причин, по которым назначается кордоцентез, является возраст матери. Женщины старше 35 лет имеют повышенный риск рождения ребенка с хромосомными аномалиями, такими как синдром Дауна. Кроме того, если в семье имеются случаи наследственных заболеваний, кордоцентез может помочь в ранней диагностике этих состояний.
Процедура кордоцентеза обычно проводится на сроке беременности от 18 до 24 недель. На этом этапе плод уже достаточно развит, и можно получить достаточное количество крови для анализа. Забор крови осуществляется под контролем ультразвука, что минимизирует риск повреждения плода или пуповины.
Анализ, проводимый на образце крови, включает в себя кариотипирование, которое позволяет определить количество и структуру хромосом. Это помогает выявить такие аномалии, как трисомия по 21-й хромосоме (синдром Дауна), а также другие генетические нарушения. В некоторых случаях также возможно проведение молекулярно-генетических исследований для выявления конкретных мутаций.
Важно отметить, что кордоцентез не является рутинной процедурой и проводится только в тех случаях, когда есть обоснованные показания. Несмотря на свою информативность, процедура связана с определенными рисками, такими как выкидыш, инфекция или повреждение плода. Поэтому решение о проведении кордоцентеза должно приниматься совместно с врачом, с учетом всех возможных рисков и преимуществ.
В заключение, кордоцентез играет ключевую роль в диагностике генетических заболеваний, предоставляя ценную информацию о состоянии плода. Эта процедура позволяет родителям заранее узнать о возможных рисках и принять обоснованные решения относительно дальнейшего ведения беременности.
Этические аспекты кордоцентеза
Кордоцентез, как инвазивная процедура, вызывает множество этических вопросов, связанных с рисками, последствиями и правами пациента. Основной этической дилеммой является необходимость взвешивания потенциальной пользы для плода и матери против возможных рисков, связанных с самой процедурой.
Во-первых, важно учитывать, что кордоцентез может быть рекомендован в случаях, когда существует высокая вероятность генетических аномалий или других патологий у плода. В таких ситуациях решение о проведении процедуры должно приниматься совместно с медицинским специалистом, который должен предоставить полную информацию о возможных рисках и преимуществах. Это включает в себя вероятность получения точных результатов, а также возможные осложнения, такие как выкидыш или инфекция.
Во-вторых, необходимо учитывать психологические аспекты. Для многих женщин ожидание результатов кордоцентеза может быть источником значительного стресса и тревоги. Важно, чтобы медицинский персонал обеспечил поддержку и понимание, а также предложил консультации по вопросам, связанным с результатами тестирования, включая возможность прерывания беременности в случае выявления серьезных аномалий.
Третий аспект касается информированного согласия. Женщина должна быть полностью осведомлена о процедуре, ее целях и возможных последствиях. Это включает в себя не только физические риски, но и эмоциональные и социальные аспекты, которые могут возникнуть в результате получения результатов теста. Врачи должны убедиться, что пациентка понимает всю информацию и может принимать обоснованные решения.
Кроме того, этические вопросы могут возникать в контексте культурных и религиозных убеждений. Для некоторых женщин и их семей решение о проведении кордоцентеза может быть связано с глубоко укоренившимися взглядами на жизнь, здоровье и родительство. Важно, чтобы медицинские работники уважали эти убеждения и учитывали их при обсуждении возможности проведения процедуры.
Наконец, следует отметить, что кордоцентез, как и любая медицинская процедура, должен проводиться в соответствии с высокими стандартами качества и безопасности. Это включает в себя использование современных технологий, соблюдение протоколов и постоянное обучение медицинского персонала. Этические аспекты кордоцентеза требуют комплексного подхода, который учитывает как медицинские, так и человеческие факторы, чтобы обеспечить наилучшие результаты для матери и ребенка.
Опыт и квалификация специалистов, проводящих кордоцентез
Кордоцентез — это инвазивная процедура, которая требует высокой квалификации и опыта специалистов, проводящих её. Важно, чтобы врач, выполняющий кордоцентез, имел соответствующую подготовку и опыт работы с беременными женщинами, так как это напрямую влияет на безопасность и эффективность процедуры.
Специалисты, занимающиеся кордоцентезом, обычно являются акушерами-гинекологами или перинатологами, которые прошли дополнительное обучение в области инвазивной диагностики. Они должны быть знакомы с анатомией плода, особенностями его развития, а также с возможными осложнениями, которые могут возникнуть в процессе процедуры.
Квалифицированный врач должен уметь правильно оценивать показания к проведению кордоцентеза, а также учитывать индивидуальные особенности каждой пациентки. Это включает в себя анализ медицинской истории, результаты ультразвукового исследования и другие диагностические данные. Важно, чтобы специалист мог объяснить пациентке все риски и преимущества процедуры, а также ответить на все её вопросы.
Кроме того, опытный врач должен быть способен быстро реагировать на возможные осложнения, такие как кровотечение или инфекция. Наличие навыков в области ультразвуковой диагностики также является важным аспектом, так как ультразвук используется для визуализации плода и определения точного места введения иглы.
В некоторых медицинских учреждениях кордоцентез выполняется в специализированных центрах, где работают мультидисциплинарные команды, состоящие из акушеров, генетиков и других специалистов. Это позволяет обеспечить комплексный подход к диагностике и лечению, а также повысить уровень безопасности для матери и плода.
Таким образом, опыт и квалификация специалистов, проводящих кордоцентез, играют ключевую роль в успешности процедуры. Выбор врача с высоким уровнем подготовки и опытом работы в данной области может значительно снизить риски и повысить шансы на получение точных результатов диагностики.