Фетоплацентарная недостаточность — серьезное состояние, возникающее на любом сроке беременности и влияющее на здоровье матери и плода. Особенно подвержены риску женщины до 17 лет и старше 35 лет, а также имеющие сопутствующие заболевания или патологии матки. В статье рассмотрим причины, симптомы, диагностику и лечение фетоплацентарной недостаточности, что поможет будущим мамам и медицинским специалистам лучше понять проблему и своевременно принимать меры для обеспечения здоровья матери и ребенка.
Фетоплацентарная недостаточность — что это такое
Фетоплацентарная недостаточность (ФПН) представляет собой одно из наиболее распространенных осложнений в период беременности. Это состояние охватывает целый ряд нарушений в системе «мать-плацента-плод», которые возникают из-за функциональных и морфологических изменений в плаценте. Эти изменения мешают плаценте выполнять свои основные функции в полном объеме. Тяжесть проявлений, симптомы и последствия ФПН для матери и ребенка могут варьироваться и зависят от причин возникновения патологии, срока беременности, стадии развития плаценты, а также от компенсаторных возможностей системы «мать-плацента-плод».
Фетоплацентарная недостаточность является серьезной проблемой в акушерстве, и мнение врачей по этому вопросу однозначно. Специалисты подчеркивают, что данное состояние может привести к недостаточному поступлению кислорода и питательных веществ к плоду, что в свою очередь может вызвать различные осложнения, включая задержку роста и развитие гипоксии. Врачи отмечают важность ранней диагностики и мониторинга состояния беременной женщины, чтобы своевременно выявить признаки недостаточности. Они рекомендуют регулярные ультразвуковые исследования и кардиотокографию для оценки состояния плода. Кроме того, врачи акцентируют внимание на необходимости комплексного подхода к лечению, включая коррекцию сопутствующих заболеваний и оптимизацию образа жизни беременной. Профилактика и своевременное вмешательство могут значительно улучшить исходы для матери и ребенка.
https://youtube.com/watch?v=GUJNZyIihsA
Причины фетоплацентарной недостаточности
Фетоплацентарная недостаточность (ФПН) может быть вызвана множеством патологий, возникающих в организме беременной женщины:
• заболевания печени;
• болезни почек (например, пиелонефрит);
• заболевания легких (такие как бронхиальная астма);
• нарушения в системе крови (включая проблемы со свертываемостью);
• сердечно-сосудистые заболевания (артериальная гипотензия или гипертензия, пороки сердца и др.);
• эндокринные расстройства (гипотиреоз, диабет, патологии надпочечников и др.);
• острые инфекционные болезни, а также обострения хронических инфекций;
• железодефицитная анемия и другие виды анемии в период беременности;
• патологии матки.
Анемия, связанная с нехваткой железа в крови матери и плаценте, приводит к снижению активности ферментов, содержащих железо, которые участвуют в тканевом дыхании. Это, в свою очередь, может вызвать гипоксию и ухудшение кровотока в плаценте.
У женщин с диабетом могут возникать сосудистые осложнения, такие как трофические и склеротические изменения, что также может способствовать развитию первичной фетоплацентарной недостаточности.
Различные вирусные и бактериальные инфекции, которые возникают или обостряются во время беременности, могут привести к инфицированию плаценты, воспалительным изменениям и нарушению ее кровоснабжения.
Врожденные аномалии, такие как двурогость матки, а также различные внутренние патологии (например, эндометриоз) и опухоли, также представляют собой значительный риск для развития ФПН. При наличии миомы важным фактором становится ее размер и расположение. Наибольшую опасность представляют крупные миоматозные узлы у женщин старше 35 лет, особенно если они находятся в области прикрепления плаценты, что может привести к гипоксии плода. Если узлы небольшие и расположены в предбрюшинной области, риск осложнений значительно ниже.
Одной из частых причин ФПН является гестоз, или поздний токсикоз. Угроза прерывания беременности или преждевременных родов может быть как причиной, так и следствием ФПН. Поскольку фетоплацентарная недостаточность может иметь различные причины у разных женщин, патогенез угрозы прерывания беременности также разнообразен. Прогноз для плода во многом зависит от его защитных и адаптационных возможностей.
Многоплодная беременность является естественной моделью ФПН, так как удовлетворить потребности нескольких плодов одновременно невозможно. При иммунологической несовместимости крови матери (резус-конфликт) и развитии гемолитической болезни плода ФПН часто возникает из-за отека плаценты и ее преждевременного старения. В таких случаях наблюдаются гипоксические поражения плода, задержка его внутриутробного развития и анемия.
Способность плаценты выполнять свои функции зависит от ее зрелости в соответствии с сроком беременности и от возможности развивать адекватные защитные реакции. Возраст женщины также играет важную роль: в группе риска находятся молодые беременные (до 17 лет) и женщины старше 35 лет. Кроме того, на формирование и созревание плаценты могут негативно влиять вредные привычки (курение, наркотики, алкоголь), воспалительные заболевания, аборты в анамнезе, неправильное питание, неблагоприятные условия жизни и социальная нестабильность.
Таким образом, можно сделать вывод, что фетоплацентарная недостаточность имеет многофакторную природу, и невозможно выделить единственную причину ее возникновения. Это подтверждается как научными исследованиями, так и клинической практикой. Все перечисленные патологические состояния в разной степени влияют на развитие ФПН: один из факторов может быть основным, а остальные – второстепенными.
| Аспект | Описание | Последствия для плода |
|---|---|---|
| Определение | Нарушение функции плаценты, приводящее к недостаточному поступлению кислорода и питательных веществ к плоду. | Задержка внутриутробного развития (ЗВУР), гипоксия, дистресс плода, повышенный риск перинатальной заболеваемости и смертности. |
| Причины | Артериальная гипертензия у матери, сахарный диабет, заболевания почек, аутоиммунные заболевания, тромбофилии, инфекции, многоплодная беременность, аномалии развития плаценты. | Хроническая гипоксия, ацидоз, нарушение формирования органов и систем, неврологические нарушения. |
| Диагностика | УЗИ (допплерометрия сосудов пуповины и матки), кардиотокография (КТГ), биохимические маркеры (плацентарный лактоген, эстриол). | Выявление признаков страдания плода, оценка степени тяжести состояния, прогнозирование исходов. |
| Лечение | Улучшение маточно-плацентарного кровотока (спазмолитики, антиагреганты), метаболическая терапия (витамины, антиоксиданты), лечение основного заболевания матери, при необходимости – досрочное родоразрешение. | Улучшение состояния плода, снижение риска осложнений, оптимизация сроков родоразрешения. |
| Профилактика | Своевременное выявление и лечение заболеваний у беременной, контроль артериального давления и уровня сахара в крови, отказ от вредных привычек, полноценное питание. | Снижение частоты развития ФПН, улучшение исходов беременности и родов. |
К чему приводит ФПН
В процессе развития фетоплацентарной недостаточности (ФПН) в плаценте происходят как функциональные, так и морфологические изменения, которые могут нарушать ее созревание, снижать гормональную активность и обменные процессы. Это, в свою очередь, негативно сказывается на маточно-плацентарном и фетоплацентарном кровообращении. Все перечисленные патологические изменения ослабляют компенсаторные механизмы системы «мать-плацента-плод», что приводит к задержке развития плода и осложняет течение беременности, вызывая такие состояния, как гестоз, угроза преждевременных родов, отслойка плаценты и другие проблемы. Это также затрудняет сам процесс родов, что может привести к преждевременным родам и нарушениям родовой деятельности.
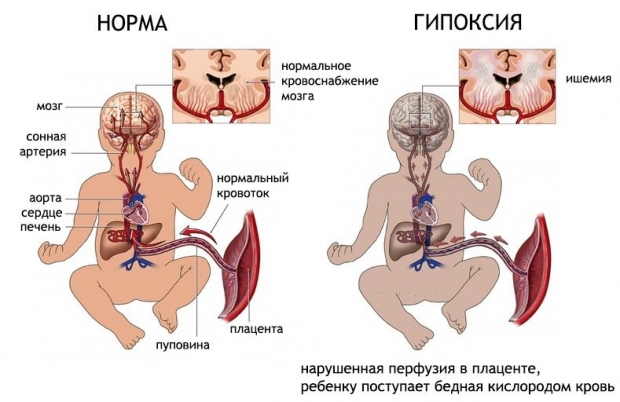
Под воздействием патологических факторов при ФПН у плода неизбежно развивается кислородное голодание, или гипоксия. На начальных стадиях этого состояния у малыша активируются внутренние компенсаторные механизмы, направленные на обеспечение организма необходимым количеством кислорода: он начинает активно двигаться, увеличивается минутный объем сердца и частота сердечных сокращений (тахикардия). Увеличение внутриутробных дыхательных движений также способствует улучшению притока крови к сердцу плода.
Однако при длительной гипоксии без соответствующего лечения компенсаторные механизмы плода быстро истощаются: у него могут развиться брадикардия и аритмия, а минутный объем кровообращения снижается. Также наблюдается уменьшение двигательной активности и частоты дыхательных движений. Повышение тонуса периферических сосудов при хронической гипоксии помогает снизить общий расход кислорода и обеспечить его поступление к жизненно важным органам, таким как сердце и головной мозг.
https://youtube.com/watch?v=xYPKha_gerY
Классификация фетоплацентарной недостаточности
Хроническую фетоплацентарную недостаточность (ФПН) принято классифицировать в зависимости от того, насколько эффективно placenta может использовать свои защитные и адаптивные механизмы для удовлетворения потребностей плода. В этой связи выделяют три типа ФПН:
- компенсированная;
- субкомпенсированная;
- декомпенсированная.
Компенсированная форма ФПН считается наиболее благоприятной. В этом случае плод не испытывает страданий и может развиваться нормально, а при правильном подходе к лечению существует вероятность рождения абсолютно здорового ребенка. Здесь наблюдаются лишь начальные, незначительные патологические изменения, которые успешно устраняются благодаря активации естественных защитных механизмов.
Субкомпенсированная форма ФПН характеризуется максимальным напряжением компенсаторных возможностей в системе «мать-плацента-плод», которые не в состоянии полностью противостоять негативным воздействиям и обеспечить нормальное течение беременности и развитие ребенка. В данной ситуации возрастает риск возникновения патологий у плода и различных осложнений у новорожденного.
Наиболее тяжелой является декомпенсированная форма ФПН, при которой наблюдаются серьезные нарушения функций плаценты и сбой компенсаторных механизмов в системе «мать-плацента-плод». Возникающие необратимые морфологические и функциональные изменения в фетоплацентарной системе могут привести к серьезным осложнениям у плода, вплоть до его гибели.
Осложнения фетоплацентарной недостаточности
https://youtube.com/watch?v=DOUtCLb1AJU
Задержка внутриутробного развития плода
Об угнетении дыхательной функции плаценты обычно свидетельствуют симптомы гипоксии, которые проявляются сначала увеличением активности малыша, а затем, при ухудшении состояния, её снижением и даже полным отсутствием. Одним из распространенных осложнений хронической фетоплацентарной недостаточности (ФПН) является задержка внутриутробного развития плода (ЗВУР), первые признаки которой включают в себя уменьшенные размеры живота (несоответствие окружности живота и высоты дна матки сроку беременности).
Существует две формы ЗВУР: симметричная и асимметричная, которые различаются по клиническим проявлениям и прогнозу для дальнейшего развития плода.
Симметричная форма ЗВУР проявляется пропорционально небольшими размерами, весом и развитием всех внутренних органов плода по сравнению с нормой для данного срока беременности. Эта форма ЗВУР может развиваться на ранних стадиях беременности и быть вызвана как заболеваниями плода (инфекции, генетические аномалии), так и вредными привычками матери или длительным воздействием других неблагоприятных факторов.
Асимметричная форма ЗВУР характеризуется непропорциональным развитием малыша. В этом случае, несмотря на нормальный рост плода, может наблюдаться отставание в массе тела. Окружность живота и груди ребенка также будет меньше нормы для данного срока, что связано с недостаточным развитием подкожного жирового слоя и паренхиматозных органов. При этом такие фетометрические параметры, как окружность головы и длина конечностей, будут соответствовать возрасту плода. Асимметричная форма ЗВУР, как правило, развивается во второй половине беременности, чаще всего в третьем триместре.
Нарушения функций плаценты при ФПН
При хронической фетоплацентарной недостаточности наблюдаются нарушения всех функций плаценты, включая дыхательную, трофическую, защитную, гормональную и выделительную.
Снижение защитной функции плаценты выражается в ослаблении барьерной роли, которая предотвращает проникновение патогенных микроорганизмов, токсичных веществ и некоторых медикаментов к плоду. Это может привести к внутриутробному инфицированию и токсическому воздействию на развивающийся организм.
При угнетении синтетической функции плацента снижает выработку гормонов, необходимых для нормального течения беременности. Это может вызвать гипоксию плода, задержку его развития, угрозу преждевременных родов и различные нарушения в процессе родов. Кроме того, уменьшение гормональной активности плаценты может привести к изменениям в эпителии влагалища, что создает условия для роста патогенной микрофлоры и воспалительных процессов.
Нарушение выделительной функции плаценты может стать причиной как маловодия, так и многоводия. Многоводие, как правило, возникает на фоне таких состояний, как сахарный диабет, внутриутробное инфицирование, гемолитическая болезнь в отечной форме и другие патологические состояния.
Диагностика фетоплацентарной недостаточности
Поскольку на ранних стадиях развития фетоплацентарной недостаточности (ФПН) клинические проявления могут быть либо отсутствующими, либо слабо выраженными, лабораторные исследования играют ключевую роль в диагностике этого состояния. Особенно важно наблюдать за состоянием фетоплацентарной системы в динамике у женщин с высоким риском развития ФПН. Клиническая картина этого осложнения может различаться у разных беременных и в основном состоит из симптомов основного заболевания, на фоне которого развивается ФПН. Степень выраженности недостаточности также зависит от тяжести и продолжительности основного заболевания. Кроме того, критически важно учитывать срок, на котором впервые проявляются патологические изменения: чем раньше начинается заболевание, тем менее благоприятен прогноз. Наибольшую опасность представляют женщины, у которых первые признаки ФПН возникают до 30 недель беременности.
Таким образом, можно сделать вывод, что из-за сложной и многофакторной природы фетоплацентарной недостаточности ее диагностика требует комплексного и динамического подхода. Правильно собранный подробный анамнез имеет большое значение для установления диагноза и выявления причин ФПН. Врач должен быть осведомлен не только о состоянии здоровья и перенесенных заболеваниях пациентки, но и учитывать ее возраст (в группе риска находятся первородящие женщины старше 40 лет и очень молодые беременные), профессию, наличие вредных привычек и социально-бытовые условия.
Особое внимание при сборе анамнеза следует уделить информации о репродуктивной функции женщины, а также о течении и количестве предыдущих беременностей. Если у женщины была менструальная дисфункция, это может указывать на серьезные нейроэндокринные нарушения. Важно также оценить состояние текущей беременности, наличие осложнений и сопутствующих заболеваний (таких как сахарный диабет, артериальная гипотензия/гипертензия, анемия, заболевания печени, мочевыводящих путей и другие патологии). Необходимо учитывать и текущие жалобы беременной: частое и длительное повышение тонуса матки, боли в животе, аномальные выделения из половых путей, чрезмерную активность плода или, наоборот, недостаток шевелений.
Во время внешнего осмотра врач оценивает окружность живота, высоту дна матки и их соответствие сроку беременности с учетом конституции матери (роста и веса). Эти измерения крайне важны и являются простыми методами диагностики задержки внутриутробного развития (ЗВУР) и маловодия/многоводия. Также врач может прощупать тонус матки.
При наружном гинекологическом осмотре обращают внимание на характер влагалищных выделений и признаки воспалительного процесса, берут мазки с шейки матки, влагалища и уретры для дальнейшего цитологического и микробиологического анализа. На основе результатов акушерского осмотра и жалоб беременной врач назначает дополнительные исследования:
-
УЗИ является наиболее точным методом для оценки состояния плода и плаценты. Во время ультразвукового исследования врач анализирует соответствие фетометрических показателей (окружность головы, груди, живота; длина тела и конечностей) норме для данного срока беременности и, исходя из этого, определяет степень и характер задержки внутриутробного развития. Обязательно оценивается состояние внутренних органов и анатомических структур плода, чтобы не упустить возможные аномалии и пороки развития. При подозрении на проблемы в фетоплацентарной системе особое внимание уделяется плаценте и проводится доплерография артерий пуповины и матки. При исследовании плаценты обращают внимание на ее локализацию, толщину, расстояние до внутреннего зева, структуру и степень зрелости. Если имеются рубцы или опухоли в матке, важно оценить положение плаценты относительно миоматозных узлов и рубцов. Также анализируется количество и качество околоплодных вод, а также расположение пуповины (наличие узлов и обвитий).
-
Доплерография является безопасным и высокоинформативным методом для динамического наблюдения за состоянием кровообращения в системе «мать-плацента-плод» и может проводиться с 18 недели беременности. Наибольшую ценность в диагностике ФПН представляет исследование кровотока в артерии пуповины и маточных артериях, позволяющее оценить скорость, характер кровотока, направление движения и давление в сосудах. По характеру изменений в гемодинамике можно судить о функциональных нарушениях в работе фетоплацентарного комплекса и уточнить диагноз.
-
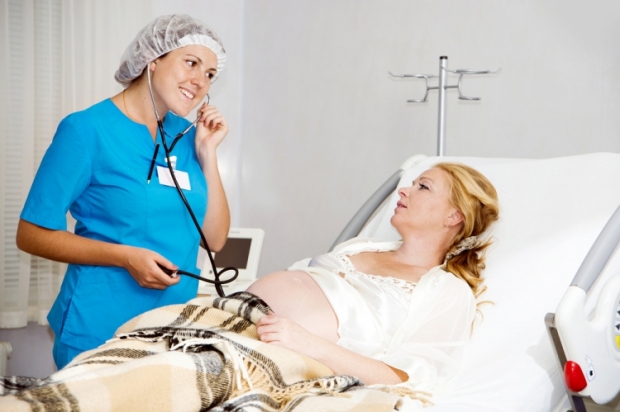
Кардиотокография (КТГ) – еще один важный метод в комплексной диагностике ФПН наряду с доплерографией. Во время процедуры КТГ с помощью специального прибора фиксируют частоту и вариабельность сердцебиения плода, что позволяет оценить его состояние. Таким образом, КТГ дополняет другие методы функциональной диагностики, помогая определить оптимальную тактику лечения и ведения беременности.
Окончательный диагноз и стратегия лечения должны основываться как на текущих показателях состояния фетоплацентарной системы, так и на особенностях течения каждой конкретной беременности (срок беременности, наличие осложнений и соматических заболеваний, готовность организма пациентки к родам и т.д.).
Лечение фетоплацентарной недостаточности у беременных
При наличии у беременной выраженных признаков фетоплацентарной недостаточности (ФПН) требуется госпитализация для проведения комплексного обследования и лечения. Женщины с компенсированной формой ФПН и положительной динамикой могут находиться под амбулаторным наблюдением. Важнейшим аспектом терапии ФПН является лечение основного заболевания, которое стало причиной данного осложнения. К сожалению, на сегодняшний день полностью устранить ФПН с помощью лечебных мероприятий невозможно. Медикаментозная терапия может лишь замедлить прогрессирование патологических изменений в фетоплацентарном комплексе и улучшить компенсаторные механизмы, позволяя поддерживать беременность до родов.
Лечение беременных с ФПН направлено на:
• улучшение маточно-плацентарного и плодово-плацентарного кровообращения;
• восстановление нормального объема циркулирующей крови;
• устранение гипопротеинемического синдрома (нормализация уровня белка в плазме крови);
• улучшение газообмена;
• нормализацию вязкости и свертываемости крови;
• оптимизацию метаболических процессов в плаценте;
• нормализацию тонуса матки;
• повышение антиоксидантной защиты;
• восстановление нормального сосудистого тонуса.
Из-за многообразия причин и патогенетических механизмов не существует единой схемы лечения ФПН. Тактика терапии подбирается индивидуально в каждом случае, принимая во внимание продолжительность и степень тяжести ФПН, анамнез, возраст женщины и основное заболевание, на фоне которого возникло это состояние. Дозировка и продолжительность приема препаратов также определяются индивидуально. При использовании некоторых медикаментов может потребоваться коррекция побочных эффектов.
Лечение ФПН в стационаре обычно продолжается около четырех недель, после чего пациентка переходит на амбулаторное наблюдение еще на 2-4 недели. В дополнение к медикаментозной терапии беременная должна скорректировать свой распорядок дня, правильно питаться, обеспечить полноценный ночной сон и дневной отдых, а также избегать чрезмерных физических и эмоциональных нагрузок.
Эффективность лечения оценивается с помощью лабораторных, клинических и инструментальных методов.
Среди патогенетических факторов, способствующих развитию ФПН, основное значение имеют патологические изменения в кровотоке фетоплацентарного и маточно-плацентарного комплексов. Эти процессы сопровождаются изменениями реологических свойств крови (увеличение вязкости и свертываемости, усиление агрегации тромбоцитов и эритроцитов), вазоспазмом и нарушением микроциркуляции. Поэтому в терапии ФПН важную роль играют антикоагулянты и антиагреганты, а также препараты, нормализующие сосудистый тонус.
Если ФПН сопровождается периодическим и длительным повышением тонуса матки, это может привести к сжатию венозных сосудов и затруднению оттока крови из межворсинчатого пространства. В таких случаях женщинам с угрозой прерывания беременности назначают токолитические препараты, которые расслабляют мускулатуру матки (бета-адреномиметики).
Гипоксия плода на фоне ФПН приводит к патологическим изменениям в кислотно-основных процессах в его организме, что вызывает увеличение количества свободных радикалов, повреждающих клеточные мембраны и митохондрии. Поэтому в терапии ФПН необходимо уделить внимание нормализации антиоксидантной защиты, что положительно сказывается на транспортной функции плаценты.
Комплексная терапия ФПН также включает прием гепатопротекторов (например, хофитол, эссенциале), что обусловлено необходимостью поддержания дезинтоксикационной и синтетической функции печени (продукция альбуминов, прокоагулянтов). В лечении ФПН применяются также препараты, способствующие улучшению обменных и биоэнергетических процессов, что положительно влияет на гемодинамику, газообмен и метаболическую функцию плаценты.
Если терапия не дает ожидаемых результатов и ФПН переходит в декомпенсированную форму с выраженными нарушениями фетоплацентарного и маточно-плацентарного кровотока, слабостью или отсутствием компенсаторных реакций плода и патологическими изменениями ритма на кардиотокограмме, необходимо срочное родоразрешение путем кесарева сечения. При эффективности лечения и отсутствии признаков декомпенсации возможны естественные роды, если материнский организм готов к родам, таз матери соответствует размеру головы плода, и наблюдается головное предлежание.
Ведение родов при ФПН
Для успешного начала и протекания родов важно, чтобы шейка матки была в состоянии, готовом к родам. В случаях, когда у женщин наблюдается фетоплацентарная недостаточность, рекомендуется проводить роды с адекватным обезболиванием. На сегодняшний день наиболее эффективным и безопасным способом обезболивания во время родов является эпидуральная анестезия, которая применяется в период схваток. У пациенток с повышенным артериальным давлением эпидуральная анестезия помогает стабилизировать давление благодаря спазму мелких сосудов, что делает этот метод особенно подходящим для женщин с ФПН, сопровождающейся гипертензивным синдромом.
Во время родов женщинам с ФПН показана инфузионная терапия, которая включает внутривенное введение препаратов для поддержания нормального кровотока в фетоплацентарной и маточно-плацентарной системах, а также для улучшения обменных процессов в фетоплацентарном комплексе и предотвращения нарушений сократительной активности матки.
Если в процессе родов возникает слабость родовой деятельности, может потребоваться внутривенное введение утеротоников для повышения тонуса миометрия. У женщин с ФПН для стимуляции родовой деятельности применяются простагландины (ПГ Е2-альфа и ПГ F2-альфа). Если через два часа после начала введения утеротоников шейка матки не раскрывается или состояние плода ухудшается, то в таком случае принимается решение о необходимости оперативного родоразрешения. Роженицам с первичной слабостью родовой деятельности, особенно при наличии отягощенного акушерского анамнеза или других патологий, рекомендуется проводить кесарево сечение.
Второй период родов, во время потуг, может потребовать проведения вакуум-экстракции плода или его извлечения с помощью акушерских щипцов. При наличии ФПН важно не затягивать период изгнания и завершить его в течение 6-8 потуг, минимизируя механическое воздействие на голову плода.
Если терапия оказывается неэффективной, наблюдается нарастание гипоксии плода или возникают другие осложнения, необходимо пересмотреть подход к родоразрешению в сторону кесарева сечения. К показаниям для этого могут относиться: аномалии развития родовой деятельности во втором периоде родов; резкое ухудшение состояния матери и/или плода; несоответствие размеров таза матери и головки плода; прогрессирующая фетоплацентарная недостаточность.
Профилактика фетоплацентарной недостаточности
В первую очередь, для предотвращения фетоплацентарной недостаточности крайне важно как можно раньше выявлять и наблюдать за беременными, находящимися в группе риска по развитию этого состояния. Своевременные профилактические меры помогут избежать или замедлить прогрессирование данного серьезного осложнения.
Планирование беременности играет ключевую роль в профилактике, однако многие пары, к сожалению, пренебрегают этим этапом. Перед тем как забеременеть, женщине следует пройти все необходимые обследования и, по возможности, решить выявленные проблемы. Это также касается лечения хронических заболеваний. Все эти меры помогут снизить риск возникновения фетоплацентарной недостаточности.
С началом беременности будущей маме следует:
• как можно быстрее встать на учет в женской консультации;
• отказаться от вредных привычек;
• избегать стрессовых ситуаций и чрезмерных физических нагрузок;
• по возможности минимизировать влияние неблагоприятных факторов окружающей среды;
• нормализовать режим сна и бодрствования, включая полноценный 8-10-часовой ночной сон и, при необходимости, дневной отдых;
• ежедневно совершать прогулки на свежем воздухе.
Не менее важным для здоровья матери и плода является правильное питание, сбалансированное по содержанию питательных веществ, витаминов и микроэлементов, а также достаточное потребление жидкости – до 1,5 литров (если нет отеков). Беременная женщина должна следить за своим весом, и в случае его увеличения необходимо корректировать рацион. В норме прибавка в весе за всю беременность составляет в среднем 10-12 кг.
Кроме того, беременным из группы риска рекомендуется проходить профилактические курсы медикаментов дважды за время беременности (первый – на 14-16 неделе, второй – на 28-34 неделе). Каждый курс может длиться до 4 недель. Такая медикаментозная поддержка направлена на укрепление компенсаторных возможностей фетоплацентарного комплекса, предотвращение патологических изменений в плаценте и нарушений кровообращения в маточно-плацентарной и фетоплацентарной системах.
Проведение профилактических мероприятий обязательно должно сопровождаться оценкой их эффективности и динамическим наблюдением за состоянием плаценты, кровотока и развитием плода с использованием методов функциональной диагностики и лабораторного скрининга. Накануне родов женщину следует заранее госпитализировать для подготовки к родам и определения сроков и тактики их ведения. Для оценки состояния фетоплацентарной системы в процессе родов необходимы комплексные диагностические мероприятия, результаты которых анализируются в контексте состояния накануне родов.
Роль ультразвукового исследования в диагностике ФПН
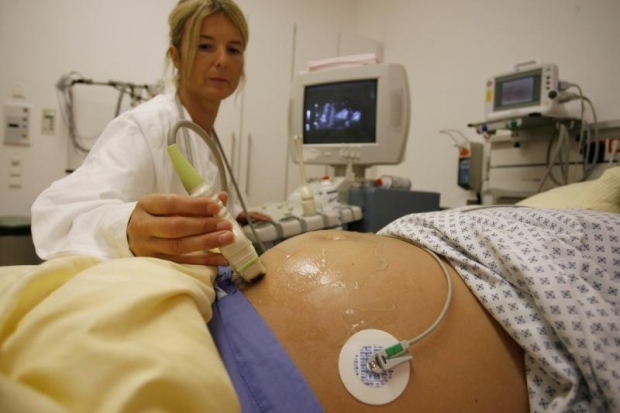
Ультразвуковое исследование (УЗИ) является одним из основных методов диагностики фетоплацентарной недостаточности (ФПН), позволяющим оценить состояние плода и плаценты, а также выявить возможные отклонения в их развитии. Этот метод неинвазивен, безопасен для матери и плода, что делает его незаменимым инструментом в акушерской практике.
Основные аспекты, которые исследуются с помощью УЗИ при подозрении на ФПН, включают:
- Оценка размеров плода: УЗИ позволяет измерить параметры плода, такие как длина бедра, окружность живота и окружность головы. Сравнение этих показателей с нормальными значениями для соответствующего срока беременности помогает выявить задержку роста плода, что может свидетельствовать о ФПН.
- Анализ кровотока: Допплерография, как часть УЗИ, позволяет оценить кровоток в пуповине и артериях плода. Изменения в кровотоке могут указывать на недостаточное кровоснабжение плода и, следовательно, на наличие ФПН.
- Оценка состояния плаценты: УЗИ помогает определить размеры и расположение плаценты, а также ее структуру. Изменения в плаценте, такие как утолщение или недостаточная васкуляризация, могут быть признаками ФПН.
- Оценка амниотической жидкости: УЗИ позволяет измерить объем амниотической жидкости, что также является важным показателем состояния плода. Недостаток амниотической жидкости (олигогидрамнион) может быть связан с ФПН.
Своевременное и качественное ультразвуковое исследование позволяет не только диагностировать ФПН, но и оценить степень ее выраженности, что крайне важно для выбора тактики ведения беременности и родов. В случае выявления признаков ФПН, врач может рекомендовать дополнительные исследования и мониторинг состояния плода, а также рассмотреть возможность преждевременного родоразрешения, если это необходимо для сохранения здоровья матери и ребенка.
Таким образом, УЗИ играет ключевую роль в диагностике фетоплацентарной недостаточности, позволяя врачам своевременно выявлять проблемы и принимать необходимые меры для улучшения исхода беременности.
Психологические аспекты и поддержка женщин с ФПН
Фетоплацентарная недостаточность (ФПН) представляет собой серьезное состояние, которое может оказывать значительное влияние не только на физическое здоровье матери и плода, но и на их психологическое состояние. Женщины, столкнувшиеся с этой проблемой, часто испытывают широкий спектр эмоций, включая страх, тревогу и депрессию. Понимание этих психологических аспектов является важным шагом в обеспечении комплексной поддержки пациенток.
Первоначально, когда женщине ставят диагноз ФПН, она может испытывать шок и отрицание. Эти чувства могут быть вызваны неожиданностью диагноза и страхом за здоровье своего ребенка. Важно, чтобы медицинские работники предоставляли пациенткам полную информацию о состоянии, объясняя, что ФПН — это не приговор, а состояние, требующее наблюдения и, возможно, лечения.
Тревога является одним из наиболее распространенных эмоциональных состояний среди женщин с ФПН. Они могут беспокоиться о возможных последствиях для плода, о необходимости дополнительных медицинских процедур и о том, как это повлияет на их будущую жизнь как матерей. В таких случаях поддержка со стороны медицинского персонала, а также близких людей играет ключевую роль. Психологическая поддержка может включать в себя как индивидуальные консультации, так и групповые занятия, где женщины могут делиться своими переживаниями и получать поддержку от тех, кто находится в аналогичной ситуации.
Депрессия также может развиваться у женщин с ФПН, особенно если они чувствуют себя изолированными или не понимаемыми. Симптомы депрессии могут варьироваться от постоянной усталости и потери интереса к жизни до серьезных изменений в аппетите и сне. Важно, чтобы женщины знали о возможности получения профессиональной помощи, включая психотерапию и, в некоторых случаях, медикаментозное лечение.
Семейная поддержка также играет важную роль в преодолении психологических трудностей, связанных с ФПН. Партнеры и другие члены семьи должны быть вовлечены в процесс, чтобы создать атмосферу понимания и заботы. Обсуждение страхов и ожиданий может помочь снизить уровень тревожности и создать более стабильную эмоциональную среду для будущей матери.
Кроме того, важно обучать женщин методам самопомощи и релаксации, таким как медитация, йога или дыхательные упражнения. Эти практики могут помочь снизить уровень стресса и улучшить общее эмоциональное состояние. Женщины должны быть проинформированы о том, что забота о своем психическом здоровье так же важна, как и физическое здоровье, особенно в период беременности.
В заключение, поддержка женщин с фетоплацентарной недостаточностью должна быть комплексной и многогранной. Психологические аспекты этого состояния требуют внимания и понимания как со стороны медицинских работников, так и со стороны близких. Создание безопасной и поддерживающей среды может значительно улучшить качество жизни женщин, столкнувшихся с этой проблемой, и помочь им справиться с эмоциональными трудностями, связанными с ФПН.
Перспективы исследований и новые методы лечения ФПН
Фетоплацентарная недостаточность (ФПН) представляет собой серьезную проблему в акушерстве и перинатологии, требующую постоянного внимания и новых подходов к диагностике и лечению. В последние годы наблюдается активное развитие исследований, направленных на понимание патогенеза ФПН, что открывает новые горизонты для разработки эффективных методов лечения.
Одним из перспективных направлений является изучение молекулярных механизмов, лежащих в основе ФПН. Исследования показывают, что нарушения в процессе имплантации, а также недостаточная васкуляризация плаценты могут приводить к недостаточному кровоснабжению плода. В связи с этим, ученые активно исследуют возможности применения антиангиогенных препаратов, которые могут улучшить кровоток в плаценте и, следовательно, способствовать нормальному развитию плода.
Также стоит отметить, что генетические факторы играют важную роль в развитии ФПН. Современные геномные технологии, такие как секвенирование следующего поколения, позволяют выявлять предрасположенность к ФПН на ранних стадиях беременности. Это может помочь в разработке индивидуализированных подходов к лечению и профилактике, что особенно актуально для женщин с высоким риском.
В последние годы активно исследуются и новые методы мониторинга состояния плода и плаценты. Использование высокотехнологичных методов визуализации, таких как 3D-УЗИ и магнитно-резонансная томография, позволяет более точно оценивать состояние плацентарной функции и выявлять патологии на ранних стадиях. Это, в свою очередь, дает возможность своевременно вмешаться и предотвратить развитие тяжелых осложнений.
Кроме того, в клинической практике начинают применяться новые фармакологические средства, направленные на улучшение метаболизма в плаценте. Например, препараты, содержащие антиоксиданты, могут помочь в борьбе с оксидативным стрессом, который играет ключевую роль в патогенезе ФПН. Исследования показывают, что такие препараты могут улучшать функциональное состояние плаценты и способствовать нормальному развитию плода.
Не менее важным аспектом является и психоэмоциональное состояние беременных женщин. Психологические факторы, такие как стресс и тревожность, могут негативно влиять на течение беременности и развитие ФПН. В связи с этим, разработка программ психологической поддержки и обучения женщин методам релаксации становится важной частью комплексного подхода к лечению и профилактике ФПН.
Таким образом, перспективы исследований в области фетоплацентарной недостаточности открывают новые возможности для диагностики и лечения этого состояния. Мультидисциплинарный подход, включающий генетические, молекулярные, фармакологические и психологические аспекты, может значительно улучшить исходы беременности и здоровье новорожденных.