Беременность — уникальный и волнующий период в жизни женщины, но она может сопровождаться осложнениями, требующими внимания. В статье рассмотрим распространенные осложнения, их причины, симптомы и последствия для здоровья матери и ребенка. Понимание этих аспектов поможет будущим мамам и их близким быть более подготовленными к возможным трудностям, что способствует безопасному течению беременности.
Факторы риска
Врачи подчеркивают, что осложнения при беременности могут существенно повлиять на здоровье как матери, так и ребенка. Среди наиболее распространенных проблем выделяются гестационный диабет, преэклампсия и преждевременные роды. Специалисты отмечают, что ранняя диагностика и регулярное наблюдение позволяют снизить риски. Например, контроль уровня сахара в крови и артериального давления помогают предотвратить серьезные последствия. Кроме того, врачи рекомендуют будущим матерям вести здоровый образ жизни, включая правильное питание и физическую активность, что также способствует снижению вероятности осложнений. Важно, чтобы женщины были внимательны к своему состоянию и не игнорировали симптомы, требующие медицинского вмешательства.
https://youtube.com/watch?v=EZL3lg-fj_Y
1. Возраст беременной женщины
Одним из ключевых аспектов, на который обращают внимание специалисты при наблюдении за беременными женщинами, является возраст будущей матери.
Первый случай касается молодых матерей, которые забеременели в возрасте до 18 лет. У таких девушек риск возникновения осложнений значительно выше по сравнению с более зрелыми женщинами. У молодых мам в три раза чаще наблюдаются токсикозы, которые могут сопровождаться повышением уровня белка в моче и повышением артериального давления.
Эти факторы могут привести к преждевременному родоразрешению. Одной из характерных особенностей детей, рожденных от юных матерей, является недостаточный вес при рождении.
Социально-психологические аспекты также играют важную роль в этом процессе. Молодые мамы часто скрывают свою беременность от окружающих до последнего момента и не проходят регулярные медицинские осмотры. В сочетании с неправильным питанием это увеличивает вероятность возникновения проблем со здоровьем. Тем не менее, если молодую маму поддерживает опытная мать, это может помочь избежать осложнений или, по крайней мере, снизить риск их появления в ходе беременности.
Второй случай касается женщин, которые принимают решение о беременности после 38 лет. В такой ситуации будущей матери необходимо внимательно следить за своим состоянием и находиться под постоянным наблюдением медицинских специалистов.
| Осложнение | Описание | Возможные последствия |
|---|---|---|
| Гестационный диабет | Высокий уровень сахара в крови, развивающийся во время беременности у женщин, у которых ранее не было диабета. | Крупный плод (макросомия), преждевременные роды, преэклампсия, повышенный риск развития диабета 2 типа у матери в будущем. |
| Преэклампсия | Состояние, характеризующееся высоким артериальным давлением и наличием белка в моче после 20-й недели беременности. | Задержка внутриутробного развития плода, преждевременные роды, отслойка плаценты, эклампсия (судороги) у матери. |
| Преждевременные роды | Роды, происходящие до 37-й недели беременности. | Недоношенность плода, проблемы с дыханием, пищеварением, зрением и слухом у ребенка, повышенный риск детской смертности. |
| Отслойка плаценты | Преждевременное отделение плаценты от стенки матки до рождения ребенка. | Сильное кровотечение у матери, гипоксия плода, преждевременные роды, смерть плода. |
| Предлежание плаценты | Плацента полностью или частично перекрывает внутренний зев шейки матки. | Безболезненные вагинальные кровотечения, повышенный риск кесарева сечения, преждевременные роды. |
| Внематочная беременность | Имплантация оплодотворенной яйцеклетки вне полости матки, чаще всего в фаллопиевой трубе. | Разрыв фаллопиевой трубы, внутреннее кровотечение, угроза жизни матери, бесплодие. |
| Выкидыш (самопроизвольный аборт) | Потеря беременности до 20-й недели. | Эмоциональный стресс, кровотечение, инфекция, в редких случаях – проблемы с будущими беременностями. |
| Многоводие (полигадрамнион) | Избыточное количество амниотической жидкости вокруг плода. | Преждевременные роды, отслойка плаценты, аномалии развития плода, пуповинное выпадение. |
| Маловодие (олигогидрамнион) | Недостаточное количество амниотической жидкости вокруг плода. | Задержка внутриутробного развития плода, компрессия пуповины, аномалии развития почек у плода. |
| Анемия | Низкий уровень гемоглобина в крови. | Усталость, одышка, повышенный риск преждевременных родов, низкий вес при рождении у ребенка. |
2. Предыдущие беременности
Чем больше беременностей пережила женщина, тем выше вероятность неправильного положения плода, что может усложнить естественные роды. Это связано с тем, что матка с каждым новым рождением теряет свою эластичность и сокращается менее эффективно. Кроме того, роды в третий и четвертый раз часто сопровождаются более значительными кровопотерями.
Важно отметить, что женщины, ожидающие третьего и последующих детей, часто заняты заботой о старших детях и полагаются на уже имеющийся опыт. Это может привести к тому, что они реже посещают врача и не всегда соблюдают гигиенические нормы. Все эти факторы могут негативно сказаться на ходе беременности и привести к различным осложнениям.
https://youtube.com/watch?v=gYrb0M125Tc
3. Многоплодная беременность
Под особым вниманием должны находиться женщины, ожидающие близнецов или троих и более детей. Вероятность многоплодной беременности составляет один случай на 80 рожениц.
Мамы близнецов на ранних сроках могут столкнуться с риском самопроизвольного выкидыша, а на более поздних сроках – с преждевременными родами. Что касается последнего, то чаще всего ранние роды происходят у женщин, вынашивающих однояйцевых близнецов, так как количество околоплодных вод значительно увеличивается, что может привести к сокращениям матки (схваткам). В таких случаях без госпитализации будущей многодетной маме не обойтись. Преждевременные роды случаются в одном из трех случаев при первой беременности и в 50% случаев при второй.
Беременность с близнецами обычно оказывается более сложной для женщины, которая может испытывать токсикозы, приводящие к недостатку белка в организме, повышению артериального давления и отечности.
Часто близнецы рождаются недоношенными, и здоровье одного из них может быть лучше, чем у другого. Поэтому крайне важно не пропускать плановые ультразвуковые исследования и консультации с врачом. По возможности стоит выбрать специализированный родильный дом, если у матери ожидается двое или более детей.
4. Бывшие беременности с осложнениями
Если в предыдущих беременностях у женщины возникали осложнения, существует вероятность их повторения, поэтому за текущим вынашиванием ребенка требуется особое внимание. Врач должен знать о предыдущих проблемах, таких как кровотечения, аномалии в развитии плода, случаи мертворождения или тяжелые роды. Причины осложнений могут быть разнообразными, и не исключено, что новая беременность пройдет без каких-либо проблем. Главная цель – предотвратить повторение ранее возникших осложнений.
https://youtube.com/watch?v=ZJqgCB-bQ1E
5. Физиологические особенности
Беременность может быть сопряжена с различными физиологическими отклонениями у женщин, однако наиболее заметно они проявляются во время родов.
Часто наблюдаются следующие характеристики организма:
-
избыточный вес;
-
аномалии в строении таза (узкий таз у женщин с ростом до 150 см, врожденные дефекты, изменения формы из-за травм);
-
небольшие размеры матки, наличие одной или нескольких кист, ретроверсия органа.
Врач заранее разрабатывает план индивидуального медицинского сопровождения при родах, учитывая все особенности и отклонения, которые имеются у роженицы.
6. Финансовые возможности семьи
Финансовые трудности и нехватка средств в семье становятся причиной преждевременных родов в 60% случаев. Это объясняется тем, что организм работающей женщины подвергается более сильному воздействию негативных факторов: поездки на общественном транспорте, усталость, выполнение домашних обязанностей, забота о других детях и неправильное питание из-за нехватки денег. Часто женщины, стремясь увеличить доход, задерживаются на работе дольше установленного срока. Все это приводит к ослаблению организма, анемии и токсикозам, что, в свою очередь, может вызвать преждевременные роды.
7. «ДЭС-девочки»
К данной категории относятся девочки, чьи матери получали препарат Диэтилстилбоэстрол (ДЭС), который использовался для снижения вероятности выкидыша. Этот медикамент активно применялся с 1947 по 1975 год. Одним из побочных эффектов использования ДЭС во время беременности стали аномалии влагалища у новорожденных девочек. Хотя эти физиологические изменения не влияют на возможность зачатия, они могут привести к внематочной беременности, выкидышу или преждевременным родам. Если женщина родилась в указанный период, ей следует выяснить, принимала ли ее мать ДЭС, так как врачу необходимо знать о возможных рисках и обеспечивать тщательное наблюдение, основываясь на информации, предоставленной беременной о потенциальных патологиях.
8. Заболевания беременной
Существующие заболевания могут оказать негативное влияние на здоровье будущего ребенка. В большинстве случаев это приводит к проблемам с дыханием и нехваткой необходимых питательных веществ. Также могут возникнуть отклонения в развитии плода, его утрата или преждевременные роды. К числу наиболее опасных для беременности заболеваний относятся: зависимость от алкоголя, анемия, вирусный гепатит, сахарный диабет 1 и 2 типа, герпес, инфекции мочеполовой системы, гипертония, корь, ВИЧ/СПИД, а также конфликт резус-фактора между матерью и плодом.
При наличии этих заболеваний необходимо особенно тщательно контролировать процесс беременности.
Осложнения при беременности
Теперь подробно рассмотрим каждое из возможных осложнений, а также способы их предотвращения и лечения.
1. Ранний токсикоз
Практически каждая женщина сталкивается с проблемой токсикоза в период беременности. Наиболее распространённым является ранний токсикоз, который возникает вскоре после зачатия и может продолжаться до 14-й недели. К основным симптомам этого состояния относятся: отсутствие аппетита, снижение артериального давления, рвота и тошнота. Даже привычные продукты, которые раньше не вызывали никаких реакций, могут стать причиной дискомфорта. Ранний токсикоз обусловлен тем, что организм женщины адаптируется к новым условиям, и этот процесс требует времени. Рвота до трёх раз в день считается безопасной для матери и ребёнка. Чтобы облегчить этот период, важно соблюдать режим дня, избегать переутомления, гулять на свежем воздухе и правильно питаться. Полезно, если женщина сможет позавтракать, не вставая с постели, отдавая предпочтение яйцам и молочным продуктам. В течение дня рекомендуется есть небольшими порциями, часто, включая в рацион жидкие и полужидкие блюда. От тяжёлой и плохо усваиваемой пищи лучше отказаться.
Однако постоянная рвота, приводящая к обезвоживанию и потере веса у будущей матери, должна вызывать беспокойство. В таком случае разумно обратиться к врачу и рассмотреть возможность стационарного лечения.
2. Неукротимая рвота
Сильно отличается от привычной утренней тошноты, неукротимая рвота тяжело переносится женщиной и может привести к обезвоживанию и общему истощению организма.
Причины, вызывающие чрезмерную рвоту, до конца не изучены. Тем не менее, психологические факторы играют значительную роль. Из-за частой рвоты женщина теряет в весе, что приводит к вымыванию необходимых веществ из организма. Главное отличие неукротимой рвоты от обычной заключается в том, как изменяется вес беременной. Если она продолжает набирать вес и не наблюдается признаков обезвоживания, даже при наличии токсикоза, то это состояние не считается неукротимой рвотой.
Обезвоживание представляет опасность из-за изменения состава крови женщины, что может привести к снижению pH. Длительная рвота может вызвать повреждение печени, вплоть до ее разрыва и возникновения кровотечений. Также опасно повышение давления, связанное с рвотой, так как это может спровоцировать кровоизлияние в сетчатку глаза.
Лечение
При значительных потерях крови проводят одно или несколько переливаний. В случае умеренного кровотечения женщине рекомендуется соблюдать постельный режим. Если состояние беременной улучшается, ее могут выписать из медицинского учреждения, однако при повторном ухудшении здоровья она вновь помещается в стационар. Часто прибегают к кесареву сечению, чтобы предотвратить удушение плода при естественных родах, когда происходит преждевременное отслоение плаценты, а также для снижения риска кровопотерь у роженицы.
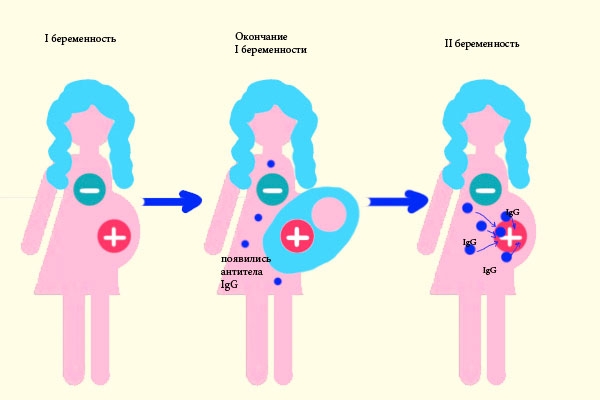
3. Резус-конфликт при беременности
Данная проблема возникает из-за несовпадения резус-фактора крови матери и крови ее ребенка. В результате организм начинает вырабатывать антитела против эритроцитов плода, которые воспринимаются как чуждые. Эти антитела могут уничтожать красные кровяные клетки малыша, что приводит к гемолитической анемии.
При определении группы крови у людей обращают внимание на наличие специфических молекул (генов), находящихся на поверхности эритроцитов. Некоторые из этих молекул (Rh0-(D)-антигены) отвечают за резус-фактор. Если при анализе крови на поверхности эритроцитов обнаруживаются указанные антигены, резус-фактор считается положительным. В противном случае он будет отрицательным.
Опасные последствия для здоровья ребенка могут возникнуть, если у матери резус-отрицательная кровь, а у малыша и его отца – резус-положительная. На поздних сроках беременности или во время родов может произойти смешивание крови матери и плода. В ответ на это организм женщины начинает вырабатывать антитела против резус-фактора, которые стремятся уничтожить чуждые эритроциты. С течением беременности количество антител увеличивается, и они могут легко проходить через плаценту к развивающемуся плоду. Важно отметить, что если женщина с отрицательным резус-фактором впервые беременна ребенком с положительным резус-фактором, риск смешивания крови минимален, что не приводит к негативным последствиям. Однако при последующих беременностях чувствительность к чужим эритроцитам возрастает, и антитела могут появиться уже на ранних сроках.
Разрушение эритроцитов в крови ребенка приводит к анемии и повышению уровня билирубина, который является продуктом распада красных кровяных клеток. Когда уровень билирубина достигает критических значений, это может угрожать повреждением головного мозга плода.
Большинство людей европеоидной расы имеют резус-положительную кровь — около 83%. Тем не менее, 13% пар имеют ситуацию, когда у мужчины резус-положительный, а у женщины — отрицательный. Каждый 27-й ребенок в таких семьях может страдать от гемолитического заболевания.
Профилактика и лечение
Первое, что должен сделать врач при обследовании беременной женщины, — это установить группу крови и резус-фактор. Если у женщины резус-отрицательный фактор, необходимо узнать, какой резус-фактор у отца ребенка. Если у партнера резус-положительная кровь, то важно определить, сколько антител к резус-фактору выработала женщина.
Во время родов существует высокая вероятность смешивания крови матери и ребенка, если у них разные резус-факторы. Чтобы предотвратить образование антител у женщины, ей вводят инъекцию антител против резус-фактора в течение 72 часов после родов, выкидыша или аборта. Это помогает избежать реакции эритроцитов плода, что, в свою очередь, снижает риск развития гемолитических заболеваний у ребенка в будущих беременностях.
В течение всей беременности врач регулярно контролирует уровень антител в крови матери. На основе полученных данных можно сделать прогноз о возможных заболеваниях у ребенка. Если количество антител превышает норму, проводится амниоцентез: из амниотического мешка берется жидкость для анализа на содержание билирубина. Если его уровень оказывается слишком высоким, плоду может потребоваться переливание крови. Эта процедура повторяется с интервалом 10-14 дней до 34 недели беременности, после чего роды проводятся искусственно.
4. Анемии
Анемия – это заболевание, которое проявляется снижением уровня эритроцитов или гемоглобина в крови, что приводит к недостаточному снабжению тканей кислородом. В период беременности объем крови увеличивается, поэтому небольшие колебания в количестве эритроцитов и гемоглобина могут считаться нормальными.
Для повышения уровня эритроцитов важно включать в рацион продукты, богатые железом. Одним из самых распространенных типов анемии является железодефицитная анемия, которая возникает из-за недостатка этого микроэлемента в питании. Ухудшение состояния может происходить на фоне уже существующего дефицита железа. В редких случаях встречается анемия, вызванная нехваткой фолиевой кислоты, которая также играет важную роль в образовании эритроцитов, отвечающих за транспортировку кислорода к клеткам и тканям.
Диагностика и лечение
Одним из признаков внематочной беременности является уменьшенный размер матки при анализах крови, которые подтверждают факт оплодотворения. На определённом сроке беременности матка оказывается недостаточно большой. Во время ультразвукового исследования становится очевидным, что плодное яйцо отсутствует в матке, а в брюшной и тазовой областях наблюдается скопление крови. При необходимости выполняется лапароскопия, которая позволяет обнаружить зародыш вне матки. Через небольшой разрез в брюшной полости вводится инструмент, предназначенный для обследования.
Кровь из области малого таза или брюшной полости при внематочной беременности удаляется с помощью пункции прямокишечно-маточного углубления: игла вводится через стенку половых органов, после чего собирается образовавшаяся жидкость. Интересно, что кровь, выделяющаяся при повреждении маточной трубы, не образует тромбы и сгустки, как это происходит с венозной или артериальной кровью.
Как правило, внематочная беременность требует хирургического вмешательства. Если зародыш находится в одной из маточных труб, то выполняется разрез стенки органа, после чего извлекаются плод и плацента. Важно предотвратить образование рубцовой ткани, которая может помешать будущей беременности, поэтому маточную трубу оставляют открытой. Если труба была сильно повреждена в результате разрыва, восстановление становится невозможным, и единственным вариантом остается её удаление.
На ранних сроках беременности возможно прерывание плода с помощью препарата метотрексат. Основное условие для его применения – отсутствие сердцебиения у плода. Этот медикамент вызывает гибель зародыша и его последующую резорбцию.
5. Внематочная беременность
Внематочная беременность, или эктопическая беременность, возникает в тех случаях, когда плод развивается вне матки — в маточной трубе, тазовой или брюшной полости, а также на шейке матки.
При нормальном зачатии яйцеклетка, покинувшая яичник, начинает свое движение по маточной трубе. Внутри трубы находятся специальные «реснички», которые помогают продвигать яйцеклетку, и через несколько дней она достигает матки. Обычно оплодотворение происходит именно в маточной трубе, после чего яйцеклетка попадает в матку. Однако если маточная труба непроходима по различным причинам (например, из-за заболеваний или анатомических особенностей), движение оплодотворенной яйцеклетки может замедлиться или полностью остановиться. В результате яйцеклетка не достигает матки, что и приводит к эктопической беременности.
По статистике, из 200 беременных женщин одна сталкивается с внематочной беременностью. В последние годы случаи этой патологии стали более частыми, однако точные факторы, способствующие ее возникновению, остаются неясными для врачей. Известно, что перенесенные заболевания маточных труб, предыдущие случаи внематочной беременности, прием диэтилстилбэстрола (ДЭС) и неудачно проведенные операции по перевязке маточных труб увеличивают риск развития беременности вне матки. Также наличие внутриматочных противозачаточных средств может способствовать возникновению данной проблемы.
Чаще всего яйцеклетка, не достигшая матки, локализуется в одной из маточных труб, реже — в яичнике или тазовой области. Важно как можно скорее устранить внематочную беременность, так как она может привести к серьезным последствиям, вплоть до смерти матери. В странах с развитой медициной внематочная беременность заканчивается летальным исходом для одной женщины из 826, страдающих от этой патологии.
Симптоматика
Как и при обычной беременности, в случае внематочной также наблюдается задержка менструации, однако при этом могут появляться мажущие выделения с примесью крови. Женщина может испытывать схваткообразные боли. В процессе внематочной беременности слизистая оболочка матки отторгается, что приводит к возникновению вышеописанных симптомов.
Для женщины наиболее благоприятным вариантом является гибель плода на ранних сроках, так как в этом случае риск разрыва маточной трубы минимален, поскольку зародыш еще небольшой. Если же плод продолжает развиваться, то стенки трубы могут повреждаться, что приводит к кровотечению. При незначительном кровотечении женщина ощущает боль и сжатие в нижней части живота, так как кровь скапливается именно в этой области. Обильное кровотечение может вызвать резкое падение артериального давления, а в некоторых случаях – шок. На 6-8 неделе внематочной беременности могут возникнуть сильные боли и даже обморок. Эти симптомы свидетельствуют о разрыве маточной трубы, что приводит к попаданию крови в брюшную полость.
Редко внематочная беременность развивается одновременно в маточной трубе и матке. Основные признаки осложнения включают схватки и кровянистые выделения. Повреждение маточной трубы, как правило, происходит на более поздних сроках – на 12-16 неделе. В этот период плод становится достаточно крупным, и пространство для его роста увеличивается, что повышает риск разрыва трубы и может угрожать жизни женщины.
6. Самопроизвольный аборт и рождение мертвого ребенка
Понятие самопроизвольного аборта, более известного как выкидыш, возникает, когда беременность прерывается до 20-й недели после зачатия. Если же прерывание беременности происходит позже по физиологическим причинам, это уже классифицируется как мертворождение.
В медицинской практике термин «аборт» используется как для обозначения самопроизвольного выкидыша, так и для искусственного прерывания беременности.
Если у новорожденного наблюдаются сердечные сокращения и он способен самостоятельно дышать, его считают живорожденным, независимо от срока беременности. В случае его гибели в ближайшее время это будет расцениваться как смерть новорожденного.
Примерно 30% женщин сталкиваются с признаками, указывающими на возможный выкидыш, в течение первых 20 недель беременности. К таким признакам относятся кровотечения и схваткообразные сокращения матки. После появления этих симптомов у 50% женщин происходит самопроизвольный аборт.
Большинство выкидышей (около 85%) происходит до 12-й недели беременности и связано с аномалиями в развитии плода. 15% самопроизвольных абортов происходят в период с 13 по 20 неделю, причем две трети из них вызваны заболеваниями и патологиями у матери. Причины оставшейся трети самопроизвольных абортов остаются неясными. Наибольшему риску подвергаются женщины с заболеваниями сердца, сосудов, почек и другими внутренними органами, а также с нарушениями в работе эндокринной системы. Особое внимание следует уделять беременности в период инфекционных заболеваний, таких как ОРВИ и грипп, так как риск выкидыша в это время значительно возрастает. Кроме того, необходимо избегать отравлений, травм и сильных эмоциональных переживаний.
Беременные женщины, которые уже пережили выкидыш, находятся под особым наблюдением врачей, так как у них может быть привычное невынашивание. Будущим матерям рекомендуется быть внимательными к своему состоянию в критические моменты, избегать чрезмерных физических и эмоциональных нагрузок, а также интимных отношений. Оптимальным вариантом является стационарное наблюдение под контролем специалистов.
Симптомы и диагностика
Предвестниками выкидыша могут служить вагинальные выделения с примесью крови, иногда наблюдается обильное кровотечение. Также возникают схваткообразные боли, которые обусловлены сокращениями маточных стенок. Увеличение интенсивности этих симптомов может привести к выкидышу, что в свою очередь вызывает отделение плодного яйца или полное очищение матки.
Для диагностики состояния плода назначается ультразвуковое исследование, которое помогает определить, произошла ли его гибель или он все еще жив. Кроме того, УЗИ позволяет оценить состояние матки и выявить наличие остатков тканей, которые могли остаться после выкидыша.
7. Преэклампсия и эклампсия
Преэклампсия – это осложнение, которое может возникнуть во время беременности и характеризуется повышением артериального давления, наличием белка в моче и задержкой жидкости, что приводит к отечности. Это состояние может проявляться с 20-й недели беременности и до конца первой недели перед родами.
При эклампсии ситуация становится еще более серьезной: у женщины могут возникать судороги, а в некоторых случаях даже кома.
Преэклампсия затрагивает около 5% беременных женщин. В группу риска входят первородящие, а также женщины с высоким артериальным давлением и заболеваниями сосудов. Эклампсия встречается у одной из 200 женщин и может привести к летальному исходу, если не предпринять никаких лечебных мер. Причины возникновения этих заболеваний до сих пор остаются неясными.
Симптомы преэклампсии: это повышение артериального давления (выше 140/90), отечность лица и конечностей, а также наличие белка в анализе мочи.
Преэклампсия может негативно сказаться на здоровье новорожденного: такие дети в пять раз чаще страдают от заболеваний сразу после рождения по сравнению с теми, чьи матери не имели подобных проблем. Часто женщины с преэклампсией рождают недоношенных детей или малышей с недостаточным весом.
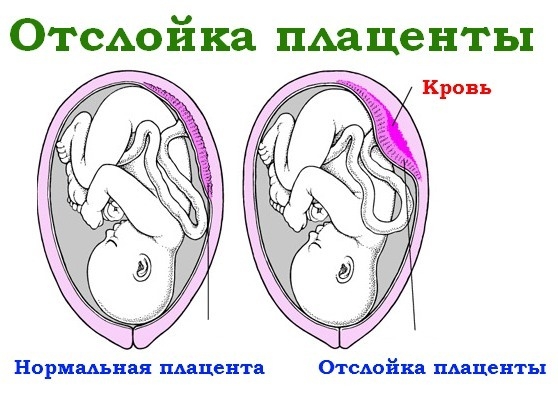
8. Отслойка плаценты
Это осложнение может возникнуть как в период беременности, так и в начале родов, когда плацента, находящаяся в нормальном положении, начинает отделяться от стенок матки.
Чаще всего наблюдается частичная отслойка плаценты, когда от стенки матки отходит лишь 10-20% ее ткани, в редких случаях возможно полное отделение. Причины этого осложнения, возникающего во время беременности и родов, до конца не выяснены. Тем не менее, известно, что женщины с повышенным артериальным давлением, сердечно-сосудистыми заболеваниями, проблемами с суставами, диабетом, а также те, кто употреблял наркотики, включая кокаин, находятся в группе риска по развитию отслойки плаценты.
Симптоматика и диагностика
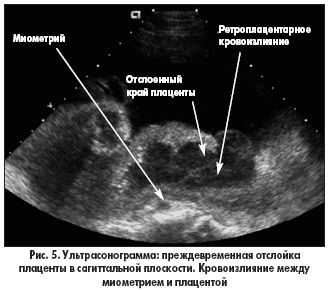
Отслоение плаценты от маточной стенки приводит к кровотечению, которое может проявляться как наружным, так и внутренним. Наружное кровотечение возникает, когда кровь проходит через шейку матки во влагалище. Внутренним считается кровотечение, когда кровь скапливается за отслоившейся плацентой. Симптоматика отслойки плаценты зависит от размера отслойки и объема потерянной крови. К основным признакам относятся: выделение крови из влагалища, резкие схваткообразные боли в животе, а также дискомфорт в области половых органов и малого таза. Для точной диагностики отслойки плаценты врач проводит ультразвуковое исследование.
Ранняя отслойка плаценты представляет серьезную угрозу как для матери, так и для плода. В таких случаях ребенок может испытывать нехватку кислорода и питательных веществ, что в критических ситуациях может привести к его смерти. Мать же рискует столкнуться с обильной кровопотерей, образованием тромбов в сосудах или попаданием крови в полость матки, что может вызвать почечную недостаточность. Указанные симптомы часто наблюдаются у женщин с преэклампсией и могут сигнализировать о возможной гибели плода или уже произошедшей утрате.
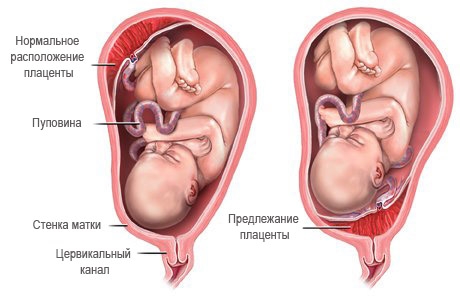
9. Предлежание плаценты
Предлежание плаценты — это аномальное расположение плаценты, при котором она может находиться в верхней части шейки матки, рядом с ней или даже в нижней области, перекрывая родовой канал.
Внутри матки плацента может полностью или частично блокировать отверстие шейки матки. По статистике, из 200 беременных женщин одна сталкивается с предлежанием плаценты. Это осложнение чаще встречается у женщин, которые уже рожали, а также у тех, кто имеет различные заболевания матки.
К концу беременности может возникнуть резкое кровотечение, при этом кровь имеет ярко-красный цвет. Для точной диагностики данного осложнения используется ультразвуковое исследование, которое позволяет врачу различить неправильное положение плаценты и ее отслойку. Это важно для правильного определения диагноза и назначения необходимого лечения.
10. Кожные высыпания
Некоторые кожные проблемы могут возникать исключительно во время беременности. К заболеваниям кожи, которые чаще всего наблюдаются у женщин в положении, относятся герпес беременных и крапивница.
Герпес беременных
Во время беременности может возникнуть кожная сыпь, сопровождающаяся зудом, при этом из лопающихся пузырьков выделяется жидкость. Герпес у беременных не является инфекционным заболеванием и не вызван вирусом, как это часто бывает в других случаях. У будущих матерей герпес возникает в результате аутоиммунной реакции, когда организм начинает вырабатывать антитела, которые взаимодействуют с собственными тканями, что и приводит к появлению сыпи. Это осложнение чаще всего наблюдается у женщин, которые находятся на сроке более 12 недель, а также у тех, кто уже родил.
Сыпь проявляется в виде мелких пузырьков с жидкостью (везикул) и более крупных высыпаний (булл). Первоначально она локализуется на животе, а затем может распространиться на другие участки тела. Иногда высыпания могут напоминать кольцо. Заболевание может прогрессировать после родов и обычно проходит через несколько недель или месяцев. В некоторых случаях сыпь может повторяться при последующих беременностях или при использовании пероральных контрацептивов. В редких ситуациях сыпь может передаваться новорожденному, но после нескольких недель лечения она исчезает.
Для точной диагностики необходимо провести биопсию – анализ образца кожи в лабораторных условиях. Только после этого врач может назначить медикаментозное лечение, если в этом есть необходимость. При назначении препаратов учитываются возможные риски и их соотношение с ожидаемым положительным эффектом.
Основной целью лечения герпеса у беременных является снижение зуда, который может привести к повреждению кожи и дальнейшему распространению сыпи. На начальных стадиях заболевания эффективны частые обработки пораженных участков кожи кортикостероидными средствами. В более запущенных случаях препараты могут назначаться для перорального приема. Использование этих медикаментов не оказывает негативного влияния на развитие плода.
Крапивница беременности
Это заболевание также известно как полиморфный дерматоз. Крапивница беременности возникает в период вынашивания ребенка и проявляется зудящими высыпаниями на коже. Причины появления этого осложнения остаются неясными для специалистов. Первые высыпания обычно появляются на животе. Они напоминают пятна, характерные для крапивницы: сыпь имеет неправильные очертания, красный цвет и слегка приподнята над кожей, сопровождаясь зудом. В некоторых случаях внутри образуются маленькие пузырьки с жидкостью. Со временем сыпь может распространиться на другие участки тела, такие как бедра, ягодицы и конечности (кисти рук). Возможны множественные пятна, также вызывающие зуд. Кожа вокруг пораженных участков становится бледной. Чаще всего крапивница беременных проявляется за 2-3 недели до родов, реже – за несколько дней до появления ребенка. Также не исключены случаи возникновения сыпи в любой момент после 24 недели беременности. Зуд может значительно беспокоить женщину и нарушать ее сон. После родов сыпь исчезает и не появляется снова при последующих беременностях.
На сегодняшний день не существует четких методов для постановки диагноза, поэтому врачам сложно определить это заболевание.
Лечение кортикостероидами позволяет быстро справиться с крапивницей беременных, и следы сыпи исчезают уже через 2-4 дня после начала применения препарата на кожу. При обильных высыпаниях на различных участках тела кортикостероиды могут назначаться для перорального применения. На поздних сроках беременности, по утверждениям врачей, этот вид гормонов безопасен как для матери, так и для ребенка, поэтому его использование разрешено.
Методы наблюдения и диагностики при возникновении осложнений у беременных
Для того чтобы мать чувствовала себя комфортно, а возможные осложнения во время беременности не нанесли серьезного вреда развивающемуся ребенку, важно не только своевременно проходить обследования, но и регулярно посещать врача. Диагностика и наблюдение осуществляются индивидуально, в зависимости от наличия осложнений, их тяжести и срока беременности. Чаще всего специалисты используют один или несколько методов обследования беременных женщин:
-
ультразвуковое исследование;
-
диагностика с помощью аппарата Доплера;
-
эмбриоскопия;
-
определение уровня гормона ГТ 21 и альфафетопротеина;
-
микроскопическое иссечение трофобласта;
-
пункция пуповины;
-
осмотр внутренних органов плода;
-
анализ околоплодной жидкости;
-
измерение размеров костей таза;
-
рентгенография области таза.
Пункция пуповины
Исследование данного типа проводится на третьем месяце беременности. Во время пункции пуповины осуществляется забор небольшого объема крови (всего несколько капель) у плода. Для этого в вену пуповины вводится тонкая игла, после чего производится забор крови. Процедура выполняется под местной анестезией и с использованием ультразвукового контроля. Сначала врач определяет расположение плаценты в матке, затем выясняет положение ребенка и, наконец, местоположение пуповины. Поскольку кровь анализируется немедленно, результаты становятся известны довольно быстро.
Забор крови из пуповины для анализа крайне важен, так как он позволяет на ранних сроках беременности выявить наличие инфекций у плода, которые могут быть схожи с теми, что перенесла мать во время беременности, такими как краснуха или токсоплазмоз.
В заключение, стоит отметить, что беременность — это уникальный период для каждой женщины, поэтому важно предпринять все необходимые меры для предотвращения возможных осложнений как для будущей матери, так и для здоровья ребенка.
11. Инфекционные осложнения
Инфекционные осложнения
Инфекционные осложнения во время беременности представляют собой серьезную угрозу как для здоровья матери, так и для развития плода. Эти осложнения могут возникать в результате воздействия различных патогенных микроорганизмов, включая вирусы, бактерии и грибки. Важно отметить, что некоторые инфекции могут передаваться от матери к ребенку, что может привести к серьезным последствиям.
Одной из наиболее распространенных инфекций, возникающих во время беременности, является урогенитальная инфекция. К ней относятся такие заболевания, как бактериальный вагиноз, кандидоз и инфекции, передающиеся половым путем (ИППП). Эти инфекции могут вызывать воспалительные процессы, приводящие к преждевременным родам, низкому весу при рождении и другим осложнениям.
Другой важной группой инфекционных осложнений являются вирусные инфекции. К ним относятся такие заболевания, как грипп, краснуха, цитомегаловирусная инфекция и вирус герпеса. Например, краснуха может вызвать серьезные пороки развития у плода, если инфекция произойдет в первом триместре беременности. Вирус герпеса также может передаваться ребенку во время родов, что может привести к серьезным последствиям для новорожденного.
Кроме того, бактериальные инфекции, такие как стрептококковая инфекция группы B, могут быть опасны для беременных женщин. Эта инфекция может вызвать сепсис у новорожденного, если не будет своевременно диагностирована и лечена. Поэтому важно проводить регулярные обследования и тесты на наличие инфекций в течение всей беременности.
Для профилактики инфекционных осложнений беременным женщинам рекомендуется соблюдать правила личной гигиены, избегать контактов с больными людьми, а также проходить регулярные медицинские осмотры. В случае появления симптомов инфекции, таких как высокая температура, боли в животе или необычные выделения, необходимо немедленно обратиться к врачу.
Лечение инфекционных осложнений во время беременности должно проводиться с особой осторожностью, так как многие антибиотики и противовирусные препараты могут иметь побочные эффекты на развитие плода. Врач должен тщательно оценить риски и преимущества лечения, чтобы выбрать наиболее безопасный и эффективный метод.
Таким образом, инфекционные осложнения во время беременности требуют внимательного подхода и своевременного вмешательства. Обеспечение здоровья матери и ребенка является приоритетом, и профилактика инфекций играет ключевую роль в этом процессе.
12. Сахарный диабет беременности
Сахарный диабет беременности (гестационный диабет) представляет собой временное состояние, которое возникает у женщин во время беременности и характеризуется повышением уровня глюкозы в крови. Это состояние обычно развивается во втором или третьем триместре и может иметь серьезные последствия как для матери, так и для плода.
Причины развития гестационного диабета связаны с изменениями в гормональном фоне женщины, которые происходят в период беременности. Гормоны, вырабатываемые плацентой, могут препятствовать действию инсулина, что приводит к повышению уровня сахара в крови. Риск развития сахарного диабета беременности увеличивается у женщин с избыточным весом, а также у тех, у кого в анамнезе были случаи диабета в семье.
Симптомы гестационного диабета могут быть неочевидными, и многие женщины не испытывают никаких явных признаков. Однако некоторые из возможных симптомов включают:
- Частое мочеиспускание;
- Увеличение жажды;
- Усталость;
- Необъяснимая потеря веса.
Для диагностики гестационного диабета обычно проводится тест на толерантность к глюкозе, который включает в себя измерение уровня сахара в крови после голодания и через два часа после приема сладкого раствора. Если уровень глюкозы превышает норму, это может указывать на наличие диабета.
Лечение гестационного диабета включает в себя изменение образа жизни, такое как соблюдение специальной диеты, контроль за уровнем физической активности и, в некоторых случаях, инсулинотерапия. Основная цель лечения — поддержание уровня сахара в крови в пределах нормы, что помогает предотвратить осложнения как для матери, так и для ребенка.
Осложнения, связанные с гестационным диабетом, могут включать:
- Увеличение веса плода (макросомия), что может привести к трудностям при родах;
- Риск преждевременных родов;
- Повышенный риск развития диабета 2 типа у матери после родов;
- Проблемы с дыханием у новорожденного.
После родов уровень сахара в крови обычно возвращается к норме, однако женщины, перенесшие гестационный диабет, находятся в группе риска по развитию диабета 2 типа в будущем. Поэтому важно продолжать следить за уровнем сахара в крови и вести здоровый образ жизни.
В заключение, сахарный диабет беременности — это серьезное состояние, требующее внимательного контроля и лечения. Регулярные медицинские осмотры и соблюдение рекомендаций врача помогут минимизировать риски и обеспечить здоровье как матери, так и ребенка.
13. Психологические осложнения и депрессия
Психологические осложнения и депрессия
Беременность — это не только физическое, но и психологическое испытание для женщины. Изменения в гормональном фоне, физическом состоянии и социальной роли могут привести к различным психологическим осложнениям, включая депрессию и тревожные расстройства. По данным исследований, около 10-20% женщин испытывают депрессию в период беременности.
Одним из основных факторов, способствующих развитию депрессии, является изменение уровня гормонов. Увеличение уровня эстрогена и прогестерона может вызывать колебания настроения, что в сочетании с физическими недомоганиями, такими как тошнота и усталость, может усугубить психологическое состояние женщины.
Социальные факторы также играют важную роль. Стрессовые ситуации, такие как финансовые трудности, отсутствие поддержки со стороны партнера или семьи, а также страх перед родами и будущей ответственностью, могут способствовать развитию депрессивных состояний. Женщины, которые уже имели опыт депрессии в прошлом, находятся в группе риска и могут столкнуться с рецидивом во время беременности.
Симптомы депрессии могут варьироваться от легкой до тяжелой формы. К ним относятся постоянное чувство грусти, потеря интереса к привычным занятиям, изменения в аппетите и сне, а также чувство вины или бесполезности. Важно отметить, что депрессия может негативно сказаться не только на состоянии самой женщины, но и на развитии плода. Исследования показывают, что депрессия может привести к преждевременным родам, низкому весу при рождении и даже к проблемам с развитием ребенка в будущем.
Для диагностики и лечения депрессии во время беременности важно обратиться к специалисту. Психотерапия, особенно когнитивно-поведенческая терапия, может быть эффективной для многих женщин. В некоторых случаях может потребоваться медикаментозное лечение, однако назначение антидепрессантов должно проводиться с осторожностью, учитывая возможные риски для плода.
Поддержка со стороны близких и участие в группах поддержки также могут оказать положительное влияние на эмоциональное состояние беременной женщины. Общение с другими женщинами, которые проходят через аналогичные переживания, может помочь снизить уровень тревожности и улучшить общее самочувствие.
В заключение, важно помнить, что психологические осложнения, такие как депрессия, являются серьезной проблемой, требующей внимания и лечения. Беременность — это время изменений, и забота о своем психическом здоровье так же важна, как и забота о физическом состоянии. Регулярные консультации с врачом и открытое обсуждение своих чувств могут помочь предотвратить развитие серьезных осложнений и обеспечить здоровую беременность.