Искусственное оплодотворение — важный метод репродуктивной медицины, помогающий парам справиться с бесплодием и осуществить мечту о родительстве. В статье рассмотрим основные виды и методы искусственного оплодотворения, их преимущества и недостатки, а также процесс каждого из них. Понимание этих аспектов поможет читателям сделать осознанный выбор в области репродуктивного здоровья.
Что такое искусственное оплодотворение
Большинство пар не сталкивается с проблемами при планировании детей. Однако есть люди, которые не могут зачать естественным путем. Их называют бесплодными. Бесплодие может затрагивать как женщин, так и мужчин и бывает как врожденным, так и приобретенным. В некоторых случаях это состояние поддается лечению, в других – нет.
Существует множество способов борьбы с этой проблемой. Искусственное оплодотворение включает в себя ряд методик, направленных на решение вопросов бесплодия. Оно может использоваться как для лечения женского, так и мужского бесплодия. Современная медицина предлагает следующие методы искусственного осеменения:
• ИСМ – внутриматочная инсеминация спермой супруга;
• ИСД – внутриматочная инсеминация спермой донора;
• ГИФТ – интратубарный перенос гамет;
• ЗИФТ – интратубарный перенос зигот;
• ИКСИ – интрацитоплазматическая инъекция сперматозоида;
• ЭКО – экстракорпоральное оплодотворение.
Врачи отмечают, что искусственное оплодотворение представляет собой важный шаг в лечении бесплодия и имеет несколько методов, каждый из которых подходит для различных случаев. Наиболее распространённые из них — это интраутеринная инсеминация (IUI) и экстракорпоральное оплодотворение (ЭКО). IUI включает введение спермы непосредственно в матку во время овуляции, что увеличивает шансы на зачатие. ЭКО, в свою очередь, предполагает оплодотворение яйцеклетки вне организма, после чего эмбрионы переносятся в матку. Врачи подчеркивают, что выбор метода зависит от множества факторов, включая возраст женщины, причины бесплодия и общее состояние здоровья. Современные технологии и индивидуальный подход позволяют значительно повысить вероятность успешного зачатия, что делает искусственное оплодотворение важным инструментом в репродуктивной медицине.
https://youtube.com/watch?v=oX2y8J7wtHc
Метод ИСМ
Внутриматочная инсеминация спермой супруга применяется в ситуациях, когда репродуктивная система женщины функционирует нормально. Фаллопиевы трубы должны быть полностью проходимыми, без наличия спаек. Только при таких условиях данная методика может оказаться успешной.
ИСМ используется, когда сперматозоиды мужчины не способны к полноценному оплодотворению. В таких случаях естественное зачатие становится невозможным, и требуется вмешательство медицинских специалистов. Данная методика позволяет подготовить сперму особым образом, что значительно повышает шансы на успешное зачатие.
Также существует проблема несовместимости партнеров. При таком состоянии зачатие может быть крайне затруднительным, а в некоторых случаях и вовсе невозможным. Это связано с тем, что выделения из шейки матки могут иметь агрессивный состав, который негативно воздействует на сперматозоиды, препятствуя их способности к оплодотворению.
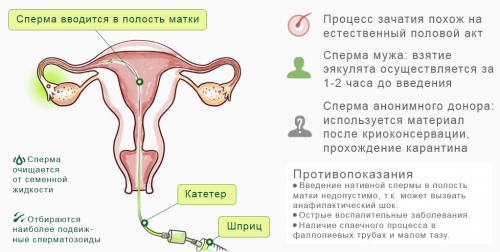
Искусственная внутриматочная инсеминация дает возможность ввести заранее подготовленную сперму непосредственно в матку, минуя слизистую оболочку влагалища и шейки матки. Это позволяет сперматозоидам избежать «опасного» участка и эффективно выполнять свою функцию.
Процедуру инсеминации можно проводить от двух до четырех раз в течение одного менструального цикла. Для достижения наилучшего результата важно заранее определить наиболее подходящие дни для зачатия.
Противопоказания к ИСМ: трубное бесплодие, нарушения овуляции, воспалительные процессы в матке и придатках, инфекции, передающиеся половым путем, а также различные патологии матки и опухолевые образования.
Эффективность данной процедуры составляет около 40%. Стоимость искусственного оплодотворения в Москве начинается от 20 000 рублей.
| Вид искусственного оплодотворения | Описание метода | Показания к применению |
|---|---|---|
| Внутриматочная инсеминация (ВМИ) | Введение специально обработанной спермы партнера или донора непосредственно в полость матки женщины в период овуляции. | Мужское бесплодие легкой степени (снижение подвижности или количества сперматозоидов), цервикальный фактор бесплодия, необъяснимое бесплодие. |
| Экстракорпоральное оплодотворение (ЭКО) | Оплодотворение яйцеклеток сперматозоидами вне тела женщины (в лабораторных условиях) с последующим переносом эмбрионов в полость матки. | Трубное бесплодие, тяжелые формы мужского бесплодия, эндометриоз, ановуляция, необъяснимое бесплодие, неэффективность других методов лечения. |
| Интрацитоплазматическая инъекция сперматозоида (ИКСИ) | Введение одного сперматозоида непосредственно в цитоплазму яйцеклетки с помощью микроинструментов. Часто используется как часть процедуры ЭКО. | Тяжелые формы мужского бесплодия (олигозооспермия, астенозооспермия, тератозооспермия), неудачные попытки ЭКО, использование криоконсервированной спермы. |
| Оплодотворение in vitro с донорскими яйцеклетками | Использование яйцеклеток донора для оплодотворения спермой партнера или донора, с последующим переносом эмбрионов в матку реципиентки. | Отсутствие или низкое качество собственных яйцеклеток у женщины (преждевременное истощение яичников, генетические заболевания, возраст). |
| Оплодотворение in vitro с донорской спермой | Использование спермы донора для оплодотворения яйцеклеток женщины (партнерши) в лабораторных условиях. | Азооспермия у партнера, тяжелые генетические заболевания у партнера, отсутствие партнера. |
| Криоконсервация эмбрионов/яйцеклеток/спермы | Замораживание и хранение эмбрионов, яйцеклеток или спермы для использования в будущем. | Сохранение фертильности перед химиотерапией/лучевой терапией, отсрочка беременности, создание «банка» для будущих попыток ЭКО. |
Метод ИСД
Данный метод схож с предыдущим, однако вместо спермы супруга используется донорский материал. Именно поэтому его называют инсеминацией спермой донора. Этот тип искусственного оплодотворения применяется в ситуациях, когда сперматозоиды мужа не способны к зачатию, или когда супруги имеют такую несовместимость, что даже введение спермы в матку не приводит к желаемому результату.
В таких случаях врачи рекомендуют парам рассмотреть возможность использования донорской спермой. Если оба партнера согласны, этот метод становится для них наилучшим решением.
Процедуры инсеминации спермой мужа и донора практически идентичны. Сначала у мужчины (в первом случае – у мужа пациентки, во втором – у донора) осуществляется забор спермы. Затем собранный материал проходит специальную обработку, в ходе которой отбираются наиболее подвижные сперматозоиды.
Пациентка проходит медицинское обследование и подготовку. С помощью УЗИ и других исследований врач определяет наиболее удачный период для зачатия. В назначенный день подготовленная сперма вводится в полость матки через катетер. Дальше все зависит от природы: сперматозоиды встречаются с яйцеклеткой, и происходит оплодотворение. Процедуру можно повторять до четырех раз в течение одного менструального цикла.
Существуют противопоказания для инсеминации спермой донора: воспалительные процессы в матке или придатках, опухоли, нарушения овуляции, инфекции, передающиеся половым путем, а также трубное бесплодие.
Эффективность метода инсеминации спермой донора составляет около 80%. В Москве стоимость процедуры начинается от 20 000 рублей, к этой сумме добавляется цена за донорский материал, которая варьируется от 12 000 до 25 000 рублей.
https://youtube.com/watch?v=hQ_MZkvsvE8
Метод ГИФТ
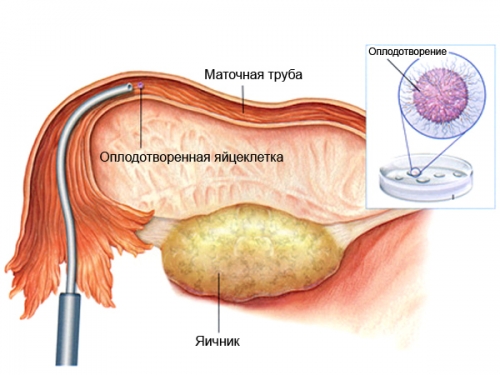
Название данного метода искусственного оплодотворения происходит от английского термина GIFT – gamete intrafallopian transfer (интратубарный перенос гамет). Эта методика включает в себя пересадку гамет (сперматозоида и яйцеклетки) непосредственно в маточную трубу женщины. Для начала у пациентки извлекается яйцеклетка (одна или несколько). У мужчины производится забор спермы, которая затем обрабатывается специальным образом. В лабораторных условиях происходит смешивание мужских и женских клеток, после чего их вводят в фаллопиеву трубу женщины, где и происходит зачатие.
Перенос гамет осуществляется с помощью лапароскопии. Процедура выполняется под общей анестезией. Хирург делает несколько небольших проколов в брюшной стенке, через которые вводит лапароскоп, захватывает край фаллопиевой трубы и с помощью специального катетера помещает подготовленные гаметы внутрь.
Метод ГИФТ применяется в случаях, когда у женщины отсутствуют заболевания маточных труб, и она способна к зачатию и вынашиванию ребенка. Показаниями для проведения процедуры являются мужское бесплодие, несовместимость супругов, бесплодие неясной этиологии, а также заболевания шейки матки.
Противопоказания к ГИФТ: непроходимость и другие патологии маточных труб, а также неблагоприятные результаты спермограммы.
Эффективность данного метода составляет около 30%. Стоимость процедуры в Москве начинается от 30 000 рублей.
Метод ЗИФТ
Название данной методики происходит от аббревиатуры ZIFT – интратубарный перенос зигот (zigote intrafallopian transfer). Основная идея этого метода искусственного оплодотворения заключается в перемещении зиготы в маточную трубу женщины.
Методы ГИФТ и ЗИФТ имеют много общего, однако в первом случае пациентке вводят гаметы (мужские и женские половые клетки по отдельности), тогда как во втором – зиготы (будущий зародыш, образующийся при слиянии этих клеток).
Для выполнения процедуры ЗИФТ у пары берут половые клетки, после чего в лаборатории создается эмбрион, который затем пересаживается в организм женщины. Перенос осуществляется лапароскопическим методом, аналогично тому, как это делается при ГИФТ. Подсадка зиготы может проводиться один раз за цикл, после овуляции и специальной гормональной подготовки.
Противопоказания для ЗИФТ: наличие непроходимости или спаек в фаллопиевых трубах, а также низкое качество спермы у мужчины.
Этот метод считается более эффективным по сравнению с предыдущим. В Москве его стоимость начинается от 50 000 рублей.
https://youtube.com/watch?v=1m0AWmy9UTI
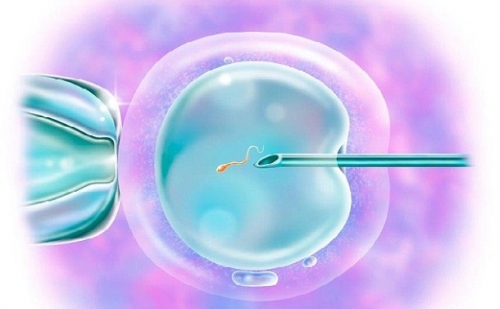
Метод ИКСИ
ИКСИ – интрацитоплазматическая инъекция сперматозоидов – это вспомогательная репродуктивная технология, которая часто применяется в сочетании с экстракорпоральным оплодотворением (ЭКО). Суть метода заключается во введении сперматозоида непосредственно в цитоплазму яйцеклетки.
Процесс начинается с забора половых клеток у мужчины и женщины. Затем выбирается наиболее активный и жизнеспособный сперматозоид, который с помощью тонкой иглы вводится в яйцеклетку. Все манипуляции проводятся под микроскопом для обеспечения точности.
Данная процедура рекомендуется в случаях, когда в семенной жидкости мужчины содержится недостаточное количество сперматозоидов или они имеют низкую подвижность, что делает их неспособными к самостоятельному оплодотворению яйцеклетки.
Метод ИКСИ целесообразно использовать, если предыдущие методы не принесли желаемого результата. Он позволяет достичь беременности даже в ситуациях, когда у мужчины крайне низкое количество сперматозоидов и их подвижность оставляет желать лучшего.
Противопоказания к ИКСИ: аномалии матки, доброкачественные опухоли матки и яичников, злокачественные новообразования любой локализации, острые воспалительные заболевания.
Эффективность этой методики варьируется от 30 до 80%. В Москве стоимость процедуры начинается от 25 000 рублей.
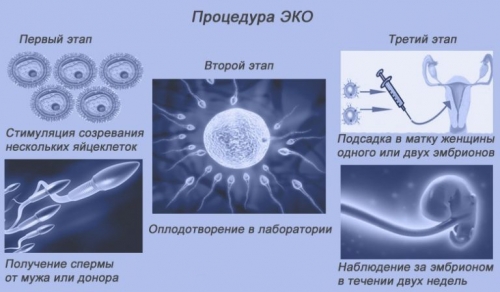
Метод ЭКО
На сегодняшний день экстракорпоральное оплодотворение (ЭКО) стало одним из самых распространенных и востребованных методов в области репродуктивной медицины. Этот подход успешно применяется на протяжении нескольких десятилетий.
Процесс ЭКО является достаточно длительным и сложным. В первую очередь, пара должна пройти полное медицинское обследование и сдать ряд анализов. Если у одного из супругов выявляются какие-либо заболевания, врач назначает соответствующее лечение. Только после его успешного завершения пара получает разрешение на проведение процедуры ЭКО.
Процедура состоит из нескольких ключевых этапов. Рассмотрим каждый из них подробнее.
1. Стимуляция яичников
Для успешного оплодотворения необходимо активировать работу яичников, чтобы они начали вырабатывать яйцеклетки. Для этого женщине назначают курс гормональных препаратов. В результате такой терапии созревает не одна, а несколько полноценный яйцеклеток, которые могут быть использованы для искусственного оплодотворения.
2. Извлечение яйцеклеток
Созревшие яйцеклетки извлекаются из организма женщины. Это можно сделать двумя способами: через прокол брюшной полости в области яичника или с помощью тонкой иглы через влагалище. В первом случае обычно применяется общая анестезия, а во втором — местная.
3. Оплодотворение яйцеклетки и развитие эмбриона
Извлеченные яйцеклетки оплодотворяются заранее подготовленной и очищенной спермой. Женские и мужские клетки могут быть просто смешаны для естественного слияния, или же сперматозоид вводится непосредственно в яйцеклетку методом ИКСИ. Зародыш помещается в специальную питательную среду для дальнейшего развития.
4. Перенос эмбриона
Через несколько дней готовый эмбрион переносится в матку женщины. Эта процедура осуществляется с помощью катетера, а анестезия обычно не требуется. После переноса пациентке назначаются специальные препараты, способствующие закреплению зародыша в матке.
5. Контроль беременности
Через несколько дней женщина сдает необходимые анализы для проверки, наступила ли беременность.
Противопоказания к ЭКО: аномалии развития матки, рак шейки матки, сахарный диабет, лейкоз, почечная недостаточность, перенесенный инсульт, пороки сердца, кардиомиопатия, рассеянный склероз.
ЭКО является достаточно эффективной методикой, с уровнем успешности около 50%. Стоимость процедуры в Москве начинается от 90 000 рублей.
Каждый метод имеет свои показания и противопоказания, а также определенные риски, связанные с искусственным оплодотворением. Какой способ выбрать, решает врач совместно с пациентами.
Показания и противопоказания для искусственного оплодотворения
Искусственное оплодотворение (ИО) представляет собой метод репродуктивной медицины, который используется для помощи парам, испытывающим трудности с зачатием. Показания и противопоказания для применения этого метода играют ключевую роль в определении его целесообразности и эффективности.
Показания для искусственного оплодотворения
- Бесплодие: Основным показанием для ИО является бесплодие, которое может быть вызвано различными факторами. Это может быть как женское, так и мужское бесплодие. У женщин это может включать проблемы с овуляцией, повреждение фаллопиевых труб, эндометриоз или возрастные изменения. У мужчин это может быть связано с низким уровнем сперматозоидов или их плохой подвижностью.
- Нарушения менструального цикла: Женщины с нерегулярными менструациями или аменореей могут нуждаться в ИО для достижения беременности, особенно если другие методы лечения не дали результатов.
- Генетические заболевания: Пары, у которых есть риск передачи наследственных заболеваний, могут рассмотреть ИО с предимплантационной генетической диагностикой (ПГД), чтобы отобрать эмбрионы без генетических аномалий.
- Возрастные факторы: Женщины старше 35 лет, у которых снижается фертильность, могут рассмотреть ИО как способ увеличить шансы на успешное зачатие.
- Отсутствие партнера: Женщины, которые не имеют постоянного партнера, могут использовать донорскую сперму для искусственного оплодотворения.
- Сохранение фертильности: Женщины, которые планируют пройти лечение, способствующее потере фертильности (например, химиотерапия), могут рассмотреть возможность заморозки яйцеклеток или эмбрионов.
Противопоказания для искусственного оплодотворения
- Серьезные заболевания: Наличие тяжелых заболеваний, таких как сердечно-сосудистые заболевания, заболевания печени или почек, может стать противопоказанием для ИО, так как беременность может усугубить состояние здоровья женщины.
- Гормональные нарушения: Некоторые гормональные расстройства, такие как синдром поликистозных яичников (СПКЯ), могут требовать предварительного лечения перед применением ИО.
- Инфекционные заболевания: Активные инфекции, такие как ВИЧ, гепатит или другие, могут быть противопоказанием для использования донорской спермы или яйцеклеток, а также для проведения процедуры ИО.
- Психологические факторы: Психические расстройства или отсутствие готовности к родительству могут стать препятствием для успешного прохождения процедуры ИО.
- Неподходящие условия для беременности: Если у женщины есть анатомические аномалии, которые могут препятствовать нормальному течению беременности, это также может стать противопоказанием.
Таким образом, перед принятием решения о проведении искусственного оплодотворения необходимо тщательно оценить как показания, так и противопоказания. Консультация с врачом-репродуктологом поможет определить, подходит ли данный метод конкретной паре и какие шаги следует предпринять для достижения желаемого результата.
Этапы процедуры искусственного оплодотворения
Процедура искусственного оплодотворения (ИО) включает несколько ключевых этапов, каждый из которых играет важную роль в успешности всего процесса. Эти этапы могут варьироваться в зависимости от выбранного метода ИО, однако общая структура остается схожей.
1. Консультация и обследование
Первый этап начинается с консультации у врача-репродуктолога. На этом этапе проводится полное медицинское обследование обоих партнеров, включая анализы крови, спермограмму, ультразвуковое исследование органов малого таза и другие необходимые тесты. Цель этого этапа — выявить возможные причины бесплодия и определить оптимальный метод ИО.
2. Подготовка к процедуре
После диагностики и выбора метода ИО (например, инсеминация или экстракорпоральное оплодотворение) начинается подготовка. У женщин может быть назначен курс гормональной терапии для стимуляции овуляции, что позволяет получить несколько яйцеклеток за один цикл. Важно контролировать процесс с помощью ультразвукового исследования и анализов на уровень гормонов.
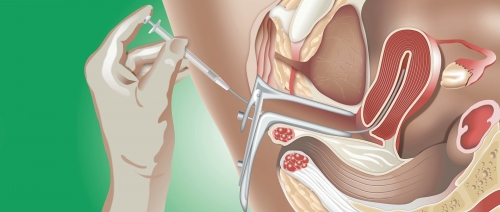
3. Забор яйцеклеток и спермы
На этапе забора яйцеклеток у женщин, как правило, используется трансвагинальная пункция. Процедура проводится под местной анестезией и позволяет получить яйцеклетки из яичников. У мужчин забор спермы может осуществляться путем мастурбации или с помощью специальных методов, если есть проблемы с эякуляцией.
4. Оплодотворение
Полученные яйцеклетки и сперма подвергаются оплодотворению. В случае экстракорпорального оплодотворения (ЭКО) сперма вводится непосредственно в яйцеклетку в лабораторных условиях. В некоторых случаях может использоваться метод ИКСИ (инъекция сперматозоида в яйцеклетку), который применяется при низком качестве спермы.
5. Культивирование эмбрионов
После оплодотворения эмбрионы помещаются в специальную среду для культивирования. В течение нескольких дней (обычно 3-5) эмбрионы развиваются, и врач контролирует их рост и качество. На этом этапе может быть проведена преимплантационная генетическая диагностика для выявления возможных генетических аномалий.
6. Перенос эмбрионов
Когда эмбрионы достигают нужной стадии развития, один или несколько из них переносятся в матку женщины. Процедура переноса осуществляется с помощью специального катетера и не требует анестезии. Важно, чтобы на этом этапе эмбрионы были качественными, так как это напрямую влияет на вероятность успешной имплантации.
7. Поддержка лютеиновой фазы
После переноса эмбрионов женщине могут быть назначены препараты для поддержки лютеиновой фазы, чтобы создать оптимальные условия для имплантации. Это может включать гормональные препараты, такие как прогестерон.
8. Тест на беременность
Через 10-14 дней после переноса эмбрионов проводится тест на беременность, который позволяет определить, произошла ли имплантация. В случае положительного результата женщина продолжает наблюдение у врача, а в случае отрицательного — обсуждаются дальнейшие шаги.
Каждый из этих этапов требует внимательного подхода и профессионализма, так как от них зависит успешность процедуры искусственного оплодотворения и возможность достижения желаемой беременности.
Психологические аспекты и поддержка при искусственном оплодотворении
Искусственное оплодотворение (ИО) — это сложный и многогранный процесс, который не только включает в себя медицинские и биологические аспекты, но и требует значительного внимания к психологическому состоянию женщин и пар, принимающих участие в этом процессе. Психологические аспекты играют ключевую роль в успешности лечения и в общем эмоциональном состоянии пациентов.
Одним из первых и наиболее значимых аспектов является стресс, связанный с ожиданием результатов процедур. Процесс ИО может быть эмоционально истощающим, так как он включает в себя множество этапов, начиная от подготовки и заканчивая ожиданием беременности. Страх неудачи, сомнения в собственных возможностях и переживания по поводу будущего могут привести к повышенному уровню тревожности и депрессии.
Поддержка со стороны партнера, семьи и друзей является важным фактором, способствующим снижению стресса. Эмоциональная поддержка может помочь справиться с негативными эмоциями и создать более позитивный настрой. Пары, которые открыто обсуждают свои чувства и переживания, как правило, лучше справляются с трудностями, связанными с ИО.
Психологическая поддержка также может быть предоставлена профессиональными консультантами или психологами, специализирующимися на репродуктивной медицине. Такие специалисты могут предложить различные методы, включая когнитивно-поведенческую терапию, которая помогает изменить негативные мысли и установки, а также развить навыки управления стрессом.
Кроме того, группы поддержки, состоящие из людей, проходящих через аналогичные испытания, могут стать важным источником информации и эмоциональной поддержки. Общение с теми, кто сталкивается с похожими проблемами, может помочь снизить чувство изоляции и одиночества, а также предоставить возможность обмена опытом и советами.
Важно также отметить, что каждая пара уникальна, и подход к психологической поддержке должен быть индивидуализированным. Некоторые могут предпочесть более активные формы поддержки, такие как участие в группах, в то время как другие могут найти утешение в индивидуальных консультациях. Важно, чтобы пары были открыты к различным формам поддержки и искали те, которые наиболее подходят именно им.
Наконец, стоит упомянуть о важности информированности. Понимание всех этапов процесса ИО, возможных рисков и шансов на успех может значительно снизить уровень тревожности. Обсуждение всех вопросов с врачом и получение четкой информации о процедуре могут помочь парам чувствовать себя более уверенно и подготовленно.
Таким образом, психологические аспекты и поддержка при искусственном оплодотворении являются неотъемлемой частью процесса, влияя на его успех и общее эмоциональное состояние участников. Забота о психическом здоровье и активное участие в процессе поддержки могут значительно улучшить качество жизни и повысить шансы на успешное завершение лечения.