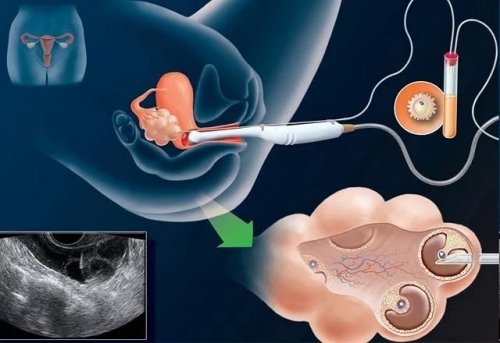
Протокол экстракорпорального оплодотворения (ЭКО) — ключевой этап лечения бесплодия, включающий последовательные шаги для успешного зачатия. В статье рассмотрим, что такое протокол ЭКО, его виды и схемы длинного и короткого протоколов по дням. Эта информация поможет тем, кто планирует процедуру ЭКО, а также тем, кто хочет лучше понять процесс и подготовиться к нему, что может повысить шансы на успешное зачатие.
Что такое протокол ЭКО
Под протоколом экстракорпорального оплодотворения (ЭКО) понимается специальный метод введения медикаментов, направленных на стимуляцию созревания яйцеклеток у женщины. Конкретные препараты и их схема применения разрабатываются квалифицированным специалистом, таким как врач-репродуктолог. При этом инъекции пациентка может выполнять самостоятельно. Существует несколько вариантов протоколов ЭКО, однако все они различаются лишь до определенного этапа – получения из яичников зрелых и готовых к оплодотворению яйцеклеток. После этого процесс ЭКО проходит одинаково для всех женщин.
Перед тем как выбрать протокол, врач внимательно обследует будущую маму и изучает ее медицинскую историю. При этом обязательно принимаются во внимание такие факторы, как состояние репродуктивной системы, возраст и вес пациентки.
Протокол ЭКО представляет собой последовательность медицинских процедур, направленных на помощь в зачатии. Врачи отмечают, что существует несколько видов протоколов, каждый из которых выбирается индивидуально в зависимости от состояния здоровья пациентки и причин бесплодия. Основные схемы включают длинный, короткий и антагонистный протоколы. Длинный протокол предполагает предварительную супрессии яичников, что позволяет контролировать гормональный фон. Короткий протокол, в свою очередь, используется при менее сложных случаях и включает более быструю стимуляцию. Антагонистный протокол отличается использованием антагонистов гонадотропин-рилизинг гормона, что позволяет избежать преждевременной овуляции. Врачи подчеркивают, что выбор протокола должен основываться на тщательной оценке состояния пациентки и ее репродуктивных возможностей, что увеличивает шансы на успешное зачатие.
https://youtube.com/watch?v=0L9kYAFQp3A
Виды протоколов ЭКО
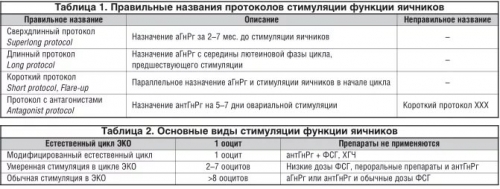
Существует несколько типов протоколов экстракорпорального оплодотворения (ЭКО), которые различаются по используемым медикаментам и продолжительности стимуляции. В современной медицине выделяют основные протоколы:
• Короткий протокол ЭКО с использованием агонистов ГнГРГ.
• Длинный протокол ЭКО с применением агонистов ГнГРГ.
• Ультракороткий протокол.
• Криопротокол.
Каждый из протоколов включает несколько ключевых этапов:
• Стимуляция суперовуляции.
• Пункция фолликулов.
• Культивирование эмбрионов, которые затем переносятся в матку.
• Поддержка желтого тела.
• Проведение контрольного теста для определения беременности.
Теперь подробнее рассмотрим каждый из этапов процедуры ЭКО, используя длинный протокол в качестве примера. Что касается других протоколов, мы сосредоточимся только на особенностях применения препаратов, без углубления в детали стимуляции суперовуляции, пункции и переноса эмбрионов.
| Аспект | Описание | Виды/Схемы |
|---|---|---|
| Что такое ЭКО? | Экстракорпоральное оплодотворение – это вспомогательная репродуктивная технология, при которой оплодотворение яйцеклетки сперматозоидом происходит вне тела женщины (в лабораторных условиях). | Классическое ЭКО: оплодотворение в чашке Петри. ИКСИ (ICSI): инъекция одного сперматозоида непосредственно в яйцеклетку. |
| Основные этапы протокола ЭКО | Последовательность медицинских процедур, направленных на достижение беременности. | 1. Стимуляция суперовуляции: гормональная терапия для получения нескольких зрелых яйцеклеток. 2. Пункция фолликулов: забор яйцеклеток из яичников. 3. Оплодотворение: соединение яйцеклеток и сперматозоидов в лаборатории. 4. Культивирование эмбрионов: наблюдение за развитием эмбрионов. 5. Перенос эмбрионов: помещение эмбрионов в полость матки. 6. Поддержка лютеиновой фазы: гормональная поддержка после переноса. |
| Виды протоколов стимуляции | Различные схемы применения гормональных препаратов для стимуляции яичников. | Длинный протокол: начинается в предыдущем цикле, подавляет собственную гормональную активность, затем стимулирует. Короткий протокол: начинается в текущем цикле, стимуляция начинается раньше. Ультракороткий протокол: минимальная стимуляция, часто при низком овариальном резерве. Протокол с антагонистами: предотвращает преждевременную овуляцию с помощью антагонистов ГнРГ. Протокол с агонистами: использует агонисты ГнРГ для подавления или стимуляции. Протокол с минимальной стимуляцией (Mini-ЭКО): использует низкие дозы гормонов или кломифен. Естественный цикл ЭКО: без гормональной стимуляции, используется естественная яйцеклетка. |
| Показания к ЭКО | Причины, по которым парам рекомендуется ЭКО. | Трубный фактор бесплодия, мужской фактор бесплодия (тяжелая олигоастенотератозооспермия), эндометриоз, ановуляция, бесплодие неясного генеза, иммунологическое бесплодие, генетические заболевания (с ПГД/ПГС). |
| Дополнительные процедуры | Методы, которые могут быть использованы в рамках протокола ЭКО для повышения шансов на успех. | ПГД/ПГС (преимплантационная генетическая диагностика/скрининг): анализ эмбрионов на генетические аномалии. Вспомогательный хэтчинг: истончение оболочки эмбриона для облегчения имплантации. Криоконсервация эмбрионов/яйцеклеток/спермы: замораживание для последующего использования. Донорство яйцеклеток/спермы/эмбрионов: использование генетического материала доноров. Суррогатное материнство: вынашивание беременности другой женщиной. |
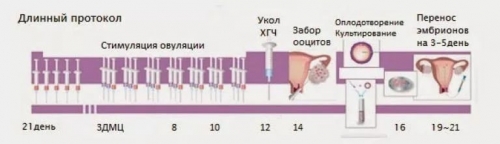
Схема длинного протокола с применением агонистов ГнГРГ по дням
Эта схема проведения ЭКО включает в себя следующие этапы:
-
Блокировка. Этот процесс начинается с 21 по 25 день цикла и обычно продолжается от 12 до 22 дней.
-
Индукция суперовуляции. На 3-5 день цикла начинается курс, который имитирует работу яичников. Этот этап длится от 12 до 17 дней.
-
Пункция. Она осуществляется на 12-22 день цикла после начала стимуляции. Перенос эмбрионов выполняется через 3-5 дней после пункции.
-
Поддержка желтого тела. Этот этап начинается сразу после пункции и продолжается до контрольного теста на беременность, обычно от 12 до 20 дней.
-
Тест на беременность. Он проводится на 12-21 день после переноса.
В общей сложности на реализацию данного протокола требуется от 40 до 50 дней. При этом используются следующие медикаменты:
• На этапе блокировки применяются агонисты и метипред.
• Во время стимуляции необходимы рекомбинантные МГ (гонал-ф, пурегон) и ЧМГ (метродин, меногон, хумегон).
• В качестве триггеров используются профази и хорагон.
• Для наркоза во время пункции применяется диприван.
• В период поддержки показан курс прогестерона, утрожестана, хорагона и дюфастона.
К сожалению, у длинного протокола есть несколько недостатков. К ним относятся:
• Изменения в менструальном цикле, связанные с терапией.
• Побочные эффекты блокировки, напоминающие симптомы климакса.
• Психологические трудности, связанные с ожиданием стимуляции.
• Последствия блокировки гипофиза, которые могут длиться до полугода.
• Риск негативного влияния на процесс имплантации.
Среди особенностей этого протокола можно выделить:
• Наличие общепринятых стандартов, соблюдаемых всеми российскими репродуктологами.
• Искусственный гормональный контроль над организмом женщины.
• Это единственный вариант при тяжелом эндометриозе и некоторых других заболеваниях.
• Существуют значительные возрастные ограничения (рекомендуется для пациенток до 35 лет).
Время выполнения данного протокола совпадает со второй фазой цикла пациентки, предшествующей ЭКО. Поэтому его называют длинным протоколом. В этом случае стимуляция продолжается от 12 до 17 дней, а точная продолжительность зависит от используемого препарата и реакции яичников.
На 21-25 день цикла начинается гормональная блокировка. Это означает, что с помощью специальных препаратов у женщины вызывается искусственный климакс, что приводит к резкому снижению уровня собственных половых гормонов.
Эта блокировка является важным этапом подготовки женского организма к суперовуляции с использованием препаратов ЧМГ. Длительность этого этапа может варьироваться от 10 до 22 дней в зависимости от индивидуальной реакции организма. Если после применения агонистов наблюдается длительная задержка, рекомендуется сообщить об этом врачу для исключения возможности естественной беременности.
Основными средствами во время блокады являются агонисты гонадолиберина и препараты ЧМГ, ХГЧ.
https://youtube.com/watch?v=LVvYGMK_NSk
Агонисты
Существует множество видов таких препаратов. Некоторые из них необходимо использовать ежедневно, в то время как другие требуют применения всего лишь раз за определенный период (речь идет о депо-препаратах). Чаще всего применяются подкожные инъекции, хотя в некоторых случаях возможны и внутримышечные. Эти лекарства выпускаются в виде готовых шприцев для инъекций. Каждый из них сопровождается подробной инструкцией, в которой указаны условия хранения и правила применения. Также в инструкции можно найти информацию о возможных побочных эффектах. Это позволяет пациенткам самостоятельно вводить препарат без помощи медицинского персонала. Тем не менее, первый укол все же должна сделать медсестра, так как у препарата есть свои особенности, и пациентке важно увидеть, как правильно выполнять инъекцию.
Когда яичники достаточно подавлены (это можно определить по результатам УЗИ и анализам крови), дозировка агонистов уменьшается вдвое. В этом случае женщине назначаются инъекции ЧМГ, курс которых продолжается 12-14 дней. Это необходимо для самой стимуляции.
Этап стимуляции
Суперовуляцию начинают стимулировать на 3-5 день цикла, который следует за применением агонистов ГнГРГ. Этот этап протокола длится от 12 до 17 дней. В течение этого времени женщина принимает специальные препараты, которые способствуют одновременному созреванию нескольких фолликулов в яичниках. Их количество может варьироваться от 3 до 40.
Данный этап продолжается до тех пор, пока врач не назначит ХГЧ, что происходит в середине цикла. Под воздействием этого гормона происходит овуляция нескольких фолликулов (от 3 до 20). После этого начинается подготовка к пункции. Используемые схемы (агонисты + ЧМГ) позволяют достичь созревания большого количества фолликулов, что увеличивает шансы на получение качественных эмбрионов и дает возможность адаптировать лечение в зависимости от потребностей пациентки (пункцию можно перенести на несколько дней раньше или позже). Началом цикла считается первый день применения гонадотропинов, именно с этого момента начинается отсчет лечебных циклов.
Препараты ЧМГ выпускаются в форме порошка, к которому прилагаются ампулы с растворителем. Инъекции выполняются внутримышечно один раз в день. На одну ампулу растворителя обычно берут 3 или даже 4 ампулы препарата. ЧМГ оказывает стимулирующее воздействие на яичники, что способствует созреванию фолликулов. Дозировка для каждой пациентки определяется индивидуально, с учетом возраста, массы тела и состояния яичников, а также их реакции на терапию.
Ответная реакция организма периодически контролируется путем анализа уровня гормонов в сыворотке крови. Также для уточнения ситуации проводится УЗИ, которое позволяет оценить размеры фолликулов и толщину эндометрия.
Существует метод, называемый «УЗИ гормонального мониторинга», который используется для определения концентрации эстрадиола во время курса гормональных препаратов. Этот мониторинг осуществляет репродуктолог, а кровь анализируется в специализированной лаборатории. Оплата за мониторинг не требуется отдельно, так как его стоимость уже включена в общую цену этапа. Частота мониторинга устанавливается репродуктологом с учетом результатов УЗИ и уровня эстрадиола. Даты каждого мониторинга фиксируются в листе назначений, который находится у пациентки. Обычно количество таких посещений не превышает пяти, и мониторинг проводится в амбулаторных условиях, без необходимости госпитализации.
Первое УЗИ обычно выполняется на пятый или шестой день лечения, что позволяет оценить реакцию яичников и толщину эндометрия. На основе этих данных назначается следующая доза препарата и определяется дата следующего визита.
Перед началом активного роста фолликулов УЗИ проводится раз в 4 дня. Затем частота осмотров увеличивается до 2-3 раз в неделю. Как только лидирующий фолликул достигает 15 мм, осмотры становятся ежедневными.
Анализ крови на уровень эстрадиола берется с такой же частотой или немного реже, в зависимости от конкретной ситуации. Зрелым считается фолликул, который достиг размеров 18-20 мм.
Когда фолликулы пациентки успешно созрели, можно назначать пункцию. В этом случае женщине вводят инъекцию ХГЧ. Обычно между инъекцией и самой пункцией проходит около 35-36 часов. Инъекция способствует окончательному созреванию ооцитов, вызывая овуляцию через 36 часов.
После инъекции яичники увеличиваются, и многие пациентки ощущают значительный дискомфорт, что может создать впечатление, что овуляция уже началась. Однако препараты и строгий контроль врачей исключают вероятность преждевременной овуляции, так что пациентка может не волноваться о том, что это произойдет раньше пункции.
Основным условием для назначения ХГЧ является наличие как минимум трех зрелых фолликулов диаметром 18 мм и достаточный уровень эстрадиола.
На этом этапе важно соблюдать определенные рекомендации по половой жизни. Супруги должны помнить, что длительное воздержание или половой акт накануне пункции могут негативно сказаться на качестве спермы. Если полового контакта не было за сутки до планируемой пункции, введение ХГЧ разрешается.
Если по результатам обследования выясняется, что качество спермы партнера неудовлетворительное, то, скорее всего, паре потребуется четырехдневное воздержание. Все эти моменты следует обсудить отдельно с репродуктологом.
https://youtube.com/watch?v=9JP2LkF1DNM
Перенос эмбрионов
Пациентка приходит в центр в день проведения процедуры. Присутствие партнера не является обязательным, однако, если супруги желают, они могут быть вместе. Во время переноса не возникает серьезных трудностей. Женщина располагается в кресле, а врач вводит в матку специальный инструмент, через который эмбрионы попадают в полость. По завершении процедуры эмбриолог проверяет содержимое катетера под микроскопом, чтобы убедиться, остались ли в нем эмбрионы. Вся процедура переноса, как правило, занимает немного времени.
Большинство женщин не испытывают боли во время переноса, возможно лишь легкое чувство дискомфорта. После процедуры пациентке рекомендуется полежать около 30 минут. В этот день разрешается легкий завтрак, но количество жидкости следует ограничить. Избыточное питье может привести к наполнению мочевого пузыря, что вызовет дискомфорт во время процедуры.
Госпитализация после процедуры не требуется, и женщина может отправляться домой. Однако желательно, чтобы ее сопровождал кто-то из близких. Дома стоит немного отдохнуть и расслабиться.
Важно помнить, что прием прогестерона необходимо продолжать до получения результатов анализов на беременность, если этот препарат был назначен.
После процедуры женщины иногда замечают легкие кровянистые выделения или пузырьки воздуха. Эти симптомы не должны вызывать беспокойства, так как они не свидетельствуют о том, что эмбрионы покидают матку.
В ожидании теста на беременность вы можете продолжать вести обычный образ жизни и заниматься повседневными делами. Если тест окажется отрицательным, многие женщины начинают винить себя за неудачу, полагая, что что-то сделали неправильно или не сделали то, что следовало. Такое состояние вполне естественно, поэтому важно постараться не корить себя за то, что долгожданное событие не произошло.
Как себя вести после процедуры
-
В первые сутки не рекомендуется заниматься плаванием и купанием.
-
Также следует избегать длительного пребывания под душем или обливания водой.
-
Использование тампонов строго запрещено.
-
Необходимо воздержаться от интимных отношений.
-
Активные физические нагрузки, такие как аэробика или бег, не рекомендуются.
-
Подъем тяжестей также не допускается.
-
В течение первых суток следует соблюдать постельный режим. Вставать с кровати можно только для приема пищи или посещения туалета. В течение следующих двух дней желательно ограничить физическую активность, после чего можно постепенно возвращаться к привычному образу жизни.
-
Найдите увлекательное занятие, которое поможет вам отвлечься в течение двух недель ожидания результатов теста.
Незначительные выделения с кровью не должны вызывать тревоги. Это довольно распространенное явление в таких ситуациях. Около половины женщин сталкиваются с этим, даже если беременность проходит успешно.
Стоит отметить, что длительная схема может затянуться еще больше. Это происходит, если блокада применяется у женщин с выраженным эндометриозом или кистами. Начало такой схемы происходит на 2-3 сутки цикла, и блокада может длиться 2-3 месяца. Переход к стимуляции осуществляется на 3-5 сутки цикла после начала блокировки.
Короткий протокол ЭКО
Существует три типа в зависимости от используемых лекарственных препаратов:
• Короткий, основанный на агонистах.
• Короткий, использующий антагонисты.
• Ультракороткий.
Короткий протокол с агонистами
Включает следующие этапы:
• Этап блокировки. Он продолжается с 3-го дня цикла до момента пункции.
• Курс стимуляции. Начинается с 3-5 дня цикла и длится от 12 до 17 дней.
• Пункция осуществляется в период с 14 по 20 день цикла.
• Далее следует этап переноса. Он проводится на 3-5 день после пункции.
• Поддерживающая терапия. Этот этап продолжается от 12 до 20 дней после переноса.
• Определение беременности. Анализ выполняется примерно на 14-й день.
В общей сложности на выполнение данной схемы уходит от 28 до 35 дней. При этом применяются следующие препараты:
• Агонисты, дексаметазон и фолиевая кислота на этапе блокировки.
• Рекомбинантные и мочевые ЧМГ в качестве стимуляторов.
• Хорагон и профази как триггерные препараты.
• Диприван используется для наркоза во время пункции.
• Аспирин назначается после пункции.
• Утрожестан, дюфастон, хорагон и прогестерон в масле применяются для поддержания желтого тела.
К недостаткам данного метода можно отнести низкое качество получаемых ооцитов и риск спонтанной овуляции. Его отличают следующие особенности:
• Может применяться при наличии определенных показаний.
• Обладает хорошей переносимостью.
Короткий протокол с антагонистами или ультракороткий
Этот протокол включает в себя следующие этапы:
• С 2 по 5 день начинается стимуляция, которая продолжается до 12 суток.
• В промежутке с 10 по 14 день после начала стимуляции проводится пункция.
• Перенос осуществляется через 3-5 дней.
• На протяжении всего времени с момента пункции до тестирования на беременность осуществляется поддержка.
• Определить беременность можно примерно через две недели.
В целом, данная схема занимает от 25 до 31 дня. Для ее реализации применяются следующие препараты:
• Рекомбинантные ЧМГ, эстрофем, цитротайд, дексаметазон и фолиевая кислота во время стимуляции.
• Профази, хорагон, прегнил в качестве триггеров.
• Диприван для наркоза во время пункции.
• Аспирин после процедуры.
• Эстрофем и утрожестан для поддерживающей терапии.
Основным недостатком данного протокола является возможность возникновения дисбаланса между ростом эндометрия и фолликулов.
Среди особенностей метода стоит выделить:
• Хорошая переносимость.
• Отсутствие риска спонтанной овуляции.
• Небольшие затраты на препараты для стимуляции.
• Упрощенная поддержка, без дополнительных инъекций ХГЧ.
• Низкая вероятность гиперстимуляции.
• Быстрое восстановление нормальной функции гипофиза.
• Отсутствие образования кист.
• Снижение психологического дискомфорта, так как лечение занимает меньше времени.
Показания для применения различных протоколов ЭКО
Протоколы экстракорпорального оплодотворения (ЭКО) разрабатываются с учетом индивидуальных особенностей здоровья женщины и причин бесплодия. Выбор конкретного протокола зависит от множества факторов, включая возраст пациентки, состояние её репродуктивной системы, наличие сопутствующих заболеваний и предыдущий опыт лечения бесплодия.
Одним из основных показаний для применения протоколов ЭКО является возраст женщины. С возрастом снижается качество и количество яйцеклеток, что может требовать более агрессивных подходов к стимуляции овуляции. Например, у женщин старше 35 лет часто применяются длинные протоколы, которые позволяют более тщательно контролировать процесс стимуляции и повышают шансы на успешное оплодотворение.
Другим важным показанием является проблема с овуляцией. У женщин с ановуляцией или нерегулярным менструальным циклом может быть рекомендован протокол с использованием препаратов для стимуляции овуляции, чтобы обеспечить получение достаточного количества яйцеклеток для оплодотворения.
Состояние матки также играет ключевую роль в выборе протокола. У женщин с миомой матки, полипами или другими аномалиями может потребоваться предварительное лечение, чтобы подготовить матку к имплантации эмбрионов. В таких случаях могут быть использованы специальные схемы, которые учитывают необходимость в хирургическом вмешательстве.
Кроме того, предыдущий опыт ЭКО также влияет на выбор протокола. Если у женщины уже были неудачные попытки ЭКО, врач может рассмотреть возможность изменения схемы стимуляции или использовать другие методы, такие как предимплантационная генетическая диагностика, чтобы повысить шансы на успех.
Не менее важным фактором являются гормональные нарушения. У женщин с синдромом поликистозных яичников (СПКЯ) могут быть использованы специфические протоколы, направленные на нормализацию гормонального фона и улучшение качества яйцеклеток. В таких случаях часто применяются короткие протоколы с использованием антагонистов гонадотропин-рилизинг гормона (ГнРГ).
Также стоит учитывать психологическое состояние пациентки. Стресс и эмоциональное напряжение могут негативно сказаться на результатах ЭКО, поэтому в некоторых случаях может быть рекомендовано использование менее агрессивных протоколов, чтобы снизить нагрузку на женщину.
В заключение, выбор протокола ЭКО — это комплексный процесс, который требует внимательного анализа всех аспектов здоровья женщины и её репродуктивной системы. Консультация с опытным репродуктологом поможет определить наиболее подходящий подход для каждой конкретной ситуации, что в конечном итоге повысит шансы на успешное зачатие и рождение здорового ребенка.
Побочные эффекты и риски протоколов ЭКО
Протоколы экстракорпорального оплодотворения (ЭКО) могут вызывать различные побочные эффекты и риски, которые важно учитывать при планировании процедуры. Эти эффекты могут варьироваться от легких до серьезных и могут затрагивать как физическое, так и эмоциональное состояние пациенток.
Одним из наиболее распространенных побочных эффектов является реакция на гормональные препараты, используемые для стимуляции яичников. Женщины могут испытывать головные боли, перепады настроения, увеличение веса, а также дискомфорт в области живота. Эти симптомы обычно являются временными и проходят после завершения курса лечения.
Однако в некоторых случаях возможны более серьезные реакции, такие как синдром гиперстимуляции яичников (СГЯ). Это состояние возникает, когда яичники чрезмерно реагируют на гормональные препараты, что может привести к увеличению их размера и накоплению жидкости в брюшной полости. Симптомы СГЯ могут включать сильную боль в животе, тошноту, рвоту и затрудненное дыхание. В тяжелых случаях может потребоваться госпитализация и специализированное лечение.
Кроме того, существует риск многоплодной беременности, особенно при использовании нескольких эмбрионов. Многоплодная беременность может привести к более высоким шансам на осложнения как для матери, так и для детей, включая преждевременные роды и низкий вес при рождении.
Эмоциональные и психологические аспекты также играют важную роль в процессе ЭКО. Стресс, связанный с ожиданием результатов, может вызвать тревогу и депрессию. Женщины могут испытывать чувство неуверенности и беспокойства по поводу своей фертильности и будущего родительства. Поддержка со стороны партнеров, семьи и специалистов в области психологии может помочь справиться с этими эмоциями.
Важно отметить, что каждый случай индивидуален, и побочные эффекты могут различаться в зависимости от особенностей здоровья пациентки, выбранного протокола и других факторов. Перед началом процедуры ЭКО необходимо обсудить все возможные риски и побочные эффекты с врачом, чтобы быть готовым к любым неожиданностям и принимать обоснованные решения.
Перспективы и новшества в протоколах ЭКО
Протоколы экстракорпорального оплодотворения (ЭКО) постоянно развиваются, что связано с научными исследованиями, новыми технологиями и улучшением методов лечения бесплодия. В последние годы наблюдается ряд перспективных направлений и новшеств, которые могут значительно повысить эффективность процедур ЭКО и улучшить результаты для пациентов.
Одним из ключевых направлений является индивидуализация протоколов ЭКО. Врачи все чаще используют генетические тесты и молекулярные маркеры для определения наиболее подходящей схемы лечения для каждой пациентки. Это позволяет учитывать индивидуальные особенности организма, такие как гормональный фон, возраст, наличие сопутствующих заболеваний и генетические предрасположенности. Таким образом, персонализированный подход может повысить шансы на успешное зачатие и снизить риск осложнений.
Еще одной важной новинкой является использование новых технологий в области криопreservation (заморозки) эмбрионов. Современные методы криоконсервации, такие как витрификация, позволяют значительно повысить выживаемость эмбрионов после размораживания. Это открывает новые возможности для пациентов, которые могут замораживать эмбрионы для последующего использования, что особенно актуально для женщин, планирующих отложить беременность по различным причинам.
Также стоит отметить развитие методов предимплантационной генетической диагностики (ПГД), которые позволяют выявлять генетические аномалии у эмбрионов до их переноса в матку. Это значительно снижает риск выкидышей и рождения детей с наследственными заболеваниями. ПГД становится все более доступным и широко применяемым, что открывает новые горизонты для семей, стремящихся к здоровому потомству.
В последние годы активно исследуются и новые медикаменты, которые могут улучшить результаты ЭКО. Например, препараты, направленные на улучшение качества яйцеклеток и сперматозоидов, а также средства, способствующие оптимизации гормональной терапии. Эти новшества могут значительно повысить эффективность протоколов ЭКО и снизить количество необходимых циклов для достижения беременности.
Не менее важным аспектом является использование технологий искусственного интеллекта (ИИ) в процессе ЭКО. ИИ может анализировать большие объемы данных, полученных в ходе предыдущих циклов лечения, и предлагать оптимальные стратегии для будущих попыток. Это может включать выбор наиболее перспективных эмбрионов для переноса, а также прогнозирование вероятности успешной беременности.
Таким образом, перспективы и новшества в протоколах ЭКО открывают новые горизонты для лечения бесплодия. Постоянное развитие технологий и методов, а также индивидуальный подход к каждому пациенту позволяют значительно повысить шансы на успешное зачатие и рождение здорового ребенка.