Пролапс митрального клапана – распространенное сердечно-сосудистое заболевание, влияющее на беременность и роды. В статье рассмотрим причины пролапса у беременных, основные симптомы и особенности ведения родов в зависимости от степени заболевания. Эти аспекты помогут будущим мамам и медицинским специалистам подготовиться к беременности и родам, обеспечивая безопасность для матери и ребенка.
Причины ПМК
Данная патология часто встречается у женщин, особенно в подростковом возрасте. Она нередко сопровождается другими заболеваниями сердечно-сосудистой системы.
Пролапс митрального клапана во время беременности наблюдается довольно часто. У большинства женщин это заболевание протекает без явных симптомов и выявляется только при ультразвуковом исследовании сердца. Во втором триместре его могут обнаружить у плода.
Пролапс может быть как врождённым, так и приобретённым:
1. Врождённый (анатомический) – это состояние связано с неправильным развитием соединительной ткани клапана и нарушением строения других частей сердца. Патология формируется еще в утробе матери по следующим причинам:
-
гестоз (поздний токсикоз);
-
простудные или инфекционные заболевания во время беременности;
-
негативное воздействие загрязнённой окружающей среды на здоровье матери.
2. Вторичный – возникает в результате сердечно-сосудистых или других заболеваний. Чаще всего вторичный пролапс развивается из-за воспалительных процессов в соединительной ткани, которые могут быть вызваны следующими недугами:
-
нарушения обмена веществ;
-
несовершенный десмогенез;
-
сердечные заболевания (пороки развития, аритмии, вегето-сосудистая дистония, ревматизм и др.);
-
воспаление клапана;
-
травмы грудной клетки;
-
функциональная недостаточность сердца;
-
клапанно-желудочковая диспропорция;
-
асинхронные сокращения сердца и др.
Пролапс митрального клапана у беременных женщин вызывает значительное внимание врачей, так как может повлиять на течение беременности и родов. Основными причинами этого состояния являются генетические факторы, а также изменения, связанные с гормональными колебаниями во время беременности. Симптомы могут варьироваться от легкой одышки и усталости до более серьезных проявлений, таких как аритмия или боли в груди. Врачи подчеркивают важность тщательного мониторинга состояния пациенток с пролапсом митрального клапана. Ведение родов требует индивидуального подхода: в большинстве случаев естественные роды возможны, однако в некоторых ситуациях может потребоваться кесарево сечение. Важно, чтобы беременные женщины с данным диагнозом находились под наблюдением кардиолога и акушера-гинеколога для минимизации рисков как для матери, так и для ребенка.
https://youtube.com/watch?v=BnBiAKuq8II
Виды пролапса митрального клапана
Недостаточность митрального клапана во время беременности может быть как анатомической, так и вторичной. В первом случае заболевание формируется в процессе внутриутробного развития и может привести к ревматическим заболеваниям сердца. Вторичный пролапс возникает как следствие других сердечно-сосудистых патологий.
Врачи выделяют следующую классификацию пролапса двустворчатого клапана:
-
В зависимости от числа створок, выпадающих в предсердие:
- одна створка;
- две створки.
-
В зависимости от возраста, в котором проявляется патология:
- в молодом возрасте;
- в пожилом возрасте.
-
В зависимости от степени выпадения створок:
- 1 степень – от 4 до 7 см. Это состояние считается нормальным, пациенту разрешается заниматься физической активностью, однако тяжелая атлетика противопоказана.
- 2 степень – от 7 до 9 см. Это уже патологическое состояние, и перед началом физических нагрузок необходимо получить одобрение кардиолога.
- 3 степень – от 10 см и более. Это серьезная патология, при которой наблюдается расширение предсердия и утолщение стенок между левым и правым желудочком. Пациенту разрешается заниматься только лечебной физкультурой.
-
В зависимости от характера кровообращения:
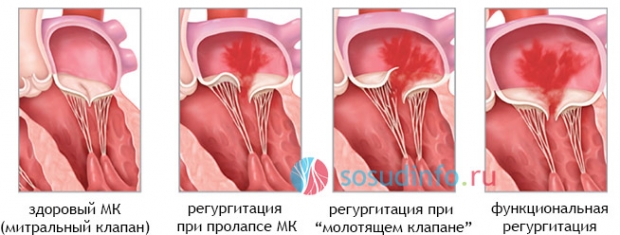
- имеется митральная регургитация, и часть крови возвращается в предсердие из-за патологического провисания створок;
- митральная регургитация отсутствует, но провисающие створки не позволяют крови вернуться в предсердие.
| Аспект | Описание | Рекомендации/Ведение |
|---|---|---|
| Определение пролапса митрального клапана (ПМК) | Прогибание одной или обеих створок митрального клапана в полость левого предсердия во время систолы желудочков. Может быть первичным (идиопатическим) или вторичным (на фоне других заболеваний). | Важно дифференцировать физиологический ПМК (без регургитации или с минимальной) от патологического (с выраженной регургитацией). |
| Причины ПМК у беременных | Первичный (идиопатический): наиболее частый, связан с врожденной слабостью соединительной ткани. Вторичный: на фоне синдрома Марфана, Элерса-Данлоса, ревматической лихорадки, ишемической болезни сердца, кардиомиопатий. Гормональные изменения: повышение уровня прогестерона во время беременности может влиять на тонус соединительной ткани. |
Тщательный сбор анамнеза для выявления сопутствующих заболеваний соединительной ткани. |
| Симптомы ПМК у беременных | Часто бессимптомно. При наличии симптомов: сердцебиение, одышка (особенно при нагрузке), боли в груди (некардиального характера), головокружение, обмороки, повышенная утомляемость. При выраженной регургитации: признаки сердечной недостаточности (отеки, ортопноэ). |
Важно отличать симптомы ПМК от обычных проявлений беременности (одышка, утомляемость). |
| Диагностика ПМК у беременных | Аускультация: систолический щелчок, систолический шум (при регургитации). Эхокардиография (ЭхоКГ): основной метод, позволяет оценить степень пролапса, наличие и степень митральной регургитации, размеры камер сердца, функцию желудочков. ЭКГ: может быть нормальной или выявлять неспецифические изменения. |
Регулярное ЭхоКГ-обследование в течение беременности, особенно при наличии симптомов или выраженной регургитации. |
| Влияние беременности на ПМК | У большинства женщин с ПМК беременность протекает без осложнений. Возможное ухудшение: при выраженной митральной регургитации может увеличиваться объемная перегрузка левого желудочка, что потенциально может привести к декомпенсации сердечной недостаточности. Улучшение: у некоторых женщин с ПМК без регургитации симптомы могут уменьшаться из-за увеличения объема циркулирующей крови и снижения периферического сопротивления. |
Индивидуальный подход к ведению беременности в зависимости от степени ПМК и наличия регургитации. |
| Ведение беременности при ПМК | Бессимптомный ПМК без значимой регургитации: обычно не требует специального лечения, регулярное наблюдение. Симптоматический ПМК или с умеренной/выраженной регургитацией: * Медикаментозная терапия: бета-блокаторы (при тахикардии, аритмиях), диуретики (при отеках, признаках сердечной недостаточности). * Профилактика инфекционного эндокардита: при наличии факторов риска (например, предшествующий эндокардит, протезированный клапан) – антибиотикопрофилактика. * Ограничение физической активности: при выраженных симптомах. |
Консультация кардиолога и акушера-гинеколога. Тщательный мониторинг состояния матери и плода. |
| Ведение родов при ПМК | Большинство женщин с ПМК могут рожать естественным путем. Показания к кесареву сечению: акушерские показания, а также выраженная сердечная недостаточность, тяжелые аритмии, высокий риск разрыва аневризмы аорты (при синдроме Марфана). Обезболивание: эпидуральная анестезия предпочтительна, так как снижает нагрузку на сердце. Профилактика инфекционного эндокардита: при наличии показаний (см. выше) – антибиотикопрофилактика во время родов. Мониторинг: постоянный мониторинг ЭКГ, артериального давления, сатурации кислорода. |
Индивидуальный план родов, разработанный совместно кардиологом и акушером-гинекологом. |
| Послеродовый период | Продолжение наблюдения у кардиолога. Кормление грудью обычно не противопоказано. При необходимости – коррекция медикаментозной терапии. |
Оценка состояния сердечно-сосудистой системы через 6-8 недель после родов. |
Симптоматика
Согласно статистическим данным, 30% беременных женщин получают диагноз пролапс митрального клапана (ПМК) 1 степени. Врачи утверждают, что это считается нормальным состоянием, и такие женщины могут рожать, однако им необходимо регулярно проходить обследования у кардиолога. Кроме того, в период беременности, из-за естественных физиологических изменений, кровообращение может временно нормализоваться.
При увеличении периферического давления митральная регургитация может усиливаться, что приводит к ухудшению общей картины пролапса. Это может вызвать развитие наджелудочковой или желудочковой аритмии. В случае резкого повышения давления створка левого клапана может отрываться, что приводит к отеку легких.
Пролапс 1 степени может проявляться одышкой и нарушениями сердечного ритма, хотя беременные женщины зачастую не обращают на это внимания. Если у женщины диагностирован ПМК 2 степени, то симптомы также могут быть практически незаметны.
Пролапс двустороннего клапана 3 степени может проявляться следующими симптомами:
• Вегето-сосудистая дистония – хроническая усталость, одышка, боли в сердце, которые не устраняются с помощью гликозидов, нарушения ритма и последовательности сокращений миокарда, повышенное потоотделение, расстройства работы кишечника.
• Сосудистые нарушения – субфебрильная температура (от 37 до 38°), частые головные боли (особенно в ночное и утреннее время), пониженная температура в руках и ногах, ощущение мурашек на коже.
• Геморрагический синдром – появление синяков, носовые кровотечения.
• Психические расстройства – тревожность, повышенная нервная возбудимость, перепады настроения и другие подобные проявления.
https://youtube.com/watch?v=TuI6AcDGdrs
Ведение родов при пролапсе митрального клапана
Многих женщин волнует вопрос: «Можно ли рожать самостоятельно при пролапсе митрального клапана?». Для того чтобы дать ответ, важно учитывать степень выраженности этого состояния.
При пролапсе митрального клапана первой степени, если отсутствуют симптомы, роды обычно проходят успешно. Регургитация в этом случае незначительная, а состояние женщины остается стабильным. В большинстве ситуаций возможны естественные роды, однако регулярное наблюдение кардиолога обязательно. Эта степень пролапса не требует специального лечения, так как она является индивидуальной особенностью организма, а не патологией. Естественные роды также допустимы при пролапсе митрального клапана второй степени.
Если у женщины наблюдаются сердечные боли или нарушения ритма, это может указывать на более серьезную регургитацию. В таких случаях врач может назначить безопасные для плода медикаменты. Во время родов часто применяется перидуральная анестезия.
При пролапсе митрального клапана третьей степени роды, как правило, осуществляются с помощью кесарева сечения. Состояние будущей матери должно находиться под постоянным контролем кардиолога. Она должна регулярно проходить ультразвуковое исследование и принимать назначенные препараты. Только соблюдение режима, отказ от интенсивных физических нагрузок и вредных привычек помогут сохранить здоровье как матери, так и ребенка. Будущей маме настоятельно рекомендуется избегать переохлаждения, ограничивать потребление соли и следить за достаточным количеством жидкости.
Для родов лучше выбрать специализированный родильный дом, ориентированный на женщин с сердечно-сосудистыми заболеваниями. В большинстве случаев проводится кесарево сечение, и в палате, помимо гинеколога, должен находиться опытный кардиолог.
Диагностические меры
Роды при пролапсе митрального клапана, как правило, проходят естественным образом и завершаются успешно. Однако исход зависит от степени пролапса, поэтому беременной женщине важно обратиться к кардиологу для проведения необходимых обследований:
• Электрокардиограмма – поможет выявить увеличение левого предсердия и нарушения сердечного ритма.
• ЭхоКГ – подтвердит прогибание створок в левое предсердие во время систолы желудочка.
• Рентгенография – позволит обнаружить увеличение левых отделов сердца.
• Допплер-ЭхоКГ – исследует движение кровотока.
• Скрининг – анализирует генетическую структуру.
https://youtube.com/watch?v=XcM_WG5atDI
Терапия
Для предотвращения недостаточности левого клапана важно избегать инфекций и контролировать уровень артериального давления. Основные задачи терапии включают:
• нормализацию сердечного ритма;
• облегчение основных симптомов;
• профилактику возможных осложнений;
• предотвращение нейродистрофии сердечной мышцы.
Если у беременной женщины развивается гестоз, требуется госпитализация, поскольку это может усугубить состояние при пролапсе. В таких случаях естественные роды при митральном пролапсе становятся невозможными. Митральная регургитация усиливается, давление в левом предсердии возрастает, что, в свою очередь, увеличивает риск отека легких.
Немедикаментозные методы лечения
• Гомеопатические препараты могут помочь снять стресс и нервное напряжение;
• Гидротерапия (водные процедуры);
• Небольшая физическая активность;
• Ограничьте потребление соли;
• Включите в свой ежедневный рацион продукты, богатые магнием и калием.
Медикаменты применяются только в случаях аритмии, риска отека легких или острого тромбообразования.
Для терапии пролапса митрального клапана обычно назначают следующие лекарства:
• β-адреноблокаторы, которые помогают восстановить сердечный ритм и уменьшают чувство тревоги.
• Препараты, содержащие магний, облегчают симптомы выраженного пролапса, способствуют нормализации артериального давления, улучшают кровообращение и обмен веществ.
Кесарево сечение при пролапсе митрального клапана выполняется в случае гестоза, который может вызвать кислородное голодание плода.
Чтобы избежать гипоксии, необходимо улучшить маточно-плацентарный кровоток, нормализовать функции плаценты и ускорить обмен веществ. При угрозе прерывания беременности или преждевременных родах применяются токолитики. Если наблюдается слабая родовая деятельность, используются препараты, стимулирующие роды.
Теперь вы знаете, какие варианты родов возможны при пролапсе митрального клапана. Обязательно сообщите своему гинекологу о наличии данного диагноза и строго следуйте рекомендациям специалистов. Будьте внимательны к своему состоянию, ведь ваше здоровье напрямую влияет на здоровье будущего ребенка.
Осложнения пролапса митрального клапана у беременных
Пролапс митрального клапана (ПМК) у беременных может привести к различным осложнениям, которые требуют внимательного мониторинга и управления в процессе беременности и родов. Одним из основных рисков является развитие сердечно-сосудистых заболеваний, таких как аритмии, которые могут возникать из-за изменения гемодинамики и увеличения объема циркулирующей крови во время беременности.
Беременность сопровождается увеличением объема крови, что может усугубить симптомы ПМК, такие как одышка, усталость и сердцебиение. У женщин с выраженным пролапсом может наблюдаться ухудшение состояния, что связано с повышенной нагрузкой на сердце. В таких случаях важно проводить регулярные кардиологические обследования, включая эхокардиографию, для оценки состояния клапанов и функции сердца.
Еще одним осложнением является риск тромбообразования, особенно если у женщины есть сопутствующие факторы риска, такие как варикозное расширение вен или предрасположенность к тромбофилии. В таких случаях может потребоваться назначение антикоагулянтной терапии, что требует тщательного контроля и оценки соотношения рисков и пользы.
Также стоит отметить, что у женщин с ПМК может наблюдаться повышенная предрасположенность к инфекционному эндокардиту, особенно в условиях, когда происходит изменение гемодинамики. Поэтому важно проводить профилактику инфекций, особенно в период родов и после них.
Ведение родов у женщин с пролапсом митрального клапана требует индивидуального подхода. Важно заранее обсудить с акушером-гинекологом и кардиологом возможные риски и выбрать оптимальную тактику родоразрешения. В большинстве случаев естественные роды возможны, однако в некоторых ситуациях может потребоваться кесарево сечение, особенно если есть серьезные сердечно-сосудистые осложнения.
В заключение, пролапс митрального клапана у беременных требует внимательного подхода к ведению беременности и родов. Регулярное наблюдение, оценка состояния сердечно-сосудистой системы и индивидуальный план родоразрешения помогут минимизировать риски и обеспечить здоровье как матери, так и ребенка.
Профилактика и рекомендации для беременных
Пролапс митрального клапана (ПМК) у беременных женщин требует особого внимания и тщательного контроля, поскольку изменения в организме могут усугубить течение заболевания. Профилактика и рекомендации для беременных с ПМК включают в себя несколько ключевых аспектов, направленных на поддержание здоровья матери и плода.
Регулярные медицинские осмотры. Беременные женщины с ПМК должны находиться под наблюдением кардиолога и акушера-гинеколога. Регулярные осмотры помогут контролировать состояние сердца и выявлять возможные осложнения на ранних стадиях. Важно следить за изменениями в состоянии здоровья и сообщать врачу о любых новых симптомах.
Контроль за физической активностью. Физическая активность играет важную роль в поддержании здоровья, однако для женщин с ПМК необходимо выбирать умеренные нагрузки. Рекомендуются прогулки на свежем воздухе, занятия йогой или специальными курсами для беременных. Избегайте интенсивных тренировок и физических нагрузок, которые могут вызвать одышку или сердечные боли.
Сбалансированное питание. Правильное питание является основой здоровья во время беременности. Важно включать в рацион продукты, богатые витаминами и минералами, такие как фрукты, овощи, цельнозерновые продукты, нежирные белки и полезные жиры. Ограничьте потребление соли, сахара и насыщенных жиров, чтобы снизить риск отеков и повышения артериального давления.
Контроль стресса. Стресс может негативно сказаться на состоянии сердца и общем самочувствии. Рекомендуется использовать методы релаксации, такие как медитация, дыхательные упражнения и занятия хобби, чтобы снизить уровень стресса. Также полезно общаться с близкими и получать эмоциональную поддержку.
Избегание вредных привычек. Курение и употребление алкоголя могут усугубить состояние сердца и негативно повлиять на развитие плода. Беременным женщинам с ПМК настоятельно рекомендуется отказаться от этих привычек и избегать контакта с курящими людьми.
Своевременное лечение сопутствующих заболеваний. Если у беременной женщины есть другие заболевания, такие как гипертония или диабет, их необходимо контролировать и лечить. Это поможет снизить риск осложнений и улучшить общее состояние здоровья.
Обсуждение плана родов. Важно заранее обсудить с врачом план родов, учитывая наличие ПМК. В некоторых случаях может потребоваться кесарево сечение, особенно если есть риск осложнений. Врач поможет выбрать оптимальный способ родоразрешения, учитывая индивидуальные особенности здоровья матери и плода.
Следуя этим рекомендациям, беременные женщины с пролапсом митрального клапана могут значительно снизить риск осложнений и обеспечить здоровье как себе, так и своему ребенку. Важно помнить, что каждый случай индивидуален, и все решения должны приниматься совместно с медицинскими специалистами.
Психологические аспекты и поддержка для женщин с ПМК
Пролапс митрального клапана (ПМК) может вызывать не только физические, но и психологические трудности у беременных женщин. Понимание и принятие своего состояния, а также наличие поддержки со стороны близких и медицинских специалистов играют ключевую роль в эмоциональном благополучии будущих матерей.
Беременность сама по себе является периодом значительных изменений, как физического, так и эмоционального характера. Для женщин с ПМК эти изменения могут быть усугублены страхами и тревогами, связанными с состоянием сердца. Часто женщины испытывают беспокойство по поводу возможных осложнений, как для себя, так и для ребенка. Это может привести к повышенному уровню стресса, что, в свою очередь, негативно сказывается на общем состоянии здоровья.
Важно отметить, что многие женщины с ПМК могут вести нормальную беременность и роды, однако наличие этого состояния требует особого внимания и поддержки. Психологическая поддержка может включать в себя консультации с психологом или психотерапевтом, которые помогут справиться с тревожностью и страхами. Группы поддержки для беременных женщин с сердечно-сосудистыми заболеваниями также могут стать ценным ресурсом, позволяя обмениваться опытом и получать моральную поддержку от тех, кто сталкивается с аналогичными проблемами.
Кроме того, важно, чтобы женщины имели возможность открыто обсуждать свои переживания с врачами. Врачи, в свою очередь, должны быть готовы предоставить информацию о состоянии здоровья, возможных рисках и вариантах ведения беременности. Это поможет снизить уровень неопределенности и страха, что положительно скажется на психоэмоциональном состоянии женщины.
Также стоит обратить внимание на важность поддержки со стороны семьи и друзей. Эмоциональная поддержка близких может значительно улучшить общее самочувствие и снизить уровень стресса. Партнеры должны быть вовлечены в процесс, чтобы понимать, через что проходит женщина, и оказывать ей необходимую помощь и поддержку.
В заключение, психологические аспекты беременности с ПМК требуют внимательного подхода. Поддержка со стороны медицинских специалистов, психологов и близких людей может существенно улучшить качество жизни беременной женщины и помочь ей успешно справиться с вызовами, связанными с этим состоянием.