Миома матки — распространенное доброкачественное образование, влияющее на репродуктивную функцию женщины. Вопрос о проведении экстракорпорального оплодотворения (ЭКО) при наличии миомы актуален для многих пациенток, стремящихся к материнству. В статье рассмотрим, как миома влияет на процесс ЭКО, риски и рекомендации, а также шаги для повышения шансов на успешное зачатие. Эта информация поможет женщинам, столкнувшимся с данной проблемой, принимать обоснованные решения о здоровье и репродуктивных планах.
Когда при миоме можно делать ЭКО
Чтобы выяснить, является ли миома противопоказанием для проведения ЭКО у конкретной женщины, специалисты опираются на результаты проведенной диагностики.
Наличие доброкачественной опухоли не исключает возможность экстракорпорального оплодотворения, если:
• размер опухоли не превышает 4 см (данный параметр устанавливается во время ультразвукового исследования);
• у женщины отсутствуют признаки эндометриоза;
• нет воспалительных или инфекционных заболеваний органов мочеполовой системы (таких как цистит, цервицит, вагинит, уретрит);
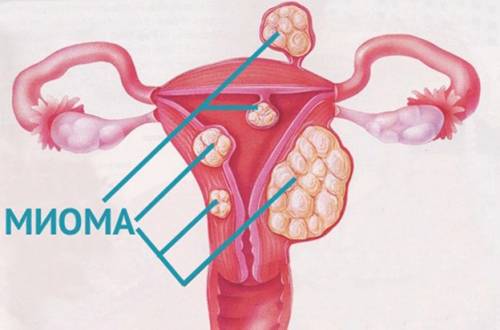
• узел находится в субсерозном или интрамуральном положении (внутри серозной оболочки матки или в мышечном слое);
• возраст пациентки не превышает 35 лет;
• в анамнезе нет случаев экстракорпорального оплодотворения;
• женщина ранее не прерывала беременность с помощью абортов.
Также экстракорпоральное оплодотворение возможно после миомэктомии – хирургической процедуры, в ходе которой удаляется доброкачественная опухоль. Операция может быть выполнена двумя способами: малоинвазивным или открытым (полостным).
После микрохирургического вмешательства восстановление занимает до 8 месяцев. К таким процедурам относится, например, перевязка сосудов, которые питают новообразование. Если пациентка перенесла стандартное хирургическое вмешательство (полостное), период реабилитации будет значительно дольше. Контроль за качеством операции осуществляется с помощью ультразвукового исследования и лабораторных анализов крови.
Врачи отмечают, что миома матки может оказывать влияние на фертильность и успешность экстракорпорального оплодотворения. Исследования показывают, что наличие миомы может привести к изменению структуры матки, что, в свою очередь, затрудняет имплантацию эмбриона. Специалисты рекомендуют проводить тщательное обследование пациенток с миомой перед началом ЭКО. В некоторых случаях может потребоваться хирургическое вмешательство для удаления миомы, особенно если она вызывает симптомы или значительно увеличивает размеры. Однако не всегда миома является препятствием для успешного зачатия. Врачи подчеркивают важность индивидуального подхода к каждой пациентке, учитывая размер, расположение и количество миом, а также общее состояние здоровья.
https://youtube.com/watch?v=J6yjajbwgOU
Когда при миоме нельзя делать ЭКО
С высокой вероятностью квалифицированный специалист откажет в проведении экстракорпорального оплодотворения, если у женщины наблюдаются следующие состояния:
-
Наличие не только доброкачественного новообразования, но и эндометриоза (неуправляемого разрастания внутреннего слоя матки за пределами органа).
-
Присутствие злокачественной опухоли, вне зависимости от ее расположения, размеров и стадии.
-
Острые воспалительные процессы, особенно касающиеся органов мочеполовой системы.
-
Гиперплазия эндометрия.
-
Наличие нескольких узлов внутри матки с различной локализацией и глубиной поражения.
-
Активный туберкулез.
-
Аутоиммунные заболевания (такие как системная красная волчанка, склеродермия, аутоиммунный тиреоидит).
Условным противопоказанием для ЭКО является наличие форм иммунодефицита, таких как ВИЧ/СПИД. Если у женщины имеется фибромиома и серьезные заболевания, мешающие хирургическому удалению опухоли, экстракорпоральное оплодотворение не будет проведено.
Некоторые клиники отказываются выполнять ЭКО женщинам с анатомическими аномалиями матки. Эти особенности могут затруднить доступ к органу во время имплантации эмбрионов и снизить шансы на успешную имплантацию. Однако наличие небольшой фибромиомы не является абсолютным противопоказанием для ЭКО. Если же матка имеет двурогую или седловидную форму и внутри нее обнаруживается опухоль, врач может отказать в проведении процедуры. Это во многом зависит от квалификации медицинского работника.
Размер доброкачественного новообразования также имеет значение. Например, миома размером от 5 см, независимо от ее расположения, несовместима с ЭКО. Это связано с высоким риском увеличения опухоли сразу после стимуляции яичников.
Для того чтобы пройти экстракорпоральное оплодотворение, врач может рекомендовать хирургическое удаление опухоли. Вспомогательные репродуктивные технологии могут быть использованы только после полного восстановления матки. Обязательным условием является отсутствие послеоперационных осложнений. Обычно процесс рубцевания и восстановления функции органа после операции занимает около 1,5 лет. Из-за этого длительного времени вопрос удаления фибромиомы создает дополнительные сложности для женщин, желающих пройти ЭКО как можно скорее.
После удаления фибромиомы на матке остается рубец. Если женщина решит пройти ЭКО после заживления тканей, ей будет рекомендовано оперативное родоразрешение. Кесарево сечение поможет избежать разрыва матки во время родов.
Удаление фибромиомы не гарантирует, что доброкачественная опухоль не появится вновь. Поэтому уже после полного восстановления матки внутри ее тканей могут образоваться новые узлы.
| Аспект | Влияние миомы на ЭКО | Рекомендации |
|---|---|---|
| Расположение миомы | Субмукозные (подслизистые): Наиболее негативно влияют на имплантацию и вынашивание. Могут деформировать полость матки. | Удаление субмукозных миом (гистероскопия) до начала ЭКО. |
| Интрамуральные (в стенке матки): Крупные или множественные могут влиять на кровоснабжение эндометрия и сократительную активность матки. | Индивидуальный подход. Удаление при размере > 4-5 см или при деформации полости матки (лапароскопия/лапаротомия). | |
| Субсерозные (на наружной поверхности матки): Обычно не влияют на имплантацию, но крупные могут давить на соседние органы. | Обычно не требуют удаления перед ЭКО, если не вызывают симптомов или не мешают доступу к яичникам. | |
| Размер миомы | Крупные миомы (> 4-5 см) могут увеличивать риск осложнений беременности (преждевременные роды, отслойка плаценты). | Удаление крупных миом, особенно если они деформируют полость матки или вызывают симптомы. |
| Количество миом | Множественные миомы, особенно интрамуральные, могут ухудшать прогноз ЭКО. | Оценка общего объема миоматозных узлов и их влияния на полость матки. |
| Симптомы миомы | Обильные кровотечения, боли, анемия могут ухудшать общее состояние женщины и снижать шансы на успешное ЭКО. | Лечение симптомов миомы до начала ЭКО (медикаментозное или хирургическое). |
| Возраст пациентки | У женщин старшего репродуктивного возраста миомы встречаются чаще и могут быть более агрессивными. | Более тщательная оценка и, возможно, более активное лечение миомы у возрастных пациенток. |
| Тактика лечения | Миомэктомия (удаление миомы): Может улучшить шансы на имплантацию и вынашивание, но требует времени на восстановление. | Обсуждение рисков и преимуществ миомэктомии с врачом. Оптимальный интервал между миомэктомией и ЭКО – 3-6 месяцев. |
| Эмболизация маточных артерий (ЭМА): Не рекомендуется перед ЭКО из-за возможного негативного влияния на функцию яичников и эндометрий. | Обычно не применяется у пациенток, планирующих ЭКО. | |
| Выжидательная тактика: При бессимптомных, небольших субсерозных или интрамуральных миомах, не деформирующих полость матки. | Регулярное наблюдение за ростом миомы. | |
| Риски и осложнения | Повышенный риск выкидышей, преждевременных родов, отслойки плаценты, кесарева сечения. | Тщательное наблюдение за беременностью, достигнутой с помощью ЭКО при наличии миомы. |
Факторы, влияющие на успешность процедуры ЭКО
Если миома имеет размер менее 4 см и по результатам диагностики врач не обнаруживает препятствий для проведения ЭКО, следует учитывать и другие факторы, которые могут повлиять на результат процедуры. К ним относятся:
-
Сократительная способность миометрия – мышечной оболочки матки.
-
Толщина эндометрия. Атрофические изменения внутреннего слоя матки могут препятствовать имплантации эмбриона и увеличивают риск выкидыша.
-
Уровень кровоснабжения матки и миомы в частности. Этот параметр определяется с помощью допплерографии. Результаты исследования позволяют прогнозировать скорость роста опухоли после имплантации эмбрионов. Также данный метод диагностики помогает выяснить, будет ли достаточно кровоснабжения для эмбриона, если рядом находится фибромиома.
-
Состояние гормонального фона. Важными являются показатели половых гормонов. Нарушения гормонального баланса, которые могут способствовать образованию миомы, также влияют на возможность наступления беременности.
-
Направление роста доброкачественных узлов. Если узлы расположены ближе к полости матки, они могут увеличиваться в размерах по мере роста беременности. В случае, если узел растет наружу, его негативное влияние на течение беременности будет минимальным.
Дополнительным аспектом, на который обращает внимание врач при оценке возможности проведения ЭКО при наличии доброкачественного новообразования, является семейный анамнез. Если в ходе опроса выясняется, что близкие родственницы женщины также страдали миомой, которая впоследствии переросла в рак, пациентка подлежит наблюдению. Регулярный контроль состояния позволяет выявить изменения на ранних стадиях их развития.
https://youtube.com/watch?v=tiPfzMWOISM
Миома: проходить ЭКО или нет?
При наличии фибромиомы матки женщине предлагается пройти экстракорпоральное оплодотворение по длинному протоколу. Основная причина выбора именно этой схемы заключается в возможности контролировать реакцию организма на вводимые медикаменты. В отличие от короткого протокола, который длится 19 дней, длинный протокол может занимать до полутора месяцев. На каждом этапе ЭКО и при использовании различных препаратов можно отслеживать:
• жизненные показатели пациентки;
• активность яичников и состояние желтого тела;
• общее самочувствие женщины;
• состояние и структуру матки;
• размер, структуру и расположение фибромиомы;
• уровень гормонов в крови.
Кроме того, в рамках длинного протокола проще заменять гормональные препараты в случае их недостаточной эффективности или непереносимости. Если экстракорпоральное оплодотворение проводится в ускоренном режиме, то медикаментозная нагрузка может привести к росту внутриматочной опухоли.
Размер миомы играет важную роль для успешного проведения ЭКО – он не должен превышать 4 см. Чтобы женщина могла пройти экстракорпоральное оплодотворение без осложнений, процедуру не проводят до тех пор, пока не будет уменьшен размер доброкачественного новообразования. Для этого применяются различные методы воздействия, включая эмболизацию (блокировку) маточных артерий, которые питают опухоль.
Подготовка к ЭКО при наличии миомы матки
Если у пациентки диагностирована доброкачественная опухоль, перед началом стимуляции яичников ей необходимо пройти следующие обследования:
• Допплерографию сосудов матки.
• Лабораторное исследование крови на онкомаркеры (для исключения возможности перерождения доброкачественного образования в злокачественное).
• УЗИ матки и придатков.
• Анализ крови на гормоны.
Если у врача остаются вопросы по поводу характеристик доброкачественной опухоли, пациентке могут быть назначены дополнительные исследования, такие как КТ или МРТ. Другие виды обследований зависят от конкретной клинической ситуации.
https://youtube.com/watch?v=9Q-oTARxr90
Миома как последствие экстракорпорального оплодотворения
У одной из двадцати женщин в различные сроки после экстракорпорального оплодотворения может развиться миома. Чаще всего уже в период лактации пациентки начинают жаловаться на регулярные боли в нижней части живота и в области крестца. Поскольку данная доброкачественная опухоль зависит от гормонов, основным фактором ее возникновения является чрезмерная стимуляция яичников перед забором яйцеклеток.
Если миома появилась после ЭКО, это может быть следствием избыточного применения таких препаратов, как Прогинова, Декапептил, Оргалутран и их аналогов. Эти гормональные средства могут спровоцировать образование доброкачественных узлов в матке. Возможность развития миомы указана в инструкциях к этим препаратам в разделе побочных эффектов. Поэтому перед началом стимуляции овуляции врач информирует женщину о потенциальных рисках данного этапа экстракорпорального оплодотворения.
Клинические проявления миомы матки могут включать:
• Боль в области промежности, усиливающаяся при сидении.
• Кровянистые выделения из влагалища с фрагментами слизистых оболочек.
• Общую слабость и раздражительность.
• Тянущие ощущения в нижней части живота, иррадиирующие в пояснично-крестцовую область.
• Интенсивную давящую боль во время полового акта.
• Контактные кровотечения – мажущие выделения крови сразу после интимной близости.
Если фибромиома возникла после ЭКО, стоит отметить, что менструальный цикл может долго не восстанавливаться после родов. Это связано с гормональными нарушениями, которые сопровождают развитие опухоли.
Когда миома достигает значительных размеров, она может сжимать прямую кишку и мочевой пузырь. В результате у женщины возникают проблемы с прохождением каловых масс и частые запоры; из-за раздражения мочевого пузыря учащаются позывы к мочеиспусканию.
При появлении указанных симптомов необходимо как можно скорее обратиться к гинекологу для обследования. Для подтверждения наличия опухоли и определения ее характеристик требуются такие методы диагностики, как осмотр на гинекологическом кресле, ультразвуковое исследование и анализ крови.
Лечение фибромиомы, возникшей после ЭКО, не отличается от подходов к устранению новообразований, появившихся по другим причинам. Важными факторами являются размер доброкачественной опухоли и ее влияние на общее состояние здоровья. При небольшой миоме гинекологи обычно просто наблюдают за ее развитием. Если опухоль имеет большие размеры, ее удаляют хирургическим путем. Лечение гормонами дает положительный результат лишь в 10% случаев. Если размер миомы превышает 4 см, проведение ЭКО становится противопоказанным.
Методы диагностики миомы перед ЭКО
Диагностика миомы матки перед проведением экстракорпорального оплодотворения (ЭКО) является важным этапом, так как наличие миомы может существенно повлиять на успех процедуры и здоровье женщины. Существует несколько методов, которые позволяют выявить миому и оценить её размеры, локализацию и влияние на репродуктивную функцию.
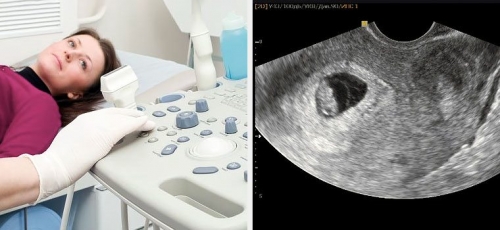
1. Ультразвуковое исследование (УЗИ)
УЗИ является одним из самых распространённых и доступных методов диагностики миомы. С помощью трансвагинального или трансабдоминального УЗИ врач может визуализировать миоматозные узлы, определить их размеры и расположение. Этот метод позволяет также оценить состояние эндометрия и наличие других возможных патологии, которые могут повлиять на успешность ЭКО.
2. Магнитно-резонансная томография (МРТ)
МРТ используется для более детального изучения миомы, особенно в сложных случаях, когда УЗИ не даёт полной картины. Этот метод позволяет получить трёхмерные изображения матки и окружающих тканей, что помогает точно определить размеры и количество миоматозных узлов, а также их влияние на соседние органы. МРТ особенно полезна для оценки миомы, расположенной в области, где она может затруднять имплантацию эмбриона.
3. Гистероскопия
Гистероскопия — это метод, при котором в полость матки вводится специальный инструмент с камерой, что позволяет врачу визуально оценить состояние эндометрия и наличие миомы. Этот метод может быть как диагностическим, так и лечебным, так как при обнаружении миомы можно сразу же провести её удаление. Гистероскопия позволяет точно определить, мешает ли миома имплантации эмбриона.
4. Лабораторные исследования
Хотя лабораторные исследования не являются основным методом диагностики миомы, они могут помочь в оценке общего состояния здоровья женщины. Анализы крови на гормоны, такие как эстроген и прогестерон, могут дать представление о гормональном фоне, что важно для планирования ЭКО. Также могут быть проведены тесты на инфекции, которые могут повлиять на репродуктивное здоровье.
5. Консультация с врачом-репродуктологом
После проведения всех необходимых исследований важно обсудить результаты с врачом-репродуктологом. Специалист сможет оценить, как миома влияет на репродуктивные функции, и предложить оптимальную стратегию для подготовки к ЭКО. В некоторых случаях может потребоваться хирургическое вмешательство для удаления миомы перед проведением процедуры.
Таким образом, комплексный подход к диагностике миомы перед ЭКО позволяет не только выявить наличие патологии, но и разработать индивидуальный план лечения и подготовки к процедуре, что значительно увеличивает шансы на успешное зачатие и вынашивание беременности.
Влияние миомы на гормональный фон и репродуктивное здоровье
Миома матки, доброкачественная опухоль, возникающая из мышечной ткани матки, может оказывать значительное влияние на гормональный фон женщины и её репродуктивное здоровье. Одним из ключевых аспектов, связанных с миомой, является её способность изменять уровень гормонов, таких как эстроген и прогестерон, что может привести к различным нарушениям в организме.
Миомы, как правило, чувствительны к эстрогену, и их рост может быть стимулирован повышенным уровнем этого гормона. Это может привести к дисбалансу в гормональной системе, что, в свою очередь, может вызвать менструальные нарушения, такие как обильные и болезненные менструации, а также межменструальные кровотечения. Эти симптомы могут значительно ухудшить качество жизни женщины и стать причиной обращения к врачу.
Кроме того, миома может влиять на репродуктивное здоровье, вызывая проблемы с фертильностью. В зависимости от размера и расположения опухоли, миома может препятствовать нормальному оплодотворению или имплантации эмбриона. Например, подслизистые миомы, расположенные в полости матки, могут мешать прикреплению эмбриона, что делает зачатие более сложным процессом. Также миомы могут вызывать изменения в форме матки, что может затруднять естественное зачатие.
Исследования показывают, что наличие миомы может быть связано с повышенным риском выкидышей и преждевременных родов. Это связано с тем, что миомы могут вызывать изменения в кровоснабжении матки и нарушать нормальное развитие плода. Поэтому женщинам с миомой, которые планируют беременность, рекомендуется тщательно следить за своим состоянием и консультироваться с врачом.
Важно отметить, что не все миомы требуют лечения, и в некоторых случаях женщины могут успешно забеременеть и родить здоровых детей, несмотря на наличие миомы. Однако в случаях, когда миома вызывает серьезные симптомы или влияет на фертильность, может потребоваться медицинское вмешательство, такое как миомэктомия или другие методы лечения.
В заключение, миома матки может оказывать значительное влияние на гормональный фон и репродуктивное здоровье женщины. Поэтому важно, чтобы женщины, у которых диагностирована миома, были осведомлены о возможных последствиях и консультировались с врачом для разработки индивидуального плана лечения и управления состоянием.
Рекомендации по ведению беременности после ЭКО при миоме
Беременность после экстракорпорального оплодотворения (ЭКО) у женщин с миомой матки требует особого внимания и тщательного наблюдения. Миома, являясь доброкачественной опухолью, может оказывать влияние на течение беременности и роды. Поэтому важно следовать определённым рекомендациям, чтобы минимизировать риски и обеспечить здоровье как матери, так и ребенка.
1. Регулярные медицинские осмотры: Женщинам с миомой, которые забеременели после ЭКО, необходимо проходить регулярные обследования у гинеколога. Это поможет контролировать состояние миомы и выявлять возможные осложнения на ранних стадиях. Врач может рекомендовать ультразвуковое исследование для мониторинга роста миомы и состояния плода.
2. Контроль за ростом миомы: Важно следить за изменениями в размерах миомы во время беременности. В некоторых случаях миома может увеличиваться, что может привести к болям в животе или другим осложнениям. Если миома значительно увеличивается или вызывает дискомфорт, может потребоваться более тщательное наблюдение или даже лечение.
3. Питание и образ жизни: Правильное питание и здоровый образ жизни играют важную роль в поддержании здоровья во время беременности. Рекомендуется включать в рацион продукты, богатые витаминами и минералами, а также избегать стрессов и физических перегрузок. Умеренные физические нагрузки, такие как прогулки на свежем воздухе, могут быть полезны, но следует избегать интенсивных тренировок.
4. Психологическая поддержка: Беременность после ЭКО может быть эмоционально сложной, особенно для женщин с миомой. Психологическая поддержка, как со стороны близких, так и профессионалов, может помочь справиться с тревогами и стрессом. Группы поддержки для женщин, проходящих через аналогичные ситуации, также могут быть полезными.
5. Обсуждение родов: Важно заранее обсудить с врачом план родов. В зависимости от расположения и размера миомы, а также состояния здоровья матери и плода, может быть рекомендовано естественное родоразрешение или кесарево сечение. Врач поможет выбрать оптимальный вариант, учитывая все риски и особенности.
6. После родов: После рождения ребенка женщинам с миомой следует продолжать наблюдение у гинеколога. Это поможет контролировать состояние миомы и предотвратить возможные осложнения в будущем. В некоторых случаях может потребоваться лечение миомы после завершения грудного вскармливания.
Следуя этим рекомендациям, женщины с миомой, которые забеременели после ЭКО, могут значительно повысить шансы на успешное течение беременности и родов, а также обеспечить здоровье своего ребенка.