Планирование беременности — важный этап в жизни пары, требующий подготовки и внимания к здоровью обоих партнеров. В статье рассмотрим ключевые анализы и обследования, которые помогут выявить проблемы и подготовить организм к зачатию. Знание необходимых анализов и их значимости позволит своевременно обнаружить отклонения и предпринять меры для их устранения, что повысит шансы на успешное зачатие и здоровую беременность.
Полный список анализов при планировании беременности для женщин
• Ультразвуковое исследование органов малого таза;
• исследование мазка на микрофлору;
• общий анализ мочи;
• биохимические и клинические анализы крови;
• анализ крови на уровень сахара;
• коагулограмма;
• при первой беременности устанавливают группу крови и резус-фактор родителей;
• тесты на ТОРЧ-инфекции;
• анализ крови на инфекции, передающиеся половым путем (ИППП), с использованием метода ПЦР;
• анализ крови на гормоны.
Врачи единодушно подчеркивают важность проведения анализов при планировании беременности. Это позволяет выявить возможные проблемы со здоровьем и подготовить организм к вынашиванию ребенка. Специалисты рекомендуют пройти комплексное обследование, включая анализы на инфекции, гормональный статус и генетические заболевания. Особенно важно проверить уровень фолиевой кислоты, так как ее недостаток может привести к серьезным патологиям у плода. Кроме того, анализы помогают оценить общее состояние здоровья будущих родителей, что способствует снижению рисков во время беременности. Врачи настоятельно советуют не пренебрегать этими рекомендациями, так как ранняя диагностика и лечение могут значительно повысить шансы на успешное зачатие и здоровую беременность.
https://youtube.com/watch?v=kqohY8WKSAk
Список анализов при планировании беременности для мужчин
• общий анализ мочи;
• биохимический и общий анализы крови;
• анализ крови на инфекции, передающиеся половым путем, с использованием метода ПЦР;
• анализы на ТОРЧ-инфекции;
• определение группы крови и резус-фактора;
• спермограмма.
Теперь давайте более детально обсудим каждый из анализов, которые необходимо пройти при подготовке к беременности.
| Категория анализов | Название анализа | Цель анализа |
|---|---|---|
| Общеклинические анализы | Общий анализ крови (ОАК) | Оценка общего состояния здоровья, выявление анемии, воспалительных процессов. |
| Общий анализ мочи (ОАМ) | Выявление инфекций мочевыводящих путей, оценка функции почек. | |
| Биохимический анализ крови | Оценка функции печени, почек, поджелудочной железы, уровня глюкозы, холестерина. | |
| Инфекции, передающиеся половым путем (ИППП) | Анализ на ВИЧ | Выявление вируса иммунодефицита человека. |
| Анализ на сифилис (RW) | Выявление возбудителя сифилиса. | |
| Анализ на гепатиты В и С | Выявление вирусов гепатита В и С. | |
| Анализ на хламидиоз, микоплазмоз, уреаплазмоз, гонорею, трихомониаз | Выявление бактериальных и протозойных инфекций. | |
| Гормональный профиль | Тиреотропный гормон (ТТГ) | Оценка функции щитовидной железы. |
| Свободный Т4 | Оценка функции щитовидной железы. | |
| Пролактин | Оценка функции гипофиза, выявление нарушений менструального цикла. | |
| Фолликулостимулирующий гормон (ФСГ) | Оценка овариального резерва, функции яичников. | |
| Лютеинизирующий гормон (ЛГ) | Оценка овариального резерва, функции яичников. | |
| Эстрадиол | Оценка функции яичников, созревания фолликулов. | |
| Прогестерон | Оценка функции желтого тела, подтверждение овуляции. | |
| Тестостерон (общий и свободный) | Оценка уровня андрогенов, выявление гиперандрогении. | |
| Иммунологические анализы | Антитела к краснухе (IgG, IgM) | Определение иммунитета к краснухе, выявление острой инфекции. |
| Антитела к токсоплазмозу (IgG, IgM) | Определение иммунитета к токсоплазмозу, выявление острой инфекции. | |
| Антитела к цитомегаловирусу (ЦМВ) (IgG, IgM) | Определение иммунитета к ЦМВ, выявление острой инфекции. | |
| Антитела к вирусу простого герпеса (ВПГ) 1 и 2 типа (IgG, IgM) | Определение иммунитета к ВПГ, выявление острой инфекции. | |
| Генетические анализы | Кариотипирование | Выявление хромосомных аномалий у партнеров. |
| Анализ на мутации генов, связанных с наследственными заболеваниями (по показаниям) | Выявление носительства мутаций, которые могут привести к наследственным заболеваниям у ребенка. | |
| Другие анализы | Группа крови и резус-фактор | Определение группы крови и резус-фактора у обоих партнеров для предотвращения резус-конфликта. |
| Коагулограмма | Оценка свертываемости крови, выявление нарушений гемостаза. | |
| УЗИ органов малого таза | Оценка состояния матки, яичников, выявление патологий. | |
| Мазок на флору и онкоцитологию (ПАП-тест) | Выявление воспалительных процессов, предраковых изменений шейки матки. |
УЗИ органов малого таза
Ультразвуковая диагностика органов малого таза предоставляет возможность получить максимально полное представление о состоянии женской репродуктивной системы. Раннее обнаружение различных патологий способствует их лечению с использованием наиболее щадящих методов до момента зачатия, что значительно увеличивает вероятность успешной беременности и родов. Во время процедуры УЗИ специалист оценивает состояние матки и ее шейки, а также исследует яичники и соседние органы. Проводится анализ внутреннего строения органов, выявляются изменения их формы и размеров, а также подтверждается наличие или отсутствие опухолевых образований.
В процессе обследования врач измеряет толщину эндометрия (внутреннего слоя матки) и выявляет другие патологические изменения, которые могут привести к трудностям с зачатием или увеличить риск осложнений во время беременности.
https://youtube.com/watch?v=aNDbc0clwGQ
Картина матки на УЗИ
Нормальная матка здоровой женщины имеет грушевидную форму. Ее длина, в зависимости от индивидуальных генетических особенностей, колеблется от 4,5 см до 6,7 см. Толщина матки составляет от 3 до 4 см, а ширина у не рожавшей женщины может варьироваться от 5 до 6,5 см.
Эндометрий на протяжении менструального цикла изменяет свою толщину, оставаясь при этом однородным и сохраняя свою структуру (это норма): с пятого по седьмой день цикла его толщина достигает 6 мм, а с 15 по 28 день – колеблется от 7 до 14 мм. Мы не будем обсуждать случаи аномального развития матки, так как в таких ситуациях вероятность наступления беременности и ее вынашивания оказывается под сомнением. Наиболее распространенной патологией, выявляемой при УЗИ в процессе подготовки к беременности, является чрезмерно тонкий эндометрий. Эта проблема решается с помощью медикаментозной терапии. Эндометрий нарастает в течение 14 дней, а его активный рост стимулируется препаратами, содержащими эстрадиол.
В первой фазе цикла гинекологи назначают женщинам с тонким эндометрием такие препараты, как Прогинова, Фемостон или Эстрадиол. Во второй фазе пациентка должна принимать Дюфастон, который является синтетическим аналогом прогестерона и способствует формированию правильной структуры эндометрия. Если причиной тонкого эндометрия является длительный прием оральных контрацептивов, то гормональные препараты не назначаются сразу, а предпочтение отдается выжидательной тактике: обычно через 2 месяца после отмены ОК эндометрий восстанавливает свою способность к нормальному нарастанию.
Обследование яичников при планировании беременности
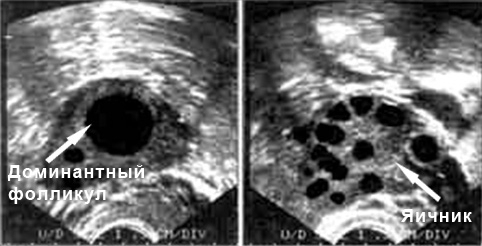
В нормальных условиях у женщин репродуктивного возраста левый и правый яичник имеют схожие размеры. Длина яичников может колебаться от 30 до 41 мм, ширина — от 20 до 31 мм. Толщина этих парных органов составляет от 14 до 22 мм. Объем как правого, так и левого яичника приблизительно равен 12 кубическим миллиметрам. На ультразвуковом исследовании яичники выглядят бугристыми, так как на их поверхности располагаются созревающие фолликулы. В среднем в фолликулярном аппарате насчитывается около 12 зрелых фолликулов, однако в зависимости от индивидуальных особенностей организма их количество может варьироваться. Если в обоих яичниках созревает менее пяти фолликулов, это считается отклонением, требующим коррекции. В начале менструального цикла каждый фолликул имеет диаметр от 3 до 8 мм. При проведении УЗИ в середине цикла врач должен обнаружить доминантный фолликул, размер которого может достигать 24 мм. Вскоре из этого доминантного фолликула выйдет яйцеклетка, а на месте его расположения в период овуляции будет формироваться желтое тело.
Доминантный фолликул на УЗИ
Выход яйцеклетки из доминантного фолликула
Эффективность функционирования желтого тела можно оценить по его размеру на 18-23 день цикла. Среди патологий, которые могут препятствовать зачатию и нормальному течению беременности, врачи чаще всего упоминают кисты яичников и отсутствие доминантного фолликула, что указывает на отсутствие овуляции. Вопрос о том, какая терапия для лечения кисты яичника будет наиболее подходящей в каждом конкретном случае, решает лечащий гинеколог. Отсутствие доминантного фолликула или его неправильное функционирование может быть связано с развитием раннего климакса или дисфункцией яичников. Оба этих состояния сегодня успешно корректируются с помощью курса гормональных препаратов.
https://youtube.com/watch?v=0REyYkcqeHE
Анализ мочи при планировании беременности. Норма и признаки патологии
В медицинской практике общий анализ мочи (ОАМ) занимает важное место. Моча образуется в почках, и здоровый человек выделяет около 1,5 литра мочи в сутки. В рамках ОАМ врачам важны физические и химические характеристики, а также микроскопическое исследование осадка.
Физические параметры анализа мочи у здоровой женщины следующие:
-
Моча имеет желто-соломенный оттенок, который обусловлен урохромом — пигментом, образующимся в результате обмена гемоглобина.
-
Моча прозрачная и не содержит хлопьев, что указывает на отсутствие высокомолекулярных примесей, слизи и солей.
-
Плотность мочи колеблется от 1008 до 1025 г/л, что отражает концентрацию различных веществ и растворенных элементов.
Химические показатели ОАМ у здоровой женщины следующие:
-
Белок — отсутствует.
-
Глюкоза — отсутствует.
-
Билирубин — отсутствует.
-
Уробилиноген — до 10 мг/л.
-
Кетоновые тела — отсутствуют.
-
Нитриты — отсутствуют.
Одним из ключевых показателей является содержание белка в моче. В идеале белок не должен присутствовать в моче, так как он является высокомолекулярным соединением и не проходит через неповрежденные почечные клубочки.
Нормальный уровень глюкозы в крови не превышает 3,3 ммоль/л. Появление глюкозы в моче свидетельствует о значительном повышении ее уровня в крови, что указывает на возможные нарушения в организме.
Уробилиноген обычно отсутствует в моче, однако его незначительные следы (до 10 мг/л) могут возникать из-за активности кишечной микрофлоры, что является нормальным явлением.
Отсутствие билирубина в моче указывает на нормальное функционирование обмена веществ в организме.
Микроскопические показатели в ОАМ должны быть следующими:
-
Лейкоциты — до 6 в поле зрения.
-
Эритроциты — до 3 в поле зрения.
-
Эпителий — до 10 клеток в поле зрения.
Важно отметить: в моче здоровой женщины могут находиться только клетки плоского эпителия. Наличие клеток переходного и почечного эпителия недопустимо. Гиалиновые цилиндры, которые представляют собой белковые клеточные «слепки» канальцев, могут встречаться в единичных количествах. Если в моче обнаружены другие виды цилиндров, это может указывать на патологические процессы в почках или воспалительные реакции в организме.
Если результаты ОАМ не удовлетворяют гинеколога при подготовке к беременности, женщина направляется к урологу. Дальнейшее лечение определяется лечащим врачом на основе дополнительных анализов и обследований.
Мазок на флору при планировании беременности
Анализ проводится во время обычного осмотра женщины на гинекологическом кресле. Этот тест является одним из самых популярных в области гинекологии и представляет собой один из наиболее информативных способов обследования женского организма. При подготовке к беременности крайне важно удостовериться в том, что здоровье будущей матери в норме, поэтому данный анализ является необходимым и обязательным этапом при планировании зачатия.
Мазок на флору у женщин показывает
У здоровой женщины нормальные показатели мазка следующие:
-
Присутствие клеток плоского эпителия. Плоский эпителий представляет собой слой клеток, который покрывает шейку матки и влагалище. Если в результате лабораторного анализа мазка не обнаружены клетки плоского эпителия, это может указывать на дефицит эстрогенов в организме женщины. Полное отсутствие этих клеток в мазке свидетельствует о возможной атрофии эпителиального слоя, что может негативно сказаться на способности к зачатию и протекании беременности. В данной ситуации рекомендуется курс гормональных препаратов.
-
Количество лейкоцитов. Нормальным считается наличие до 15 лейкоцитов в поле зрения. Эти клетки выполняют защитную функцию, предотвращая инфекции в половых органах. Если же количество лейкоцитов превышает норму, это может указывать на воспалительный процесс во влагалище, такой как вагинит или кольпит. Чем больше лейкоцитов в мазке, тем более выражено воспаление. В таких случаях обычно назначается местное лечение, которое подбирается индивидуально для каждой женщины.
-
Небольшое количество золотистого стафилококка. Если в мазке его уровень значительно повышен, врач может заподозрить воспаление во влагалище или шейке матки. Часто высокий уровень золотистого стафилококка указывает на наличие эндометрита — воспалительного процесса в слизистой оболочке матки.
-
Грамположительные палочки в достаточном количестве. Эти палочки необходимы для поддержания нормального состояния микрофлоры влагалища.
В мазке не должны обнаруживаться гонококки, кандиды, ключевые клетки, трихомонады, а также дрожжевые грибки. Их присутствие указывает на развитие различных патологий мочеполовой системы, включая инфекции, передающиеся половым путем.
Анализ крови при планировании беременности
Общий анализ крови (ОАК) представляет собой один из самых простых, но в то же время информативных лабораторных исследований. Женщинам, планирующим беременность, этот анализ назначается обязательно. Результаты ОАК позволяют получить представление о состоянии здоровья женщины. В рамках анализа рассматривается множество показателей, но на этапе подготовки к беременности, при отсутствии жалоб, врач обычно направляет на общий анализ крови с акцентом на «лейкоциты, гемоглобин, СОЭ и лейкоформулу». Этого достаточно для получения ясной картины о здоровье будущей матери.
Ключевым показателем является уровень гемоглобина в крови — белка, содержащего железо и отвечающего за транспортировку кислорода по организму. Гемоглобин находится в эритроцитах, и его количество имеет большое значение, поскольку даже небольшое снижение может привести к недостатку кислорода в органах и тканях. Особенно опасен низкий уровень гемоглобина при подготовке к беременности, во время зачатия и после родов. Нормой для здоровой женщины считается уровень гемоглобина не ниже 120 г/л. Если анализ показывает более низкие значения, это может указывать на анемию, которую необходимо устранить до зачатия. В этом случае назначаются препараты, содержащие железо, а также рекомендуется диета, богатая продуктами с высоким содержанием этого элемента, такими как гречка, говяжья печень, яблоки и гранатовый сок.
Еще одним важным показателем является количество лейкоцитов в крови. Эти клетки постоянно циркулируют с кровотоком по всем органам и тканям, выполняя роль «иммунного контролера». В случае угрозы здоровью, например, при инфекции, лейкоциты активно борются с вредными факторами. Нормальный уровень лейкоцитов в крови составляет от 4 до 9 x10^9/л. Превышение этого показателя может указывать на наличие гнойно-воспалительных процессов в организме, таких как бронхит, аппендицит или абсцесс. Снижение уровня лейкоцитов может свидетельствовать о вирусных или инфекционных заболеваниях.
Перед тем как нормализовать уровень лейкоцитов, необходимо выяснить причины их недостатка или избытка в крови. Гинеколог может направить женщину к терапевту, который назначит соответствующее лечение или направит к узкому специалисту.
Коагулограмма крови при планировании беременности
Данный анализ крови необходим для оценки скорости свертываемости. Коагулограмма не является обязательным исследованием при некоторых заболеваниях, однако ее сдача становится важной при подготовке к беременности, в период вынашивания ребенка и в ситуациях, когда существует риск потери крови, например, во время хирургических операций, таких как кесарево сечение. В таких случаях анализ следует пройти обязательно. Как низкая, так и высокая свертываемость крови являются отклонениями от нормы и требуют соответствующего лечения. Конкретные рекомендации по терапии предоставит врач после изучения других анализов и медицинской истории пациентки.
Анализ крови на группу и резус-фактор при планировании беременности
Данный анализ обязаны проходить как женщины, так и мужчины. Важно определить резус-фактор обоих будущих родителей еще до зачатия, поскольку существует вероятность возникновения резус-конфликта в период беременности, о котором мы уже упоминали. Знание группы крови необходимо врачам на случай, если в ходе беременности или родов возникнут осложнения, требующие переливания крови.
Анализ крови на сахар при планировании беременности
Заболевания, возникающие из-за нарушений углеводного обмена (преддиабет, диабет, гипогликемия), зачастую долгое время не проявляют себя. Эта скрытая природа патологий может привести к серьезным и необратимым последствиям. В процессе подготовки к беременности каждая женщина обязана пройти анализ крови на уровень сахара. Это помогает выявить даже незначительные отклонения в углеводном обмене и своевременно предпринять необходимые меры для обеспечения безопасного течения беременности и здоровья будущего ребенка.
Существует несколько типов лабораторных исследований для определения уровня глюкозы в крови. Однако при планировании беременности обычно назначается общий анализ на сахар. Кровь берется из пальца, утром и натощак. Нормальные показатели уровня сахара в крови колеблются от 3.5 до 5.5 ммоль/л. Если результаты анализа показывают уровень сахара выше 6.0 ммоль/л, это состояние квалифицируется как преддиабет. При уровне глюкозы свыше 6.1 ммоль/л врачи могут поставить диагноз «сахарный диабет».
Если анализ на сахар при планировании беременности окажется неудовлетворительным, женщине может потребоваться отложить зачатие на несколько месяцев. Это не связано с тем, что с повышенным уровнем сахара забеременеть невозможно. На репродуктивную функцию диабет практически не влияет. Проблема заключается в том, что многие женщины узнают о своей беременности на 6-8 неделе, когда формирование жизненно важных органов и систем плода уже завершается. Если у будущей матери имеются нарушения углеводного обмена, это может негативно сказаться на развитии плода, увеличивая риск серьезных, иногда несовместимых с жизнью, патологий. Поэтому крайне важно исключить наличие сахарного диабета у женщины до зачатия. Если результаты анализа не соответствуют норме, гинеколог направит пациентку к эндокринологу для назначения дополнительных исследований и рекомендаций по дальнейшим действиям. Основное, что должна делать потенциальная мама, — это регулярно контролировать уровень глюкозы в крови и соблюдать диету. Когда показатели сахара стабильно находятся в пределах нормы в течение двух-трех месяцев, можно приступать к зачатию. Беременные женщины с диабетом находятся под особым вниманием врачей и требуют тщательного контроля.
Анализ на ТОРЧ-инфекции при планировании беременности
ТОРЧ-инфекции представляют собой наиболее рискованную категорию внутриутробных инфекций (ВУИ). Большинство возбудителей, входящих в эту группу, не опасны для взрослых, однако они могут нанести серьезный вред развивающемуся плоду и негативно сказаться на здоровье ребенка в будущем. Поэтому, чтобы избежать возможных проблем, важно пройти обследование на наличие инфекций из ТОРЧ-комплекса еще на этапе планирования беременности.
В состав ТОРЧ-комплекса входит множество различных инфекций, но наиболее распространенными и опасными считаются краснуха, герпес, токсоплазмоз и цитомегаловирус. Также в эту группу входят сифилис, гепатиты В и С, микоплазмоз, хламидиоз и ВИЧ.
При подготовке к зачатию анализ на ТОРЧ-инфекции позволяет определить наличие антител к возбудителям указанных заболеваний в организме женщины, а также выяснить, были ли перенесены одно или несколько из этих инфекций ранее и существует ли риск их носительства на момент проведения анализа.
Результаты анализа помогут врачу назначить адекватное лечение в случае выявления инфекции или провести профилактические мероприятия, чтобы избежать заражения во время беременности. Если у женщины не обнаружены антитела к вирусу краснухи, ей потребуется сделать прививку.
ПЦР-анализ при планированиие беременности
Полное наименование анализа — Метод полимеразной цепной реакции. Это исследование позволяет обнаружить в организме женщин инфекции бактериального и/или вирусного характера. Данный метод считается одним из самых информативных для диагностики хронических заболеваний и воспалительных процессов с неявной симптоматикой. ПЦР может выявить множество половых инфекций, даже если количество клеток вирусов и бактерий-возбудителей минимально или единично.
В группу урогенитальных инфекций, которые определяет анализ ПЦР, входят:
• Микоплазмы.
• Хламидии.
• Уреаплазма.
• ВПЧ (вирус папилломы человека) — множество типов, включая онкогенные.
• Грибы рода Кандида.
• Трихомонады.
• Гонококки.
• Гарднереллы.
ПЦР также может выявить в организме женщины возбудителей язвенной болезни и даже туберкулеза. Хотя этот анализ не является обязательным при подготовке к беременности, большинство гинекологов настоятельно рекомендуют его пройти. Если результаты анализа покажут наличие инфекции, зачатие следует отложить до полного выздоровления.
Гормоны при планировании беременности. Какие и когда сдавать
При подготовке к беременности некоторые женщины получают направление от гинеколога на анализы гормонов. Если у женщины не было ранее гинекологических проблем и она не пыталась забеременеть, то сдача анализов на гормоны не является обязательной. Однако, если у потенциальной матери имеются нарушения менструального цикла или другие признаки гормонального дисбаланса, ей обязательно нужно пройти обследование. Женщины старше 35 лет, даже при отсутствии каких-либо жалоб, также автоматически направляются на эти анализы.
Гормоны представляют собой биологически активные вещества, вырабатываемые железами внутренней секреции. Уровень гормонов в организме человека не постоянен и изменяется под воздействием множества внешних и внутренних факторов. Интересно, что даже время суток может влиять на уровень гормонов! При планировании беременности анализ на гормоны помогает определить их концентрацию в крови женщины, с учетом фазы менструального цикла. На основании полученных данных врач оценивает общее состояние репродуктивной системы, выявляет возможные нарушения и при необходимости назначает соответствующее лечение.
Вот перечень половых гормонов, которые непосредственно влияют на успешное зачатие, нормальное течение беременности и естественные роды:
Таблица гормонов при планировании беременности
| |
| Название гормона | Влияние на беременность |
| Фолликулостимулирующий гормон (ФСГ) | Этот гормон вырабатывается гипофизом и играет ключевую роль в регулировании роста яйцеклеток в яичниках. Наивысший уровень ФСГ в крови женщины наблюдается в период овуляции. Обычно анализ на ФСГ рекомендуется сдавать с третьего по седьмой день менструального цикла. Если необходимо выяснить, происходит ли созревание фолликула, анализ следует проводить на 5-8 день цикла. Повышенные значения ФСГ могут указывать на недостаточную функцию половых желез, климакс или алкоголизм. Низкий уровень ФСГ может быть признаком гипофункции гипофиза или гипоталамуса, а также указывать на уже наступившую беременность. |
| Лютеинизирующий гормон (ЛГ) | Этот гормон играет важную роль на завершающем этапе созревания яйцеклетки и отвечает за формирование желтого тела. Он также стимулирует выработку прогестерона. Если у женщины возникают трудности с зачатием, врач в первую очередь обращает внимание на соотношение ЛГ и ФСГ. |
| Пролактин | Нехватка или избыток пролактина могут подавлять овуляцию, что делает зачатие невозможным. |
| Эстрадиол | Этот гормон отвечает за развитие яйцеклеток и нормальное течение менструального цикла. Наивысшая концентрация эстрадиола в крови женщины фиксируется за 8-12 часов до овуляции. |
| Прогестерон | Известный как «гормон беременности», прогестерон в норме увеличивается в 10 раз во время овуляции. Если этого не происходит, зачатие становится невозможным, а если оно все же случится, беременность может прерваться еще до того, как женщина об этом узнает. |
| Тироксин | Гормон, вырабатываемый щитовидной железой. При планировании беременности рекомендуется сдавать общий (Т4) и свободный (FT4) тироксин. Если уровень тироксина выходит за пределы нормы, врач может заподозрить проблемы с щитовидной железой, которые часто влияют на возможность успешного зачатия. |
Перечисленные гормоны играют важную роль в процессе зачатия. На начальном этапе планирования беременности их анализ не является обязательным, однако, если имеются проблемы в области эндокринологии или гинекологии, или если вы планируете беременность после 40 лет, то лучше сдать анализы на гормоны.
Если результаты анализов и обследований при планировании беременности окажутся не идеальными, зачатие следует отложить и пройти необходимое лечение под контролем эндокринолога. Такой подход значительно увеличивает шансы на успешное протекание беременности и рождение здорового ребенка.
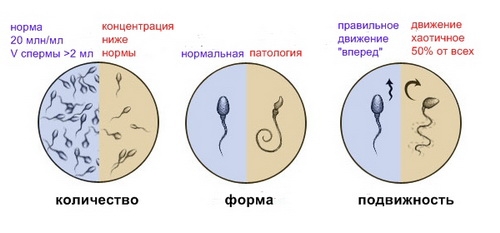
Спермограмма при планированиие беременности
Будущий отец должен уделить время для прохождения анализов перед зачатием. Спермограмма не является обязательной для всех пар, планирующих беременность. Этот анализ требуется только тем мужчинам, которые в течение года не смогли стать отцами, а также донорам спермы. Тем не менее, врачи настоятельно рекомендуют пройти тест на спермограмму, чтобы оценить здоровье потенциального отца.
Анализ спермы позволяет определить как количество, так и качество сперматозоидов (их подвижность), а также провести микроскопическое исследование осадка биоматериала. Он показывает соотношение незрелых сперматозоидов, а также учитывает объем, цвет, вязкость спермы и время, необходимое для ее разжижения.
К нормальным показателям спермограммы относятся следующие характеристики:
• Цвет биоматериала — от белого и серовато-бежевого до желтоватого.
• Вязкость — от 0.5 до 1 см.
• Время разжижения спермы — не более 60 минут.
• Концентрация сперматозоидов — от 60 до 120 миллионов в 1 мл семенной жидкости.
• Сперматозоиды с высокой подвижностью — от 30 до 60 миллионов в 1 мл семенной жидкости.
• Незрелые сперматозоиды — не более 10% от общего количества.
• Отсутствие эритроцитов и макрофагов.
Иммунологические анализы при планировании беременности
Иммунологические анализы играют важную роль в процессе планирования беременности, так как они помогают выявить возможные иммунные нарушения, которые могут повлиять на фертильность и здоровье будущей беременности. Эти анализы направлены на оценку состояния иммунной системы женщины и ее способности к вынашиванию плода.
Одним из ключевых аспектов является определение наличия антител к различным инфекциям и заболеваниям, которые могут негативно сказаться на беременности. Например, анализ на наличие антител к краснухе, токсоплазмозу и цитомегаловирусу позволяет оценить риск передачи этих инфекций плоду. Если у женщины отсутствуют антитела, рекомендуется вакцинация перед планированием беременности.
Также важно провести анализ на наличие антител к сперме партнера. Это может быть причиной бесплодия, если у женщины вырабатываются антитела, которые атакуют сперматозоиды, препятствуя их движению и оплодотворению яйцеклетки. В таких случаях может потребоваться консультация иммунолога и применение специальных методов лечения.
Кроме того, анализы на наличие аутоиммунных заболеваний, таких как системная красная волчанка или антифосфолипидный синдром, также имеют большое значение. Эти состояния могут привести к выкидышам или другим осложнениям во время беременности. Исследование на наличие антител к кардиолипину и антикардиолипиновым антителам помогает оценить риск тромбообразования и других проблем, связанных с кровообращением в плаценте.
Не менее важным является анализ на уровень цитокинов, которые играют ключевую роль в регуляции иммунного ответа. Дисбаланс в их уровне может указывать на наличие воспалительных процессов или других нарушений, которые могут повлиять на зачатие и вынашивание беременности.
В заключение, иммунологические анализы при планировании беременности являются важным инструментом для оценки состояния здоровья женщины и выявления возможных рисков. Рекомендуется проходить эти анализы заранее, чтобы при необходимости можно было предпринять меры для коррекции выявленных проблем и повысить шансы на успешное зачатие и здоровую беременность.
Генетические тесты для будущих родителей
Планирование беременности — это важный этап в жизни каждой пары, и одним из ключевых аспектов этого процесса являются генетические тесты. Эти тесты помогают выявить возможные генетические заболевания и риски, которые могут передаться потомству. Важно понимать, какие тесты существуют, как они проводятся и какую информацию могут предоставить будущим родителям.
Существует несколько типов генетических тестов, которые могут быть рекомендованы в зависимости от истории здоровья родителей и их семейной предрасположенности к определённым заболеваниям.
1. Скрининг на носительство генетических заболеваний
Этот тест позволяет определить, являются ли оба родителя носителями рецессивных генетических заболеваний, таких как муковисцидоз, спинальная мышечная атрофия или талассемия. Если оба партнёра являются носителями одного и того же заболевания, существует риск того, что их ребёнок унаследует это заболевание. Скрининг обычно включает анализ крови или слюны и может быть выполнен до зачатия или на ранних сроках беременности.
2. Генетическое консультирование
Перед проведением генетических тестов рекомендуется обратиться к генетическому консультанту. Специалист поможет оценить риски на основе семейной истории, а также объяснит, какие тесты могут быть полезны в конкретном случае. Консультирование может включать обсуждение возможных вариантов, если тесты покажут положительный результат.
3. Пренатальная диагностика
Если пара уже беременна, существуют методы пренатальной диагностики, такие как амниоцентез и хорионическая биопсия, которые позволяют выявить генетические аномалии у плода. Эти процедуры более инвазивны и могут нести определённые риски, поэтому их проводят только в случае необходимости и после консультации с врачом.
4. Тестирование на хромосомные аномалии
Тесты на хромосомные аномалии, такие как синдром Дауна, могут быть выполнены как в первом, так и во втором триместре беременности. Эти тесты могут включать неинвазивные пренатальные тесты (НПТ), которые анализируют ДНК плода в крови матери, а также более инвазивные методы, такие как амниоцентез.
5. Влияние результатов тестов на планирование беременности
Результаты генетических тестов могут существенно повлиять на решение о продолжении беременности или выборе методов лечения и наблюдения. Важно, чтобы будущие родители были готовы к возможным последствиям и имели доступ к необходимой информации и поддержке.
Таким образом, генетические тесты играют важную роль в планировании беременности, позволяя будущим родителям принимать обоснованные решения и минимизировать риски для здоровья их ребёнка. Рекомендуется заранее обсудить все возможные варианты с врачом и генетическим консультантом, чтобы быть уверенными в своём выборе и подготовленными к будущему родительству.
Консультация с врачом-репродуктологом
Перед тем как начать планировать беременность, важно пройти консультацию с врачом-репродуктологом. Этот специалист поможет оценить общее состояние здоровья будущих родителей и выявить возможные проблемы, которые могут повлиять на зачатие и вынашивание ребенка.
На первой консультации врач соберет анамнез, который включает в себя информацию о медицинской истории обоих партнеров, наличие хронических заболеваний, предыдущие беременности и роды, а также образ жизни и привычки. Это позволит врачу составить полное представление о состоянии здоровья и выявить факторы риска.
После сбора анамнеза врач может назначить ряд анализов и обследований. К ним относятся:
- Общий анализ крови: позволяет оценить уровень гемоглобина, наличие анемии и воспалительных процессов в организме.
- Анализ на инфекции: тестирование на инфекции, передающиеся половым путем (ИППП), такие как хламидии, гонорея, сифилис и ВИЧ. Эти инфекции могут существенно повлиять на фертильность и здоровье будущего ребенка.
- Гормональные исследования: анализы на уровень гормонов, таких как эстроген, прогестерон, тестостерон, а также гормоны щитовидной железы и гипофиза. Эти показатели важны для оценки репродуктивной функции.
- Анализ на антитела: проверка на наличие антител к краснухе, токсоплазмозу и цитомегаловирусу, поскольку эти инфекции могут быть опасны для плода.
- Ультразвуковое исследование органов малого таза: позволяет оценить состояние репродуктивных органов, выявить возможные патологии, такие как кисты, миомы или полипы.
Важно отметить, что анализы и обследования могут варьироваться в зависимости от индивидуальных особенностей здоровья и возраста партнеров. Например, для женщин старше 35 лет могут быть рекомендованы дополнительные исследования, такие как оценка резервов яичников.
После получения результатов анализов врач-репродуктолог сможет дать рекомендации по подготовке к беременности, включая возможные изменения в образе жизни, диету, прием витаминов и минералов, а также, при необходимости, назначить лечение для устранения выявленных проблем.