Краснуха — вирусное заболевание, распространенное среди детей, особенно в детском саду и младшей школе. Хотя вакцинация значительно снизила количество случаев, краснуха остается опасной, особенно для беременных, так как может вызвать серьезные осложнения для плода. В статье рассмотрим симптомы краснухи, методы лечения и важность вакцинации, чтобы помочь родителям защитить здоровье детей.
Что такое краснуха
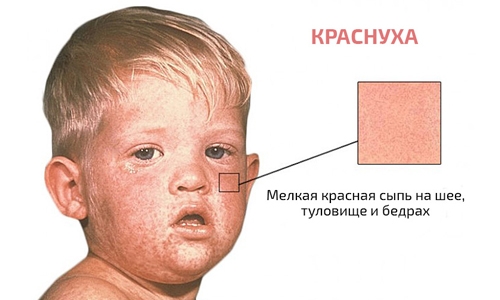
Краснуха — это инфекционное заболевание, которое передается воздушно-капельным путем. Чаще всего оно встречается у детей в возрасте до 10-12 лет, что делает его одной из типичных детских болезней. Обычно краснуха протекает у детей без серьезных осложнений. Перенесший это заболевание ребенок или взрослый приобретает стойкий иммунитет на всю жизнь. Основные симптомы краснухи включают гриппоподобное состояние, повышение температуры и появление характерной красной сыпи, которая исчезает при нажатии.
Врачи подчеркивают важность своевременной диагностики и профилактики краснухи у детей. Симптомы заболевания, такие как сыпь, лихорадка и увеличение лимфатических узлов, могут проявляться через 14-21 день после заражения. Важно отметить, что краснуха может протекать в легкой форме, что затрудняет ее распознавание. Лечение в основном симптоматическое, направленное на облегчение состояния ребенка. Однако основным методом профилактики остается вакцинация, которая обеспечивает надежную защиту от вируса. Врачи рекомендуют проводить вакцинацию в возрасте 12 месяцев и повторную в 6 лет, что значительно снижает риск заболевания и его осложнений. Своевременная вакцинация не только защищает детей, но и способствует формированию коллективного иммунитета в обществе.
https://youtube.com/watch?v=tInOHG8K4RE
Вирус краснухи
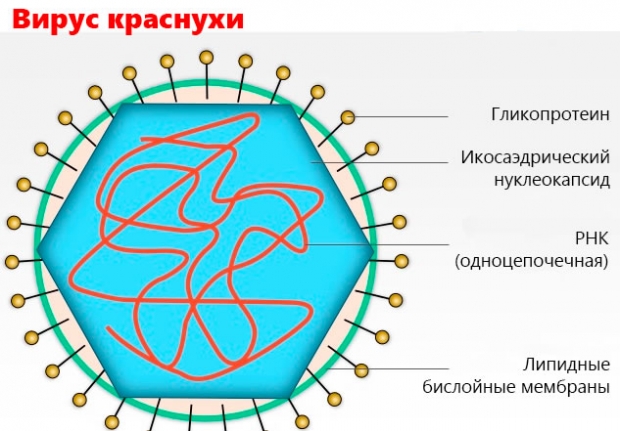
Возбудителем краснухи является вирус из семейства Тогавирусов, относящийся к роду Рубивирусов. Этот вирус содержит рибонуклеиновую кислоту (РНК), в которой находятся все его гены.
Размер вируса составляет всего 60-70 нм, и на его белковой оболочке имеются «ворсинки», которые помогают ему прикрепляться к клеткам организма. В состав вируса входят:
- ферментные белки, способные к агрегации и разрушению эритроцитов;
- фермент нейраминидаза, который может поражать нервные ткани.
Вирус краснухи не выживает в окружающей среде и быстро погибает при попадании туда.
Существует несколько методов воздействия, которые способствуют его уничтожению, а именно:
- высушивание;
- щелочное и кислотное воздействие при pH ниже 6,8 и выше 8,0;
- ультрафиолетовое излучение;
- воздействие эфиров;
- обработка формалином;
- использование дезинфицирующих средств.
Применение указанных методов оказывает разрушительное влияние на вирус краснухи и используется для дезинфекции помещений и предметов, которые могли контактировать с больным краснухой.
| Аспект | Описание | Рекомендации |
|---|---|---|
| Симптомы | Мелкопятнистая сыпь, начинающаяся с лица и распространяющаяся по телу; увеличение лимфоузлов (особенно затылочных и заднешейных); невысокая температура; легкое недомогание. | При появлении симптомов обратиться к педиатру для подтверждения диагноза и исключения других заболеваний. |
| Лечение | Специфического лечения нет. Терапия симптоматическая: покой, обильное питье, жаропонижающие при необходимости. | Изоляция ребенка от других детей для предотвращения распространения инфекции. |
| Вакцинация | Вакцинация является наиболее эффективным способом профилактики краснухи. Входит в состав комбинированной вакцины КПК (корь, паротит, краснуха). | Первая доза в 12-15 месяцев, вторая доза в 6 лет. Важно соблюдать график вакцинации. |
| Осложнения | У детей краснуха обычно протекает легко. Редкие осложнения: артрит, тромбоцитопеническая пурпура, энцефалит. | Особую опасность краснуха представляет для беременных женщин из-за риска развития синдрома врожденной краснухи у плода. |
| Профилактика | Вакцинация. Избегание контакта с больными краснухой. | Проверка статуса вакцинации у всех членов семьи, особенно у женщин репродуктивного возраста. |
Инкубационный период и заразность краснухи
Инкубационный период краснухи составляет от 14 до 21 дня. Эта болезнь не так легко передается, как ветряная оспа. Возможность заразиться краснухой возникает только при тесном взаимодействии с инфицированным человеком в следующие временные рамки:
-
За неделю до появления сыпи у заболевшего (примерно 5-7 дней).
-
На протяжении всего периода появления высыпаний, который может длиться от 5 до 7 дней.
https://youtube.com/watch?v=bhDNLRJVoU4
Как передается краснуха
Вирус краснухи, проникая в организм через дыхательные пути, поражает клетки слизистых оболочек верхних дыхательных путей. Затем он попадает в кровеносную систему и быстро распространяется по всему организму. Наиболее выраженные поражения наблюдаются на кожных покровах и в лимфатических узлах.
В ответ на инфекцию человеческий организм начинает вырабатывать специфические антитела, количество которых увеличивается на протяжении болезни и помогает в борьбе с вирусом. Эти антитела можно обнаружить при лабораторном анализе крови.
После перенесенной краснухи человек получает пожизненный иммунитет к этому вирусу.
Карантин по краснухе в детском саду
В случае выявления заболевания краснухой в группе детского сада или классе школы, устанавливается карантин на срок три недели (21 день). Ребенок, заболевший краснухой, при нормальном течении болезни проходит лечение в домашних условиях. Минимальный срок клинического лечения составляет не менее семи дней. Каждый новый случай заболевания краснухой в группе детского сада или школе продлевает карантин еще на 21 день. Дети, которые не перенесли краснуху и находятся на карантине, не могут проходить вакцинацию, получать плановое лечение в медицинских учреждениях, а также выезжать в лагеря и санатории.
https://youtube.com/watch?v=wZBU6r3nSmw
Статистика заболеваемости краснухой
Заболевание имеет эпидемический характер и проявляется с интервалом от 6 до 9 лет. Чаще всего это происходит в теплый сезон (апрель-июнь). В группу риска попадают не только дети, но и взрослые, находящиеся в местах с большим скоплением людей.
Чтобы защитить население России от возможности заражения краснухой, проводятся необходимые вакцинации. Согласно статистике, 20% людей в детском возрасте не переносят краснуху, что делает их уязвимыми к инфекции в зрелом возрасте.
В 2000 году вакцинация против краснухи была включена в национальный календарь профилактических прививок России. Это способствовало некоторому снижению уровня заболеваемости (таблица 1).
Таблица 1
Сравнительный уровень заболеваемости краснухой на 100 тысяч населения
| |
| Год | Число заболевших на 100 тысяч человек |
| 2005 | 112,9 |
| 2006 | 56,7 |
| 2008 | 6,66 |
| 2012 | 0,41 |
| 2013 | 0,4 |
| 2015 | 0,58 |
Вакцинация от краснухи
Первоначально вакцинация проводилась однократно, однако в настоящее время она осуществляется дважды. Это изменение связано с целью повышения эффективности, которая может достигать 20 лет. Детям делают прививки дважды: первую в первый год жизни, а ревакцинацию — в возрасте от 6 до 7 лет. В результате, эффективность вакцинации составляет 96%. Если ребенок получает первую прививку в 6 лет, то между двумя вакцинациями должен быть интервал не менее 3 месяцев.
В 2016 году наблюдался рост заболеваемости краснухой. Если в 2015 году уровень заболеваемости составлял 0,58 на 100 тысяч населения, то в 2016 году этот показатель увеличился в 2,8 раза. Учитывая возможную угрозу эпидемии в 2017-2018 годах, Министерство здравоохранения внесло изменения в календарь профилактических прививок 16 июня 2016 года.
На основании этих изменений обязательной вакцинации и ревакцинации от краснухи и кори подлежат следующие группы населения:
-
дети — от 1 года до 18 лет;
-
женщины — от 18 до 25 лет.
Необходимость вакцинации от краснухи мальчиков
Краснуха обладает высокой степенью заразности, поскольку ее возбудителем является вирус, который передается воздушно-капельным путем при взаимодействии с инфицированным человеком.
Каждый мальчик в какой-то момент своей жизни создаст семью. В этот период его жена может забеременеть. Именно тогда для женщины существует риск заразиться краснухой. Если мужчина в детстве не перенес эту болезнь или не получил прививку, то существует вероятность заражения его супруги. Поэтому для успешного вынашивания ребенка важно заранее позаботиться о вакцинации всех близких родственников будущей матери.
Как проявляется краснуха у детей
Краснуха проявляется рядом характерных признаков и симптомов:
-
повышение температуры тела до 38°C;
-
появление сыпи, чаще всего в виде мелких красных пятен;
-
увеличение лимфатических узлов на затылке и задней части шеи;
-
ринит с выделениями, так как вирус воздействует на слизистую носа;
-
болезненные ощущения в горле, вызванные проникновением вируса в слизистую гортани и глотки;
-
«лающий» кашель;
-
дискомфорт и резь в глазах, что приводит к слезотечению (вирус поражает конъюнктиву);
-
болезненные ощущения в области печени и селезенки.
При пальпации лимфатических узлов можно заметить их увеличение до размеров горошины. Также возможно увеличение селезенки и печени, что связано с воздействием вируса на эти органы.
Сыпь при краснухе
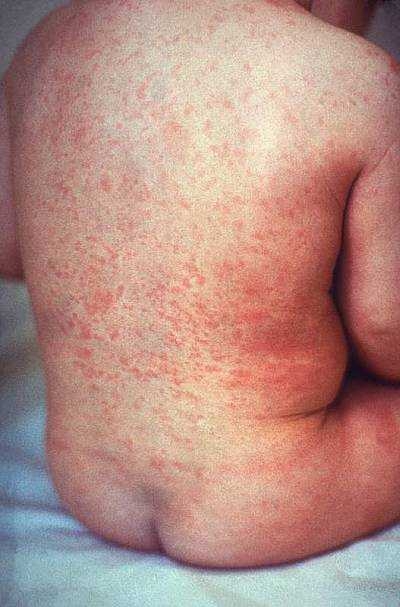
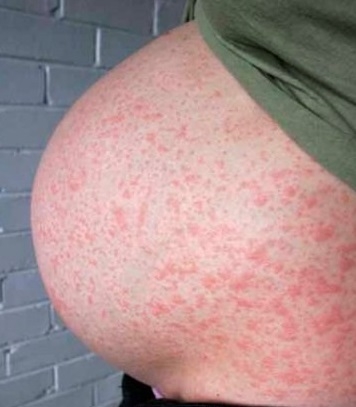
Сначала у человека повышается температура тела. Затем на лице появляется сыпь, которая постепенно распространяется на спину, грудь, живот, бедра и голени, реже затрагивая небо. Высыпания исчезают в том же порядке, в котором возникли. Они представляют собой небольшие красные пятна, не выступающие над поверхностью кожи, обычно диаметром не более 7 мм. Пятна не сливаются между собой, при нажатии исчезают, а затем вновь появляются. Этот «эффект» обусловлен воздействием вируса на капилляры, которые значительно расширяются. Кожный покров остается целым, и после исчезновения сыпи не остается ни пигментации, ни шелушения.
Сыпь сохраняется в течение 3-7 дней. В этот период может наблюдаться зуд. Больной остается заразным на протяжении всего времени появления сыпи.
Кроме того, сыпь может проявляться на верхнем небе в виде красных точек, механизм ее появления аналогичен тому, что происходит на коже.
Сыпь при краснухе (фото)
Иногда сыпь при краснухе может проявляться в необычной форме, а именно:
-
пятна размером более 10 мм;
-
папулы вместо пятен, напоминающие реакцию Манту;
-
крупные пятна с фестончатыми краями, возникающие из-за слияния мелких пятен.
По сравнению с другими инфекциями, сопровождающимися высыпаниями, сыпь при краснухе менее заметна на лице. В основном она ярко выражена в следующих областях:
-
локтевых и подколенных ямках;
-
пояснице;
-
ягодицах;
-
спине.
Иногда сыпь имеет такой бледный оттенок, что ее наличие можно определить только с помощью «метода манжетки». Этот метод заключается в использовании обычного тонометра. Манжетка накладывается на руку больного и накачивается, что приводит к сдавливанию вены и расширению капилляров. В процессе этой процедуры можно выявить наличие сыпи.
Гриппоподобный синдром при краснухе
На ранних этапах краснухи наблюдаются симптомы, схожие с гриппом или ОРЗ. У ребенка может повыситься температура, появиться насморк, ощущение першения в горле, слезотечение и сухой кашель. Для того чтобы отличить краснуху от простудных инфекций, врач осматривает кожу на предмет сыпи и назначает лабораторные исследования.
Поражение внутренних органов при краснухе
Вирус краснухи воздействует на лимфатические узлы, селезенку и печень. В результате этого возникает воспаление, что приводит к увеличению размеров этих органов и их болезненности при ощупывании.
Диагностика краснухи
В настоящее время для установления диагноза «клиническая краснуха» недостаточно полагаться только на клинические проявления. Необходимо провести лабораторное подтверждение, для чего берется анализ крови на основании СП3.1.2952-11 «Профилактика кори, краснухи и эпидемического паротита».
Анализ крови на краснуху выполняется дважды:
-
В первый раз на 4-5 день с момента появления симптомов.
-
Во второй раз в период с 10 по 14 день после первого анализа.
В лаборатории осуществляется ИФА-исследование крови на наличие антител к вирусам кори и краснухи, что позволяет подтвердить или опровергнуть диагноз.
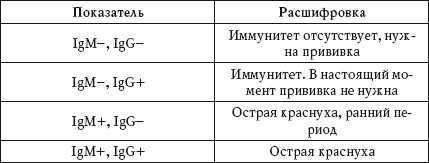
Для выявления информативных антител иммуноглобулинов M (IgM) важно соблюдать сроки: исследование должно проводиться не позже чем через 12 дней после заражения (контакта с инфицированным). IgM присутствуют в крови недолго и исчезают примерно через месяц, достигая максимальной концентрации на 2-3 неделе от начала заболевания. Если в первом анализе обнаруживаются иммуноглобулины G (IgG), это указывает на то, что человек уже перенес краснуху и у него сформировался стойкий иммунитет на всю жизнь. IgG появляются значительно позже IgM, достигая пика концентрации примерно через месяц после начала болезни и оставаясь в организме на протяжении всей жизни в персистирующем состоянии.
Положительным результатом, подтверждающим инфекцию вирусом краснухи, считается наличие IgM и увеличение титра антител IgG в 4 и более раз при повторном анализе крови.
Кроме иммунологического метода для выявления антител к краснухе также используется вирусологический метод диагностики, который заключается в обнаружении самого вируса с помощью ПЦР. Для анализа можно применять не только кровь, но и фекалии, отделяемое из носоглотки, а также околоплодную жидкость. Метод ПЦР позволяет установить точный диагноз с 100% уверенностью, в отличие от косвенного анализа на антитела. Однако его недостатком является высокая стоимость, из-за чего он редко используется для детей, но является необходимым для беременных женщин.
Диагностика краснухи по клиническим симптомам
При первых признаках болезни у ребенка необходимо вызвать врача на дом. Специалист задаст ряд вопросов, ответы на которые помогут сформировать полное представление о состоянии здоровья, а также проведет тщательный осмотр малыша.
Примерный список вопросов, которые может задать врач:
-
Имел ли ребенок контакт с человеком, больным краснухой?
-
Наблюдаются ли у ребенка насморк, кашель или сыпь?
После беседы врач перейдет к осмотру пациента и проверит:
-
наличие высыпаний на коже;
-
состояние лимфатических узлов;
-
проведет пальпацию печени и селезенки.
Важно! Если у ребенка наблюдается сочетание таких симптомов, как высыпания на коже, насморк, кашель и увеличенные лимфатические узлы, врач может предварительно заподозрить «Краснуху» по клиническим проявлениям. Для подтверждения диагноза потребуется сдать общий анализ крови. Косвенным признаком заболевания является повышенное количество лимфоцитов и пониженное количество лейкоцитов в крови. Также анализ крови будет проведен на наличие антител к вирусу, и их увеличенное количество станет окончательным подтверждением диагноза.
Дифференциальная диагностика краснухи с другими заболеваниями
Существует несколько заболеваний, симптомы которых в определенных случаях могут напоминать краснуху, например:
-
Аденовирусная инфекция. Это респираторное заболевание сопровождается увеличением лимфатических узлов.
-
Энтеровирусная инфекция. Она вызывается энтеровирусами, которые проникают и поражают:
-
кишечник;
-
дыхательную систему;
-
кожные покровы;
-
лимфатические узлы.
-
Корь. Одним из характерных признаков этого заболевания является появление сыпи на коже.
-
Инфекционный мононуклеоз. Это заболевание по своим симптомам наиболее схоже с краснухой и проявляется:
-
гриппоподобными симптомами;
-
увеличением лимфоузлов;
-
воспалительными процессами в печени и селезенке.
-
Розовый лишай. Это заболевание грибковой природы, одним из симптомов которого является появление пятен на коже.
-
Крапивница. Это аллергическая реакция, проявляющаяся в виде красных пятен на коже.
-
Инфекционная эритема. Это высыпания красного цвета на коже, возникающие у определенной группы людей, страдающих инфекционным заболеванием.
Осложнения краснухи
Не всегда краснуха проходит без осложнений. К сожалению, вирус, проникающий в организм человека, может спровоцировать ряд серьезных последствий. Если у пациента имеются какие-либо сопутствующие заболевания, это может привести к тяжелой форме инфекции.
К осложнениям, вызванным вирусом краснухи, относятся:
1. Артрит. Вирус краснухи может проникать в суставные ткани, вызывая их воспаление. Это состояние обычно проявляется на 2-3 день после исчезновения сыпи. Артрит характеризуется болевыми ощущениями и отечностью суставов. При своевременном лечении заболевание, как правило, проходит в течение 10 дней.
2. Болезнь Верльгофа или тромбоцитопеническая пурпура. Токсины, выделяемые вирусом краснухи, могут снижать свертываемость крови, что проявляется следующими симптомами:
- геморрагическая сыпь – множество мелких кровоизлияний на коже;
- обильные и продолжительные менструации;
- воспаление десен с кровоточивостью.
3. Энцефалит. Токсины вируса, проникая в головной мозг, могут вызывать его воспаление. Это осложнение может проявляться как во время появления сыпи, так и после ее исчезновения.
Энцефалит встречается довольно редко: из 7000 взрослых, заболевших краснухой, лишь один страдает от этого осложнения. Среди детей статистика такова, что на 5000 маленьких пациентов с краснухой приходится один случай краснушного энцефалита.
Основные симптомы:
- резкое ухудшение общего состояния;
- мучительные головные боли, доходящие до тошноты;
- вялость;
- обмороки;
- непроизвольные мышечные сокращения (судороги);
- частичный или полный паралич;
- кома.
Важно! При первых признаках указанных симптомов необходимо срочно вызвать врача на дом. К сожалению, число случаев летального исхода от краснушного энцефалита велико. Высокая смертность связана с запоздалым обращением за медицинской помощью!
Лечение краснухи у детей
В большинстве случаев краснуха протекает в легкой форме, поэтому госпитализация не требуется. Больному назначается симптоматическое лечение, которое включает:
-
прием жаропонижающих средств с противовоспалительным эффектом, таких как Нурофен, Аспирин, Парацетамол и другие;
-
использование антигистаминов, например, Супрастина, Тавегила, Фенистила и подобных препаратов;
-
применение Делагила (Хлорохина), который подавляет иммунные реакции и обладает неспецифическим противовоспалительным действием. Этот препарат назначается при осложнении в виде артрита, когда воспалительные процессы в суставах вызваны чрезмерной активностью иммунной системы;
-
назначение глюкокортикоидов, которые эффективно воздействуют на тромбоцитопеническую пурпуру и обладают выраженным противовоспалительным действием;
-
в сложных случаях заболевания может быть рекомендован Гепарин, который регулирует свертываемость крови, улучшает почечный кровоток и влияет на пурпуру.
Важно! Все необходимые препараты должен назначить врач!
Сыпь не требует специальной обработки, она проходит самостоятельно и не оставляет следов.
Заболеть краснухой во время беременности
Беременная женщина должна уделять особое внимание своему здоровью в этот важный период.
Чем для беременной опасен вирус краснухи?
Прежде всего, беременные женщины сталкиваются с серьезной угрозой заражения вирусом краснухи, который обладает цитопатическим эффектом и может нанести вред клеткам эмбрионов, а именно их хромосомам. Это приводит к мутациям и врожденным аномалиям у плода.
После попадания в кровь беременной женщины вирус проникает в плаценту, где он накапливается и затем переносится в значительных количествах в кровь эмбриона.
В первом триместре беременности краснуха может иметь крайне негативные последствия для будущего ребенка, включая риск возникновения различных врожденных патологий:
-
нарушения зрения;
-
проблемы со слухом (возможна полная глухота);
-
пороки сердца;
-
аномалии в развитии органов и другие.
По этой причине врачами настоятельно рекомендуется прерывание беременности для женщин, заболевших краснухой на сроке до 16 недель. Исследования показывают, что у женщин, инфицированных краснухой в первом триместре, значительно увеличивается риск развития у плода тяжелых врожденных аномалий, а также вероятность замирания беременности и самопроизвольного выкидыша.
У женщин, инфицированных вирусом краснухи на более поздних сроках беременности, существует риск рождения ребенка с врожденной инфекцией краснухи.
К таким патологиям могут относиться:
-
воспаление легких;
-
миокардит;
-
гепатит;
-
энцефалит;
-
задержка развития плода и другие.
Иногда краснуха может протекать без явных симптомов, и беременная женщина может не подозревать о своем заражении, принимая его за простудное заболевание. Чтобы точно определить свое состояние, беременной рекомендуется сдать анализ крови с использованием методов ИФА и ПЦР.
Для оценки состояния здоровья плода проводят УЗИ, а также берут кровь из пуповины или околоплодную жидкость для проверки на наличие вируса краснухи методом ПЦР.
Важно! Женщинам, планирующим стать матерью, следует заранее сделать прививку от краснухи, а затем проверить наличие антител в крови не ранее чем через 2 месяца. Если в анализе обнаруживаются антитела IgG, это свидетельствует о наличии стойкого иммунитета. (Однако прививка не всегда гарантирует его наличие, поэтому лучше провести проверку).
Если будущая мать перенесла краснуху задолго до беременности, антитела IgG проникают через плаценту к плоду на 12—16 неделях и остаются в организме ребенка в течение 6 месяцев после рождения, а затем исчезают. Поэтому такие новорожденные и грудные дети не заболевают краснухой, если у них все в порядке с иммунной системой.
Профилактика краснухи
Чтобы предотвратить заражение вирусом краснухи, следует предпринять следующие шаги:
-
Необходимо немедленно изолировать заболевшего от других людей на срок в 7 дней с момента появления высыпаний. Специальная дезинфекция помещения не требуется, так как вирус быстро теряет активность вне организма. Достаточно провести влажную уборку с использованием моющих средств, а личные вещи можно стирать обычными средствами и сушить.
-
Важно своевременно пройти вакцинацию. Эта процедура, как правило, не вызывает серьезных осложнений. Единственное, что может произойти — это аллергическая реакция на вакцину, которая легко устраняется приемом антигистаминного препарата.
Важно! Девочки, которые сделали прививку, в 95% случаев получают стойкий иммунитет к вирусу краснухи. Это означает, что во время беременности у них отсутствует риск заразиться краснухой и передать инфекцию своему ребенку.
Рекомендации по уходу за детьми с краснухой
Уход за детьми с краснухой требует особого внимания и заботы, так как заболевание может вызывать дискомфорт и неприятные симптомы. Важно помнить, что краснуха, хотя и считается относительно легким заболеванием, может иметь серьезные последствия, особенно для беременных женщин, если они заразятся во время беременности. Поэтому, если у вашего ребенка диагностирована краснуха, следуйте следующим рекомендациям:
- Обеспечьте покой: Дети с краснухой могут чувствовать себя уставшими и вялыми. Обеспечьте им спокойную обстановку, позволяя отдыхать и спать столько, сколько им нужно.
- Контроль температуры: Следите за температурой тела ребенка. При повышении температуры можно использовать жаропонижающие средства, такие как парацетамол или ибупрофен, но обязательно проконсультируйтесь с врачом перед их применением.
- Увлажнение: Обеспечьте достаточное количество жидкости. Это поможет предотвратить обезвоживание, особенно если у ребенка наблюдаются симптомы, такие как рвота или понос.
- Сбалансированное питание: Предлагайте ребенку легкую и питательную пищу. Фрукты, овощи и легкие супы помогут поддержать иммунную систему и ускорить выздоровление.
- Изоляция: Чтобы предотвратить распространение вируса, держите ребенка дома и ограничьте его контакты с другими детьми и взрослыми, особенно с беременными женщинами, до полного выздоровления.
- Наблюдение за симптомами: Внимательно следите за состоянием ребенка. Если симптомы ухудшаются или появляются новые, такие как затрудненное дыхание, сильная головная боль или сыпь, немедленно обратитесь к врачу.
- Обсуждение с врачом: Регулярно консультируйтесь с педиатром о состоянии ребенка и следуйте его рекомендациям. Врач может предложить дополнительные меры по уходу и лечению.
Следуя этим рекомендациям, вы сможете обеспечить своему ребенку комфортное и безопасное выздоровление. Помните, что краснуха, хотя и является вирусным заболеванием, требует внимательного подхода и заботы со стороны родителей.
Роль родителей в профилактике краснухи
Родители играют ключевую роль в профилактике краснухи, обеспечивая защиту своих детей от этого вирусного заболевания. Понимание важности вакцинации, соблюдение графика прививок и информированность о симптомах и последствиях болезни — все это является частью ответственности родителей.
Первым и самым важным шагом в профилактике краснухи является вакцинация. Вакцина против краснухи обычно вводится в рамках комбинированной вакцины MMR (корь, паротит, краснуха) в возрасте 12-15 месяцев, а повторная доза — в 4-6 лет. Родители должны следить за тем, чтобы их дети получили все необходимые прививки в соответствии с национальным календарем вакцинации. Это не только защищает их собственных детей, но и способствует формированию коллективного иммунитета, что особенно важно для тех, кто не может быть вакцинирован по медицинским показаниям.
Кроме вакцинации, родителям следует быть внимательными к симптомам краснухи. Важно знать, что заболевание может проявляться не сразу, и в некоторых случаях инфекция может протекать бессимптомно. Основные симптомы включают сыпь, лихорадку, увеличение лимфатических узлов и общую слабость. Если у ребенка появляются подобные симптомы, необходимо обратиться к врачу для диагностики и возможного тестирования на краснуху.
Также родителям следует информировать себя о путях передачи вируса. Краснуха передается воздушно-капельным путем, и заразиться можно даже от человека, у которого болезнь протекает в легкой форме или бессимптомно. Поэтому, если в окружении ребенка есть заболевшие, стоит ограничить его контакты с ними и соблюдать меры предосторожности, такие как регулярное мытье рук и использование масок.
Наконец, родителям важно обсуждать вопросы вакцинации и профилактики краснухи с другими членами семьи и близкими. Обсуждение этих вопросов может помочь создать более безопасную среду для детей и повысить осведомленность о важности вакцинации в сообществе. Чем больше людей будет вакцинировано, тем меньше вероятность распространения вируса, что в конечном итоге защитит самых уязвимых — новорожденных и людей с ослабленным иммунитетом.
Исторический аспект и эпидемиология краснухи
Краснуха, или рубеола, известна человечеству с древних времён. Первые упоминания о болезни встречаются в медицинских текстах, датируемых XVI веком. Однако только в начале XX века учёные смогли установить, что краснуха вызывается вирусом, который был выделен в 1962 году. Вирус краснухи относится к семейству Togaviridae и передаётся воздушно-капельным путём.
Эпидемиология краснухи варьируется в зависимости от региона и уровня вакцинации населения. До внедрения массовой вакцинации в 1969 году, краснуха была распространённой инфекцией, особенно среди детей. В странах с высоким уровнем вакцинации заболеваемость значительно снизилась, однако в последние годы наблюдается рост случаев заболевания в некоторых регионах, что связано с отказом от вакцинации и снижением охвата прививками.
По данным Всемирной организации здравоохранения (ВОЗ), краснуха остаётся серьёзной проблемой в странах с низким уровнем вакцинации. В 2019 году было зарегистрировано более 400 000 случаев заболевания по всему миру, что на 50% больше, чем в предыдущем году. Это подчеркивает важность поддержания высокого уровня вакцинации для предотвращения вспышек заболевания.
Краснуха особенно опасна для беременных женщин, так как инфекция может привести к серьёзным врождённым дефектам у плода, включая глухоту, катаракту и сердечно-сосудистые аномалии. Поэтому вакцинация против краснухи рекомендована не только детям, но и женщинам репродуктивного возраста.
Вакцинация против краснухи является частью комбинированной вакцины MMR (корь, краснуха, паротит) и проводится в два этапа: первая доза вводится в возрасте 12-15 месяцев, а вторая — в 4-6 лет. Вакцина безопасна и эффективна, и её использование значительно снизило заболеваемость и смертность от краснухи в странах, где она применяется.